количество статей
7385
Загрузка...
Пожалуйста, авторизуйтесь:
Исследования
Профилактика наджелудочковых аритмий при операциях на органах мочеполовой системы у больных с сердечно-сосудистыми заболеваниями
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Кардиология и ангиология" №1 (8)
- Аннотация
- Статья
- Ссылки
- English
Анализ данных 100 пациентов с ишемической болезнью сердца и/или артериальной гипертензией, перенесших оперативные вмешательства на органах мочеполовой системы, показал, что факторами высокого риска развития наджелудочковых аритмий в раннем послеоперационном периоде являются наличие наджелудочковой экстрасистолии более 1000 в сутки и пароксизмов фибрилляции предсердий (ФП) по данным холтеровского мониторирования ЭКГ. В целях профилактики развития ФП у таких больных рекомендовано применение бета-адреноблокатора небиволола (препарат Небилет®).
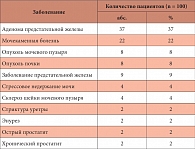
Таблица 1. Причины обращения пациентов в ФГБУ «НИИ урологии» Минздрава России
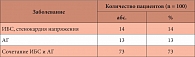
Таблица 2. Сопутствующее заболевание сердечно-сосудистой системы
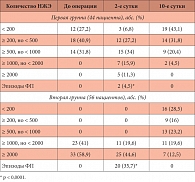
Таблица 3. Количество НЖЭ у пациентов до оперативного вмешательства и в раннем послеоперационном периоде
Ишемическая болезнь сердца (ИБС), развивающаяся вследствие атеросклероза коронарных артерий, является ведущей причиной инвалидизации и смертности трудоспособного населения. В России распространенность сердечно-сосудистых заболеваний и ИБС растет, а по смертности от них страна находится на одном из первых мест в мире, что обусловливает необходимость внедрения в практику наиболее эффективных современных методов лечения и профилактики.
Во время различных хирургических вмешательств, а также в послеоперационном периоде нередко возникают осложнения со стороны сердечно-сосудистой системы. Не является исключением и оперативное лечение урологических заболеваний. Наиболее часто в периоперационном периоде у больных развиваются нестабильная стенокардия, инфаркт миокарда (ИМ), гипертонический криз и фибрилляция предсердий (ФП).
Именно поэтому при планировании оперативного пособия у «сосудистых» больных кардиологу совместно с хирургом необходимо оценить возможные риски предстоящего оперативного вмешательства. В этой связи уместно напомнить о том, что существует расчет относительного риска частоты развития периоперационного ИМ у пациентов с ИМ в анамнезе – 1,36, если после перенесенного ИМ прошло < 3 месяцев, 1,16 – 3–6 месяцев и 1,06 – > 6 месяцев [1].
Предсердная экстрасистолия, характеризующая эктопическую активность миокарда предсердий и выявляемая у большой части взрослого населения в мире [2], не всегда приводит к развитию ярких клинических проявлений и может сочетаться с пароксизмальной предсердной тахикардией или пароксизмальной формой ФП. С тех пор как появилась возможность выявлять предсердную экстрасистолию с помощью методики суточного мониторирования электрокардиограммы (ЭКГ) по Холтеру, исследователей привлекает возможность коррекции предсердной экстрасистолии для предотвращения развития ФП [3].
Пароксизмы ФП возникают в послеоперационном периоде примерно у 30–50% больных, перенесших аортокоронарное шунтирование. У больных с ФП после операции выше летальность, риск тромбоэмболических осложнений и стоимость лечения. Принято считать, что для предупреждения пароксизмов ФП в послеоперационном периоде необходимо превентивно назначать бета-адреноблокаторы (ББ) тем больным, у которых ранее пароксизмов не было (класс I рекомендаций). У больных с высоким риском ФП (то есть в тех случаях, когда она регистрировалась ранее), может быть назначен амиодарон перорально или даже парентерально (класс рекомендаций II А). До сегодняшнего дня обсуждается вопрос использования других антиаритмических препаратов, и все же амиодарон, а из группы ББ бисопролол стали почти общепринятым выбором [4]. Бета-адреноблокаторы, снижая потребность миокарда в кислороде (уменьшение частоты сердечных сокращений (ЧСС) и снижение преднагрузки и постнагрузки), также уменьшают число и тяжесть приступов стенокардии, повышают переносимость физической нагрузки. Антиаритмическое действие ББ обусловлено подавлением патологического автоматизма сердца (в том числе в патологическом очаге) и замедлением атриовентрикулярной проводимости.
Цель исследования
Мы провели исследование с целью определить (выявить) предикторы развития ФП у больных ИБС после операций на органах мочеполовой системы, а также оценить эффективность ББ небиволола (препарат Небилет®) как антиаритмика для предупреждения пароксизмов ФП в послеоперационном периоде.
Материал и методы
В исследование были включены 100 пациентов, обратившихся в ФГБУ «НИИ урологии» Минздрава России в августе и сентябре 2012 г. для оперативного лечения и направленных на консультацию к кардиологу. У всех пациентов были исключены противопоказания к хирургическому вмешательству. В исследование не включались больные с диагнозом постоянной и пароксизмальной формы ФП, а также пациенты, постоянно получающие ББ. Все пациенты были мужского пола, возраст – старше 40 лет. Наиболее частыми заболеваниями, по поводу которых пациенты обратились в урологический стационар, были аденома предстательной железы – в 37% случаев, мочекаменная болезнь – 22%, опухоль мочевого пузыря – 8% и опухоль почки – в 8% случаев. Подробная информация о причинах обращения в ФГБУ «НИИ урологии» Минздрава России представлена в табл. 1.
Всем пациентам предстояло оперативное вмешательство. У всех больных выявлено сопутствующее заболевание сердечно-сосудистой системы (табл. 2). Из них у 14 больных диагностирована ИБС, стенокардия напряжения I и II функционального класса. 13 пациентов страдали артериальной гипертензией (АГ) I и II стадии. У 73 пациентов было отмечено сочетание ИБС и АГ.
Всем пациентам до оперативного вмешательства в течение 24 часов производилось мониторирование ЭКГ по Холтеру в трех отведениях на аппарате «МЭКГ-ДП-НС-01» фирмы «ДМС передовые технологии» (Россия). В зависимости от основного диагноза больным были произведены различные оперативные вмешательства без ранних послеоперационных осложнений: трансуретральная резекция простаты (34%), дистанционная литотрипсия (20%), нефрэктомия (8%), радикальная простатэктомия (9%), контактная пиелолитотрипсия (2%), аденомэктомия (3%) и некоторые другие. Затем суточная запись ЭКГ у каждого больного производилась на вторые и на десятые сутки послеоперационного периода.
Результаты
У всех больных при суточном мониторировании ЭКГ был зарегистрирован синусовый ритм со средней ЧСС за сутки от 62 до 88 ударов в минуту (среднее значение 72 уд/мин). Наджелудочковые нарушения ритма сердца были выявлены у всех исследуемых, данные относительно количества наджелудочковых экстрасистол (НЖЭ) представлены в табл. 3.
В зависимости от количества зарегистрированных за сутки НЖЭ больные были разделены на 2 группы. В первую группу вошли 44 пациента (44%) с исходным количеством НЖЭ < 1000 в сутки. Вторую группу составили 56 больных (56%), у которых в течение суток возникли ≥ 1000 НЖЭ.
В первой группе больных пароксизмы ФП были выявлены у 2 больных (4,5%), причем в обоих случаях пароксизмы оказались кратковременными и купировались самостоятельно. Среди оставшихся 42 пациентов первой группы на вторые сутки после операции в 6,8% случаев (3 пациента) выявлены < 200 НЖЭ, в 27,2% (12 больных) – ≥ 200, но < 500, в 34% (15 больных) – ≥ 500, но < 1000, в остальных 15,9% случаев (7 пациентов) количество НЖЭ было ≥ 1000 за сутки. Больным первой группы дополнительное медикаментозное лечение не было назначено.
На вторые сутки после операции у 20 пациентов второй группы (35,7%) при суточном мониторировании ЭКГ были зарегистрированы пароксизмы ФП, в 80% случаев (16 пациентов) кратковременные, купировавшиеся самостоятельно, и в 20% случаев потребовавшие введения амиодарона. У остальных 36 больных из второй группы была зарегистрирована наджелудочковая экстрасистолия с частотой > 1000 НЖЭ в сутки. Всем больным второй группы для контроля ЧСС был назначен небиволол (препарат Небилет®) 2,5–5 мг в сутки.
На десятые сутки послеоперационного периода эпизоды ФП не были зарегистрированы ни в одной из групп. Среднее число НЖЭ у пациентов в первой группе составило 80 ± 56 в сутки, а у пациентов второй группы – 319 ± 210 в сутки. Следует особо отметить подгруппу из 37 больных, среди которых преобладали пациенты с заболеваниями предстательной железы (аденома предстательной железы в 90% случаев). В этой подгруппе исходно у всех больных количество НЖЭ оказалось менее 1000 в сутки, однако было зарегистрировано > 3 пробежек наджелудочковой тахикардии преимущественно в ночные часы. Всем больным из этой группы была произведена трансуретральная резекция предстательной железы без осложнений. На вторые и десятые сутки после вмешательства не было зафиксировано наджелудочковой тахикардии, количество НЖЭ уменьшилось и оказалось < 200 у всех пациентов. Предположительно, в данной подгруппе большую роль в возникновении групповых наджелудочковых нарушений ритма играла активация симпатической нервной системы при частых позывах к мочеиспусканию в ночные часы, а также при натуживании во время мочеиспускания, которые имитируют пробу Вальсальвы. Восстановление пассажа мочи привело к исчезновению нарушения ритма сердца без назначения антиаритмических препаратов.
Обсуждение
Не вызывает сомнения то, что хирургическое вмешательство приводит к массе нежелательных адренергических реакций организма, которые отражаются на ритме сердечных сокращений, эктопической активности миокарда. Наличие у больных АГ [5], ИБС или сочетания этих нозологий делало их предрасположенными либо к перегрузке сердца, либо к нарушению его кровоснабжения. Ни то, ни другое не исключает изменения структуры миокарда, нарушения нормального проведения импульсов и активации предсердных эктопических очагов. Для профилактики пароксизмов ФП чаще всего применяется бисопролол или метопролола сукцинат. На наш взгляд, небиволол занимает особое положение среди ББ. Он является кардиоселективным, вазодилатирующим и пока единственным представителем группы ББ, стимулирующим высвобождение оксида азота (NO). В нашем исследовании мы применяли небиволол и получили хорошую клиническую эффективность и переносимость препарата. На фоне назначения препарата пароксизмы ФП снизились до минимума на десятые сутки после операции. Однако необходимо помнить, что одновременное применение ББ и анестезирующих средств может вызвать кардиодепрессивный эффект и увеличить риск развития АГ. Именно поэтому анестезиолога следует проинформировать о том, что пациент принимает небиволол.
Важным клиническим обстоятельством применения небиволола является его нейтральный метаболический эффект. Препарат не влияет на уровень глюкозы как у больных без сахарного диабета, так и у больных с нарушенной толерантностью к глюкозе. Достаточно часто у наших пациентов среди сопутствующих заболеваний отмечается хроническая обструктивная болезнь легких (ХОБЛ). Проведенные исследования с применением ББ у больных ХОБЛ продемонстрировали безопасность этого вида терапии, но это касается только трех препаратов – бисопролола, метопролола и небиволола [6].
В нашей работе было установлено, что на вторые сутки после операции на мочеполовых органах у пациентов часто возникают наджелудочковые нарушения ритма. Полученные нами результаты не противоречат данным литературы. Так, в работе
Е.Ю. Упрямовой и соавт. [7] было показано, что если интраоперационно количество НЖЭ и желудочковых экстрасистол уменьшается, вероятно, в связи с проведением адекватной общей анестезии, то на первые сутки послеоперационного периода наджелудочковая и желудочковая эктопическая активность возрастают. Авторы предполагают, что данный эффект связан с периодом пробуждения, экстубации и недостаточной послеоперационной аналгезией.
Е.Ю. Упрямовой и соавт. [7] было показано, что если интраоперационно количество НЖЭ и желудочковых экстрасистол уменьшается, вероятно, в связи с проведением адекватной общей анестезии, то на первые сутки послеоперационного периода наджелудочковая и желудочковая эктопическая активность возрастают. Авторы предполагают, что данный эффект связан с периодом пробуждения, экстубации и недостаточной послеоперационной аналгезией.
При осуществлении пробы Вальсальвы, как известно, увеличивается внутригрудное давление, сдавливаются вены, уменьшается приток крови к сердцу, снижается артериальное давление (АД), в связи с чем активируются барорецепторы каротидного синуса, поэтому снижается тонус парасимпатической нервной системы, возникает рефлекторная тахикардия. Аналогичные явления у пациентов разных возрастных групп с доброкачественной гиперплазией предстательной железы неоднократно описывались и другими авторами [8]. После коррекции основного заболевания режим мочеиспускания нормализовался, не было причин для субъективного беспокойства, в ночные часы (как и в норме) преобладал тонус парасимпатической нервной системы, в связи с чем значительно уменьшилась частота наджелудочковых внеочередных сокращений и отсутствовали эпизоды кратковременных суправентрикулярных тахиаритмий. Исходя из этой концепции, у пациентов данной категории в первую очередь целесообразна коррекция урологической патологии, а назначение ББ не требуется.
В патогенезе АГ одной из ведущих причин, приводящих к повышению АД, является эндотелиальная дисфункция. Эндотелий сосудов регулирует местные процессы воспаления, гемостаза, тромболизиса и тонуса. Одним из факторов, который вырабатывается в эндотелии и принимает участие в регуляции АД, является NO – наиболее мощный из всех известных эндогенных вазодилататоров. Поскольку сосуды малого диаметра синтезируют больше NO, чем сосуды большего диаметра, оксид азота регулирует АД, периферическое сопротивление и перераспределение кровотока [9].
При развитии АГ на начальных стадиях имеет место гиперпродукция NO, что является компенсаторным фактором, поскольку до некоторой степени ограничивает повышение АД. В дальнейшем гиперпродукция NO начинает оказывать угнетающее действие на активность эндотелиальной NO-синтазы по механизму отрицательной обратной связи. Это приводит к дефициту NO вследствие дисфункции эндотелия, что усугубляет дальнейший рост АД, а АГ вызывает дополнительную дисфункцию эндотелия. Так образуется порочный круг. Таким образом, коррекция эндотелиальной дисфункции – стратегическая задача в терапии АГ. Препаратом, стимулирующим эндогенный синтез NO в эндотелии сосудов за счет NO-модулирующей активности, является суперселективный бета-1-адреноблокатор небиволол. Благодаря своим свойствам он обеспечивает определенные положительные гемодинамические эффекты при АГ. Небиволол вызывает немедленное снижение общего периферического сопротивления и АД, а также улучшает систолическую и диастолическую функцию миокарда [10, 11].
Препарат имеет большой период полувыведения (около 10 часов), продолжительность действия небиволола за счет длительно действующих метаболитов составляет более 24 часов, что имеет огромное значение для лечения АГ, особенно у больных с нарушением функции левого желудочка.
Необходимо помнить, что внезапное прекращение приема небиволола недопустимо. Лечение следует прекращать постепенно, сокращая дозу в течение 10 дней. У пожилых пациентов целесообразно следить за функцией почек. При назначении небиволола при стенокардии напряжения доза препарата должна быть такой, чтобы обеспечить ЧСС в покое в пределах
55–60 уд/мин.
Заключение
Выявление совокупности таких факторов, как наличие наджелудочковой экстрасистолии более 1000 в сутки, пароксизмов ФП по данным холтеровского мониторирования ЭКГ, позволяет выделить группу высокого риска по развитию аритмий в раннем послеоперационном периоде.
ББ небиволол (Небилет®) показал хорошую клиническую эффективность в качестве антиаритмика, предотвращающего развитие ФП в раннем послеоперационном периоде у мужчин с сердечно-сосудистыми заболеваниями, перенесших оперативные вмешательства на органах мочеполовой системы.
1. http://www.medstudy.narod.ru/resource/anest/osmotr.htm (по состоянию на 03.02.2014).
2. Clarke J.M., Hamer J., Shelton J.R. et al. The rhythm of the normal human heart // Lancet. 1976. Vol. 1. № 7984. P. 508–512.
3. Haïssaguerre M., Jaïs P., Shah D.C. et al. Spontaneous initiation of atrial fibrillation by ectopic beats originating in the pulmonary veins // N. Engl. J. Med. 1998. Vol. 339. № 10. P. 659–666.
4. Диагностика и лечение фибрилляции предсердий. Рекомендации РКО, ВНОА, АССХ. 2012. Вып. 2. С. 65–71.
5. Tai T., Iwasaki K., Sasaki T., Oka T. Comparison of the prevalence of ventricular and supraventricular premature beats with 24-hour Holter electrocardiography between hypertensive and normotensive shift workers in a manufacturing company // Ind. Health. 2002. Vol. 40. № 3. P. 282–285.
6. Терещенко C.Н. Бета-адреноблокаторы: возможности расширения показаний к применению // Consilium medicum. 2005. Т. 7. № 5. С. 392–397.
7. Упрямова Е.Ю., Клименко В.С., Козлов С.П. и др. Использование холтеровского мониторирования электрокардиограммы в оценке адекватности анестезиологического пособия // Анестезиология и кардиореанимация. 2009. № 1. С. 56–60.
8. Gray C., Ward J.F., Sands J.P. Syncope from increased ventricular response in atrial fibrillation during voiding: a new indication for surgical management in benign prostatic hyperplasia // J. Urol. 1999. Vol. 161. № 2. P. 606–607.
9. Манухина Е.Б. Роль оксида азота в патологии сердечно-сосудистой системы // Материалы научного симпозиума «Оксид азота, дисфункция эпителия и новые возможности патогенетической терапии сердечно-сосудистых заболеваний». М., 2001.
10. Силуянов В.В. Использование небилета при лечении артериальной гипертензии // Рецепт. 2007. № 4. С. 65–67.
11. Sherman D.G. Stroke prevention in atrial fibrillation: pharmacological rate versus rhythm control // Stroke. 2007. Vol. 38. № 2. Suppl. P. 615–617.
Prevention of supraventricular arrhythmias after genitourinary surgery in patients with cardiovascular diseases
S.S. Davydova
1 Research Institute for Urology of the Ministry of Health of Russia
I.A. Komissarenko
1 Research Institute for Urology of the Ministry of Health of Russia
I.A. Komissarenko
Moscow Clinical Applied Research Center of the Moscow City Health Department
Contact person: Svetlana Sergeyevna Davydova, sve20045164@yandex.ru
The study involved 100 ischemic heart disease and/or arterial hypertension patients undergoing genitourinary surgical interventions. Risk factors for early post-operative arrhythmia were presence of > 1000 supraventricular extrasystoles and paroxysmal atrial fibrillation during pre-operative 24 hours ECG-monitoring. In such patients, beta-adrenoceptor nebivolol (Nebilet®) was recommended for the prevention of atrial fibrillation.
Новости на тему
13.02.2025
14.05.2024
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.