Профилактика повторного инсульта у пациентов с фибрилляцией предсердий: фокус на эффективность и безопасность ривароксабана
- Аннотация
- Статья
- Ссылки
- English







Приблизительно каждый четвертый инсульт является повторным событием [1]. За последние годы в Российской Федерации достигнуты серьезные успехи в снижении смертности от инсульта, следовательно, увеличилось количество выживших больных, нуждающихся во вторичной профилактике сосудистых событий. Под вторичной профилактикой понимают профилактику повторного инсульта, если у пациента уже был инсульт (ишемический или геморрагический), или профилактику первого инсульта после транзиторной ишемической атаки (ТИА).
У пациентов, выживших после ТИА или инсульта, риск возникновения ишемического инсульта после перенесенной ТИА в 12 раз выше по сравнению с пациентами того же пола и возраста без ТИА [1]. При этом риск ишемического инсульта выше в течение первых нескольких недель и месяцев: более 20% инсультов после ТИА происходят в течение первого месяца, а почти половина – в течение первого года [1]. Вероятность развития инсульта выше и при повторных ТИА [1]. У перенесших инсульт значительно (в 9 раз!) увеличивается риск развития повторного инсульта по сравнению с показателями в общей популяции лиц того же возраста и пола [2]. Кроме того, у пациентов, перенесших инсульт, в два-три раза выше риск инфаркта миокарда, нестабильной стенокардии и внезапной смерти [3]. В этой связи такие пациенты нуждаются в профилактике как церебральных, так и кардиальных осложнений.
Одним из предикторов как первого, так и повторного инсульта является фибрилляция предсердий [1, 4]. В целом кардиогенная эмболия сосудов головного мозга ответственна приблизительно за 20% ишемических инсультов [4, 5]. Примерно в половине случаев в анамнезе имеется неклапанная фибрилляция предсердий, в четверти случаев – поражение клапанов сердца и почти в трети случаев – пристеночный тромб в левом желудочке [5]. Среди всех пациентов с фибрилляцией предсердий относительный риск инсульта наибольший (в 2,5 раза) у пациентов с инсультом или ТИА в анамнезе [2].
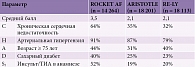
В настоящее время ни у кого не вызывает сомнений тот факт, что пациенты с ишемическим инсультом или ТИА и любой формой фибрилляции предсердий нуждаются в антикоагулянтной терапии [1, 4]. В 2007 г. был проведен и опубликован специальный метаанализ 29 исследований с участием 28 044 пациентов, посвященный эффективности антагонистов витамина К и антитромбоцитарных препаратов (преимущественно ацетилсалициловой кислоты) в сравнении с плацебо в первичной и вторичной профилактике инсульта у пациентов с фибрилляцией предсердий (табл. 1) [6]. Риск повторного инсульта на фоне применения антагонистов витамина К был значительно ниже такового при использовании как плацебо, так и ацетилсалициловой кислоты – на 8,4 и 7,0% соответственно. Следует подчеркнуть, что эффективность антикоагулянтной терапии значительно выше при вторичной профилактике по сравнению с первичной. В этой связи всем пациентам, перенесшим ишемический инсульт или ТИА, имеющим любую форму фибрилляции предсердий, рекомендуется антикоагулянтная терапия с использованием антагониста витамина К (целевое международное нормализованное отношение (МНО) 2,5, диапазон 2,0–3,0) [1].
Варфарин при подборе оптимальной дозы эффективен в профилактике инсульта при фибрилляции предсердий: по данным метаанализа клинических исследований, риск инсульта снижается на 64% [6]. Однако антагонисты витамина К, такие как варфарин, имеют значительные ограничения по применению. Прежде всего узкий терапевтический диапазон, в пределах которого обеспечивается достаточная защита от инсульта при низком риске геморрагических осложнений [7]. Для контроля антикоагулянтной активности антагонистов витамина К используют МНО. Однако на практике достижение и поддержание МНО в целевом диапазоне часто вызывает затруднения, так как антагонисты витамина К характеризуются медленным развитием и окончанием действия и подвержены многочисленным взаимодействиям с пищевыми продуктами и лекарственными препаратами (существует около 200 (!) препаратов, которые увеличивают или уменьшают активность варфарина) [8]. Неудивительно, что в связи с данными ограничениями, согласно специально проведенным анализам, до 50% пациентов, которые могут и должны получать лечение, не принимают антикоагулянты [9].
Вышесказанное обусловило поиск других вариантов лечения, соответствующих варфарину по эффективности, но вызывающих меньшие затруднения в клинической практике. В настоящее время в России доступны три новых пероральных антикоагулянта (дабигатран, ривароксабан и апиксабан), которые имеют отличные от варфарина механизмы действия и свойства [10]. Они не требуют регулярного мониторинга коагуляции, слабее взаимодействуют с пищей и другими лекарствами. Все они по меньшей мере не уступали варфарину в профилактике инсульта и системной эмболии (первичная конечная точка в сравнительных исследованиях) [10–13]. Лечение всеми новыми антикоагулянтами сопровождалось выраженным снижением частоты внутричерепного кровоизлияния по сравнению с варфарином [10–13].
Основные данные в пользу применения дабигатрана получены в исследовании RE-LY [11]. В рандомизированном двойном слепом исследовании ARISTOTLE с участием 18 201 пациента с фибрилляцией предсердий были сопоставлены апиксабан и варфарин [12]. В рандомизированном двойном слепом исследовании ROCKET AF (14 269 пациентов с фибрилляцией предсердий) сравнивались ривароксабан и варфарин [13]. В данное исследование включались больные, перенесшие инсульт, преходящее нарушение мозгового кровообращения или системную эмболию и имевшие по крайней мере два из таких факторов риска, как сердечная недостаточность, возраст старше 75 лет, артериальная гипертензия и сахарный диабет. Пациенты получали ривароксабан в дозе 20 мг один раз в день (15 мг/сут при клиренсе креатинина 30–49 мл/мин) или варфарин (целевое МНО 2–3). Основной целью данного исследования было установить не меньшую эффективность ривароксабана по сравнению с варфарином, что и было сделано (частота инсульта и системной эмболии – 1,7 против 2,2% в год, р < 0,001). В группе ривароксабана достигнуто статистически значимое снижение относительного риска внутричерепных (на 33%) и смертельных (на 50%) кровотечений [13].
Во всех этих ключевых исследованиях оценивалась эффективность и безопасность трех новых пероральных антикоагулянтов как в первичной, так и во вторичной профилактике инсульта у пациентов с фибрилляцией предсердий. При всей схожести включенного в исследования контингента больных есть ряд важных отличий, имеющих значение для клинической практики. В частности, в исследовании по ривароксабану приняли участие более коморбидные больные с сочетанной кардиальной патологией (сердечной недостаточностью, артериальной гипертонией) и в два-три раза больше больных сахарным диабетом (табл. 2) [11–13], что в максимальной степени отражает характеристики пациентов в условиях реальной клинической практики в России. В контексте обсуждаемой в статье профилактики повторного инсульта особый интерес представляет исследование ROCKET AF, в которое было включено самое большое количество пациентов, перенесших инсульт или ТИА (табл. 3) [11–13].
В новые европейские рекомендации (2016) впервые введено положение о том, что у пациентов с фибрилляцией предсердий и инсультом/ТИА в анамнезе с целью вторичной профилактики инсульта предпочтительно применять новые пероральные антикоагулянты, нежели антагонисты витамина К или ацетилсалициловую кислоту (класс рекомендаций I, уровень доказательств В). Кроме того, после перенесенных ТИА или инсульта комбинированная терапия пероральными антикоагулянтами и антитромбоцитарными препаратами не рекомендуется (класс рекомендаций III, уровень доказательств В) [4].
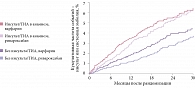
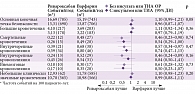
Заслуживают внимания данные специального субанализа исследования ROCKET AF, в котором изучалась эффективность и безопасность ривароксабана в сравнении с варфарином среди пациентов, перенесших и не перенесших инсульт или ТИА [14]. Среди пациентов, включенных в исследование ROCKET AF, 7468 (52%) перенесли инсульт (n = 4 907, 65%) или ТИА (n = 2561, 34%). Пациенты, перенесшие инсульт или ТИА, имели в среднем 4 балла по шкале оценки риска инсульта при фибрилляции предсердий CHADS2, пациенты без инсульта и ТИА – 3 балла. Результаты субанализа свидетельствуют о том, что у больных, перенесших инсульт или ТИА, отмечается достоверно более высокая частота основных событий (инсульт, системная эмболия), чем у больных, которые до включения в исследование не имели в анамнезе инсульт или ТИА (рис. 1–3). Ривароксабан продемонстрировал сходную эффективность у больных, перенесших ишемический инсульт или ТИА, у больных без цереброваскулярного заболевания в анамнезе и во всей популяции пациентов, включенных в исследование ROCKET AF (см. рис. 2 и 3). У больных, перенесших ишемический инсульт или ТИА, применение ривароксабана не уступало по эффективности использованию варфарина, при этом отмечалась тенденция к более высокой эффективности ривароксабана. Частота летальных исходов – смерти от сосудистого и несосудистого заболевания у больных, перенесших ишемический инсульт или ТИА, имела тенденцию к снижению при использовании ривароксабана в сравнении с варфарином, что отмечалось и у больных без цереброваскулярного заболевания в анамнезе, и во всей популяции пациентов, включенных в исследование ROCKET AF (см. рис. 2 и 3). Частота смертельных кровотечений, а также внутричерепных кровотечений была меньше у больных, перенесших инсульт или ТИА, при использовании ривароксабана в сравнении с варфарином, что отмечалось и у больных без цереброваскулярного заболевания в анамнезе, и во всей популяции пациентов, включенных в исследование ROCKET AF (рис. 4) [14]. Результаты субанализа исследования ROCKET AF доказывают, что у больных, перенесших инсульт или ТИА, использование ривароксабана не уступает по эффективности и безопасности варфарину, что позволяет рекомендовать ривароксабан к широкому использованию для профилактики повторного инсульта. Кроме того, хотелось бы обратить особое внимание на то, что частота инфаркта миокарда у больных, перенесших ишемический инсульт или ТИА, в исследовании ROCKET AF не отличалась при использовании ривароксабана и варфарина [14]. Как уже было сказано, у пациентов, перенесших инсульт, в два-три раза выше риск инфаркта миокарда, нестабильной стенокардии и внезапной кардиальной смерти [3]. Кроме того, по данным ряда метаанализов, ривароксабан показал самое высокое снижение риска инфаркта миокарда и/или острого коронарного синдрома по сравнению с другими пероральными антикоагулянтами [15–17]. В крупном метаанализе, включившем 28 рандомизированных клинических исследований ривароксабана, апиксабана, дабигатрана и ксиломегатрана, только ривароксабан продемонстрировал статистически значимое снижение риска инфаркта миокарда и острого коронарного синдрома на 22% (отношение рисков 0,78, 95%-ный доверительный интервал 0,69–0,89, р < 0,001) [15].
C. Coleman и соавт. в 2017 г. представили данные исследования REAFFIRM. Они выполнили ретроспективный анализ базы данных US Truven MarketScan в период с января 2012 по июнь 2015 г. с целью сравнения эффективности и безопасности ривароксабана, апиксабана и дабигатрана с варфарином во вторичной профилактике инсульта или системных эмболий у пациентов с фибрилляцией предсердий в реальной клинической практике [18]. Первичной конечной точкой исследования была суммарная частота ишемического инсульта и внутричерепного кровотечения. Терапия ривароксабаном значительно снижала частоту комбинированной конечной точки (ишемический инсульт и внутричерепное кровотечение), статистически значимо (p = 0,001) уменьшала риск повторного ишемического инсульта (на 55% (!)) и не повышала риск внутричерепного кровотечения по сравнению с варфарином (рис. 5). Частота больших кровотечений была сопоставимой при применении ривароксабана и варфарина. На фоне приема апиксабана и дабигатрана частота комбинированной конечной точки, повторного ишемического инсульта и внутричерепного кровотечения была сопоставима с варфарином. Частота больших кровотечений также была сопоставимой при лечении апиксабаном или дабигатраном в сравнении с терапией варфарином [18]. Выбор конечной комбинированной точки исследования (ишемический инсульт и внутричерепное кровотечение) отражает два наиболее сложных жизнеугрожающих состояния у этой категории пациентов. Принимая решение о назначении антикоагулянтной терапии, врач всегда взвешивает риски возникновения и инсульта, и кровотечения у каждого конкретного пациента. Однако не стоит забывать о том, что цель лечения – именно предупреждение кардиоэмболического осложнения, а риски кровотечений необходимо оценивать с позиции их возможной коррекции или устранения.
Значительное преимущество ривароксабана – прием препарата один раз в день, два других новых пероральных антикоагулянта имеют режим дозирования два раза в день (утро, вечер). Для всех пациентов (с перенесенными инсультом или ТИА в анамнезе или без таковых) важен однократный прием препарата, поскольку это повышает приверженность пациентов лечению. Почти у половины (46%) пациентов, перенесших инсульт, имеются когнитивные нарушения, в том числе нарушения памяти, что увеличивает вероятность ситуаций, когда пациенты забывают принять препарат. Приверженность лечению у пациентов с инсультом в анамнезе снижается и за счет постинсультной депрессии, которая выявляется примерно у каждого третьего (35%) [19, 20].
Преимущество ривароксабана в плане приверженности пациентов лечению убедительно продемонстрировано в проспективном исследовании повседневной клинической практики XANTUS [21]. XANTUS стало первым международным проспективным исследованием применения препарата ривароксабан (Ксарелто®) у широкой популяции пациентов с неклапанной фибрилляцией предсердий и различным риском тромбоэмболических осложнений (CHADS2 от 0 до 6). В рамках исследования оценивались безопасность и эффективность Ксарелто®, применяющегося в повседневной клинической практике для профилактики инсульта. Были включены 6 784 пациентов с неклапанной фибрилляцией предсердий из 311 центров Европы (в том числе России), Канады и Израиля. Решение о назначении препарата и подборе дозы принималось лечащим врачом. За пациентами наблюдали в течение одного года или до 30 дней после преждевременного прекращения лечения. Исследование XANTUS подтвердило высокие показатели постоянства терапии и удовлетворенности лечением ривароксабаном. 80% пациентов продолжали принимать препарат Ксарелто® в течение года, и более 75% пациентов были удовлетворены/очень удовлетворены лечением.
Выбор дозы ривароксабана 20 мг один раз в день был определен в соответствии с результатами исследований фазы II для программы лечения тромбоза глубоких вен. Исследования подбора доз EINSTEIN DVT [22] и ODIXa DVT [23] продемонстрировали, что эффективность ривароксабана не возрастала с ростом суточной дозы (20, 40, 60 мг в ODIXa DVT, 20, 30, 40 мг в EINSTEIN DVT), а число массивных кровотечений было одинаковым независимо от суточной дозы и сравнимо с таковым при использовании стандартной терапии. По результатам исследования в качестве суточной дозы (как наименьшей из исследованных эффективных доз) была выбрана доза 20 мг. Клинико-фармакологические исследования фазы I–II также показали, что ривароксабан ингибирует синтез тромбина (и таким образом предупреждает активацию свертывания крови) до 24 часов после приема [24]. Все эти данные обусловили выбор режима приема – таблетка один раз в день.
Хорошие результаты субанализа исследования ROCKET AF по эффективности и безопасности ривароксабана в сравнении с варфарином среди пациентов, перенесших инсульт или ТИА, послужили отправной точкой для исследования NAVIGATE ESUS, которое проводится в настоящее время. Цель исследования – сравнить эффективность и безопасность 15 мг ривароксабана и 100 мг ацетилсалициловой кислоты [25]. Это первое специально спланированное многоцентровое рандомизированное двойное слепое исследование фазы III по применению нового перорального антикоагулянта (ривароксабана) для профилактики повторного инсульта и системных эмболий у пациентов с недавно перенесенным инсультом неизвестного происхождения. Планируемое количество пациентов в исследовании – 7000, время, прошедшее от момента развития инсульта, – более семи дней. Результаты ожидаются после 2018 г.
Когда начинать или возобновлять антикоагулянтную терапию у пациентов с фибрилляцией предсердий после перенесенного инсульта или ТИА? Согласно новым европейским рекомендациям (2016) определяющим фактором является тяжесть текущего инсульта: чем больше инсульт, тем выше риск геморрагических осложнений в случае раннего назначения антикоагулянтов. Поэтому эксперты рекомендуют начинать принимать антикоагулянты в период с первых (при ТИА) по 12-е сутки в зависимости от размера инсульта. У пациентов с «большими» инсультами (> 8 баллов по Шкале оценки тяжести инсульта (National Institutes of Health Stroke Scale Scale – NIHSS)) перед началом антикоагулянтной терапии следует проводить повторное томографическое исследование для исключения геморрагической трансформации (рис. 6) [4].
Не менее важный вопрос – срок начала антикоагулянтной терапии после внутричерепного кровоизлияния. В ряде ситуаций антикоагулянты могут быть назначены через четыре – восемь недель после внутричерепного кровоизлияния (особенно если его причина была устранена или сопутствующие факторы риска кровотечений, например неконтролируемая артериальная гипертония, были скорректированы) [4]. Антикоагулянтная терапия в этой ситуации снижает риск повторных ишемических инсультов и смертность. Решение о возобновлении терапии антикоагулянтами должно приниматься коллегиально кардиологом, неврологом и нейрохирургом. В новых европейских рекомендациях представлен подробный алгоритм назначения антикоагулянтов после внутричерепного кровоизлияния, основанный на мнении экспертов и данных ретроспективных исследований (рис. 7) [4].
В целом ривароксабан имеет самую масштабную программу уже завершившихся клинических исследований, в том числе с участием пациентов с фибрилляцией предсердий при плановой кардиоверсии, острым коронарным синдромом, неклапанной фибрилляцией предсердий после плановой установки стента и др. Следовательно, в настоящее время ривароксабан – наиболее изученный новый пероральный антикоагулянт. Необходимо отметить, что во всех исследованиях ривароксабана была достигнута первичная цель. Кроме того, проводится еще целый ряд исследований по применению ривароксабана в ортопедии/травматологии, у тяжелых лежачих терапевтических пациентов, у пациентов с фибрилляцией предсердий неклапанного генеза, в педиатрической практике, у пациентов с хронической сердечной недостаточностью. Все эти данные позволяют говорить о том, что ривароксабан является препаратом первого выбора для профилактики тромбоэмболических осложнений в клинической практике.
O.D. Ostroumova, G.F. Piksina, Ye.Ye. Pavleyeva, V.M. Fomina
A.I. Yevdokimov Moscow State University of Medicine and Dentistry
I.M. Sechenov First Moscow State Medical University (Sechenovskiy University)
City Clinical Hospital named after of E.O. Mukhin, Moscow
Contact person: Olga Dmitriyevna Ostroumova, ostroumova.olga@mail.ru
The article is dedicated to prevention of recurrent ischemic stroke in patients with stroke or transient ischemic attack on the background of non-valvular atrial fibrillation. The advantages of anticoagulation therapy for secondary prevention of ischemic stroke in patients with atrial fibrillation – a vitamin K antagonist warfarin and novel oral anticoagulants (Xa inhibitors of coagulation factor rivaroxaban and apixaban, a direct thrombin inhibitor dabigatran) are considered. New provisions of the European recommendations of 2016 on the prevention of recurrent stroke in patients with atrial fibrillation are presented. The results of the ROCKET AF substudy, where rivaroxaban has demonstrated its efficacy and safety compared with warfarin in patients with atrial fibrillation, stroke or transient ischemic attack, are described. It has been concluded that rivaroxaban is the most ambitious program of clinical trials, as completed, and continuing into the present.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.