количество статей
7376
Загрузка...
Пожалуйста, авторизуйтесь:
Исследования
Программа МАРК (приМенение Антиостеопоротических препаратов в Реальной Клинической практике): первые результаты анкетирования врачей
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Ревматология, травматология и ортопедия" № 2 (26)
- Аннотация
- Статья
- Ссылки
- English
В статье приведены результаты анкетирования врачей из разных регионов России, принявших участие в программе МАРК (применение антиостеопоротических препаратов в реальной клинической практике) по регистрации случаев остеопороза и методов, на основании которых они ставят диагноз, оценивают лечение и назначают антиостеопоротическую терапию.

Рис. 1. Мнение врачей о причинах отказа от лечения пациентов
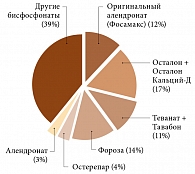
Рис. 2. Частота назначения бисфосфонатов
Остеопороз (ОП) – хроническое прогрессирующее заболевание скелета, наиболее часто поражающее лиц пожилого возраста. ОП характеризуется снижением плотности и ухудшением качества кости, что приводит к увеличению риска переломов. Наиболее тяжелые из них переломы бедра и позвонков. В России отмечается рост показателей распространенности и первичной заболеваемости ОП, что свидетельствует об улучшении диагностики заболевания. Это в свою очередь обусловлено увеличением количества костных денситометров, позволяющих на раннем этапе выявлять снижение минеральной плотности кости (МПК).
В настоящее время отмечается рост доли населения в возрасте 50 лет и старше, и благодаря достижениям современной медицины эта тенденция сохранится. По данным переписи населения 2010 г., в России проживает 30,7 млн лиц пенсионного возраста, среди них свыше 18 млн в возрасте 65 лет и старше [1]. Как показали результаты эпидемиологического исследования, проведенного в НИИ ревматологии им. В.А. Насоновой в конце прошлого века, 34% женщин и 27% мужчин страдали ОП, причем с возрастом частота ОП увеличивалась [2] .
Основная цель лечения ОП – снизить риск переломов с помощью лекарственных средств, эффективность которых доказана в ходе многоцентровых плацебоконтролируемых клинических исследований. Препаратами первого выбора для лечения ОП являются бисфосфонаты, моноклональные антитела – ингибиторы резорбции костной ткани (деносумаб) и аналог паратиреоидного гормона терипаратид, применяемый при тяжелом ОП. Препараты второго выбора – активные метаболиты витамина D (альфакальцидол и кальцитриол) и стронция ранелат, назначаемый при тяжелом ОП.
Лечение патогенетическими препаратами проводится на фоне достаточного поступления в организм кальция как основного макроэлемента в составе костной ткани.
В ходе исследования, проведенного в нескольких регионах России (в городах Курске, Казани, Красноярске, Мурманске, Оренбурге, Московской области), отмечалось недостаточное потребление кальция с продуктами питания как у женщин, так и мужчин – 683 ± 231 мг и 635 ± 276 мг в сутки соответственно (р < 0,01). При этом 76% женщин и 68% мужчин получали его в дозе, меньшей, чем половина рекомендованной возрастной нормы потребления [3]. В мире аналогичная ситуация с потреблением кальция. Так, в девяти европейских странах женщины в постменопаузе потребляли с пищей в среднем 744 мг кальция в сутки, при этом только 6% обследованных – 1300 мг кальция [4]. В США 90% лиц в возрасте старше 50 лет потребляли менее 1200 мг кальция в день [5].
Витамин D активно участвует в регуляции процессов всасывания кальция в кишечнике и экскреции почками. Его недостаточность ассоциируется с отрицательным кальциевым балансом и снижением минерализации костной ткани, что приводит к остеопении и повышению риска переломов. Недостаточность витамина D широко распространена в мире. При этом в странах Южной Европы (Италии, Испании) и Ближнего Востока (Турции, Иране, Ливане и др.) частота гиповитаминоза выше, чем в странах Северной Европы [6]. Обследование когорты женщин в постменопаузе, проживавших в г. Москве, показало, что около 65% из них имели дефицит и гиповитаминоз D. Колебания уровня витамина D зависели от сезона взятия крови [7].
Согласно рекомендациям Европейского общества по клиническим и экономическим аспектам остеопороза и остеоартрита (European Society for Clinical and Economic Aspects of Osteoporosis and Osteoarthritis – ESCEO) концентрация 25(OH)D в крови, являющаяся одним из лучших клинических индикаторов достаточного поступления в организм витамина D, должна быть не менее 20 нг/мл (50 нмоль/л), а при высоком риске переломов и падений – не менее 30 нг/мл (75 нмоль/л) [8].
В настоящее время появились лекарственные препараты, одна таблетка которых содержит антирезорбтивный препарат и витамин D или в одной упаковке которых содержатся блистеры с патогенетическим средством, а также с кальцием и витамином D или только с витамином D. Это позволяет достичь лучшего терапевтического результата и повысить приверженность пациентов лечению.
Программа МАРК предусматривала оценку регистрации случаев остеопороза и методов, на основании которых ставился диагноз и оценивались результаты лечения, а также анализ назначения антиостеопоротической терапии врачами различных специальностей из разных регионов страны.
В пилотном исследовании были проанкетированы 120 врачей с помощью специально разработанного вопросника. В него были включены разделы, посвященные методам диагностики, используемым врачами для постановки диагноза, регистрации данного заболевания в талонах статистической отчетности, и лечению ОП. В анкетировании участвовали:
- 35 (29%) респондентов из Центрального федерального округа, в частности 21 (18%) специалист из Москвы;
- 30 (25%) – из Сибирского;
- 21 (18%) – из Уральского;
- 19 (16%) – из Приволжского федерального округа.
Северо-Западный регион представляли семь (6%) специалистов, Южный – шесть (5%), Дальневосточный – один (1%) от общего числа врачей.
Среди опрошенных 38% были ревматологи, 33% – эндокринологи, 18% – терапевты. На долю кардиологов, неврологов, травматологов, нефрологов и гинекологов суммарно пришлось 11%.
Опрос по применяемым препаратам для лечения ОП относился к месяцу, предшествовавшему анкетированию.
Как показало анкетирование, в среднем в месяц врачи принимали 20 (12, 40) пациентов с ОП, но диагноз данного заболевания в формы статистической отчетности выносили только 95 (79%) специалистов.
Результаты денситометрического обследования для постановки диагноза использовали 96% врачей, 88% респондентов оценивали клинические проявления заболевания, такие как переломы в анамнезе, изменение осанки, боли в спине. С той же целью проводили рентгенографию позвоночника 69% участников опроса и 64% оценивали десятилетнюю вероятность остеопоротических переломов на основании факторов риска заболевания с помощью модели FRAX (Fracture Risk Calculator – калькулятор риска переломов). Таким образом, хотя российская модель FRAX для определения десятилетнего абсолютного риска остеопоротических переломов появилась только в 2012 г., более половины анкетированных врачей уже использовали этот метод для принятия решения о начале лечения ОП у больных в реальной клинической практике. Данные лабораторных исследований, включавшие маркеры костного обмена, общий и биохимические анализы крови, для верификации диагноза ОП применяли 66 (55%) специалистов.
Нами установлено, что продолжительность противоостеопоротической терапии, назначенной большинством врачей (78%), составляла год и более. Однако 22% респондентов указали, что продолжительность рекомендованного ими лечения может быть меньше – от трех месяцев до года. Контроль терапии, рекомендованной по поводу ОП, через год проводят 53 (46%) врача. Большинство специалистов мониторируют назначенное лечение чаще. Так, через месяц мониторинг осуществляют четыре (3%) доктора, через три месяца – 21 (19%), через шесть месяцев – 17 (15%), каждые три месяца – пять (4%) и каждые полгода – 15 (13%) врачей. Пять врачей не ответили на данный вопрос.
Для оценки результатов проводимого лечения 108 (93%) докторов, назначавших лечение, использовали повторное денситометрическое обследование. Лабораторные показатели и биохимические маркеры в данном качестве врачи применяли реже – 33 (29%) и 39 (34%) соответственно. Более редкое использование маркеров костного обмена в качестве суррогатных признаков эффективности лечения уже на ранних сроках (например, через три месяца после начала терапии), вероятно, связано с высокой стоимостью этих исследований или невозможностью их проведения в ряде регионов.
Для получения информации о препаратах, назначаемых врачами в реальной практике, был предложен список торговых названий лекарственных средств для лечения ОП. Респондентов просили ответить, как они назначали перечисленные препараты в течение месяца до проводимого опроса – редко, часто или никогда. Среди часто назначаемых противоостеопоротических препаратов оказались Акласта (золедроновая кислота) для внутривенного введения и Бонвива (ибандроновая кислота) для перорального приема. Их отметили по 12% врачей. Бивалос (стронция ранелат) часто рекомендовали 11%, Осталон Кальций-Д (алендроновая кислота + колекальциферол + кальция карбонат) – 9%, Форозу и другие препараты алендроновой кислоты – по 8% врачей. Среди препаратов, никогда не назначаемых врачами в течение последнего месяца, были Резорба (золедроновая кислота) (9%), Алостин (кальцитонин) (8%), Вепрена (синтетический кальцитонин лосося) (8%), Ризендрос (ризедроновая кислота) (8%), Резокластин ФС (золедроновая кислота) (7%) и Остерепар (алендроновая кислота) (7%). Отдельно оценивалось назначение препаратов кальция и витамина D. Врачи наиболее часто рекомендовали Кальций-Д₃ Никомед (32%), альфа Д₃-Тева (28%), Кальцемин Адванс (20%), реже Компливит кальций Д₃ (12%) и Этальфу (8%). Как показал опрос, 98 (82%) врачей чаще назначали кальций с витамином D вместе с препаратами патогенетической терапии. В то же время 29 (24%) специалистов часто использовали их в качестве монотерапии ОП.
В анкете были указаны возможные причины отказа пациентов от лечения ОП: стоимость препарата, неудобство приема, отсутствие препарата в аптеке, побочные явления, суждение больного о своем состоянии, большое количество других принимаемых лекарств, длительность лечения. Это позволило врачам выбрать те факторы, которые, по их мнению, могли повлиять на приверженность пациента терапии. Кроме того, респондентам предлагали назвать другие причины отказа пациента от терапии, не поименованные в анкете. 82% респондентов отметили стоимость лечения, 51% – большое количество других принимаемых препаратов, 40% –суждение больных о своем состоянии. 38% опрошенных считали, что на приверженность лечению пациента с ОП способны влиять длительность планируемой терапии и побочные реакции. Только 18% назвали неудобство приема рекомендуемых препаратов (рис. 1).
Бисфосфонаты являются препаратами первого выбора. Для лечения ОП их применяют с середины 1990-х гг., но и сегодня они не утратили актуальности. Их можно применять перорально, парентерально, один раз в неделю или месяц, один раз в три или 12 месяцев.
Среди бисфосфонатов наиболее часто врачи рекомендовали алендронат (61%). Оригинальный препарат (Фосамакс) назначали 12% врачей (рис. 2).
Отдельные препараты сочетают в одной таблетке бисфосфонат и витамин D для приема один раз в неделю (Фосаванс). Кроме того, имеются упаковки, содержащие блистеры с бисфосфонатом (алендронат) и кальцием с нативным витамином D (Осталон Кальций-Д) или активным метаболитом витамина D (Тевабон). На вопрос, знают ли врачи препараты, которые в одной упаковке содержат и противоостеопоротический патогенетический препарат, и кальций и/или витамин D, шесть (5%) специалистов не ответили, 16 (13%) указали, что таких препаратов не знают, а еще девять (8%) назвали препараты, содержащие только кальций и витамин D.
Среди всех лиц, указавших правильно названия комбинированных препаратов, лишь 75% врачей назначали их, а 25% отметили, что такие препараты на практике не применяли. Среди назначавших такие препараты большинство докторов предпочитали рекомендовать пациентам Осталон Кальций-Д, который наряду с четырьмя таблетками алендроната по 70 мг для приема один раз в неделю содержит еще 28 таблеток кальция в дозе 600 мг с 400 МЕ нативного витамина D. Данная доза кальция и витамина D позволяет принимать этот препарат длительно и не проводить контроль уровня кальция в крови и моче. Однако метаанализы последних лет показали, что для профилактики падений и переломов необходимы более высокие дозы витамина D (800–1000 МЕ), поэтому пациентам, принимающим Осталон Кальций-Д, может потребоваться дополнительный прием витамина.
Препарат Осталон – дженерик алендроната, который прошел постмаркетинговые клинические исследования как в стране, где был произведен – Венгрии, так и в России.
В открытом сравнительном исследовании эффективности и переносимости Осталона отмечено увеличение МПК в поясничном отделе позвоночника на 5,9%, а в шейке бедра – на 2,9% через 12 месяцев лечения. Это статистически достоверно по сравнению с показателями контрольной группы [9] и сопоставимо с результатами аналогичного исследования, проведенного в НИИ ревматологии с использованием оригинального препарата [10].
Таким образом, пилотный опрос показал, что врачи достаточно часто выявляли больных ОП, однако 21% из них не регистрировали данное заболевание в талонах статистической отчетности. Это искусственно может занижать распространенность и приводить к недооценке социальной значимости ОП в России. 87% врачей рекомендовали бисфосфонаты (оригинальные препараты и дженерики), а 82% – их комбинации с кальцием и витамином D.
1. www.gks.ru.
2. Михайлов Е.Е., Беневоленская Л.И. Эпидемиология остеопороза и переломов. Руководство по остеопорозу / под ред. Л.И. Беневоленской. М.: БИНОМ, 2003.
3. Никитинская О.А., Торопцова Н.В. Социальная программа «Остеоскрининг Россия» в действии // Фарматека. 2012. № 6. С. 90–93.
4. Bryere O., Malaise O., Neuprez A. et al. Calcium daily food intake in European postmenopausal women. Abstr. Sixth European Congress on Clinical and Economic Aspects of Osteoporosis and Osteoarthritis // Osteoporosis Int. 2006. Vol. 17. P. S101.
5. Boonen S., Magowan S., Zhou X. et al. Prevalence of low calcium intake in post¬menopausal osteoporotic women: the need for supplementation. Abstr. Sixth European Congress on Clinical and Economic Aspects of Osteoporosis and Osteoarthritis // Osteoporosis Int. 2006. Vol. 17. P. S104.
6. Lips P. Vitamin D status and nutrition in Europe and Asia // J. Steroid. Biochem. Mol. Biol. 2007. Vol. 103. № 3–5. P. 620–625.
7. Торопцова Н.В., Никитинская О.А., Беневоленская Л.И. Новый взгляд на профилактику остеопороза: фокус на Кальций-Д3 Никомед // Современная ревматология. 2007. № 1. С. 64–68.
8. Rizzoli R., Boonen S., Brandi M.L. et al. Vitamin D supplementation in elderly or postmenopausal women: a 2013 update of the 2008 recommendations from the European Society for Clinical and Economic Aspects of Osteoporosis and Osteoarthritis (ESCEO) // Curr. Med. Res. Opin. 2013. Vol. 29. № 4. P. 305–313.
9. Торопцова Н.В., Никитинская О.А. Лечение остеопороза: клинический опыт применения дженерического препарата // Современная ревматология. 2011. № 1. С. 28–32.
10. Торопцова Н.В., Никитинская О.А., Демин Н.В. и др. Результаты изучения эффективности еженедельного приема алендроната (Фосамакс®) у больных первичным остеопорозом // Остеопороз и остеопатии. 2006. № 1. С. 22–25.
MARK Program (Antiosteoporotic Preparations in Real-Life Clinical Practice): First Results of Physicians’ Survey
N.V. Toroptsova, O.A. Nikitinskaya
V. A. Nasonova Research Institute of Rheumatology of the Russian Academy of Medical Sciences
Contact person: Oksana Anatoliyevna Nikitinskaya, epid@irramn.ru
The article addresses the results of the physician interview survey MARK Program (antiosteoporotic preparations in real-life clinical practice). In this program, physicians in different regions of Russia were interviewed on their methods of diagnosis and reporting of osteoporosis, estimating of treatment effects and choice of antiosteoporotic therapy.
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.