Рациональное топическое этиотропное лечение воспалительных заболеваний наружного и среднего уха
- Аннотация
- Статья
- Ссылки
- English

Воспалительные заболевания наружного и среднего уха занимают одно из ведущих мест в структуре оториноларингологической патологии и имеют большое медицинское, социальное и экономическое значение. Количество пациентов с наружными и средними отитами не уменьшается, несмотря на огромный арсенал методов лечения, включая хирургические пособия, медикаментозные средства, иммунокорригирующие препараты, физические факторы воздействия. Распространенность воспалительных заболеваний наружного уха варьирует от 17 до 23% в структуре всей отиатрической патологии [1, 2, 3], а с учетом сочетанного воспаления наружного и среднего уха эти цифры значительно возрастают [4]. Острый гнойный средний отит составляет 25–30% всех поражений уха, воспалительный процесс в среднем ухе обычно развивается на фоне неблагоприятного течения острого респираторного заболевания [2, 3, 5, 6, 7].
Частота хронического гнойного среднего отита в нашей стране достаточно большая и колеблется в диапазоне 0,8–4% среди всего населения, доходит до 25–30% от общего числа заболеваний уха и составляет 7–30% от госпитализированных в ЛОР-стационары больных [3, 8, 9]. Росту отиатрической воспалительной патологии способствуют такие факторы, как снижение уровня и качества жизни населения, ухудшение экологической обстановки, рост резистентности микрофлоры, увеличение числа лиц с нарушением иммунного статуса, в том числе аллергопатологией, нерациональное лечение острых воспалительных заболеваний, несвоевременное обращение к ЛОР-врачу и др.
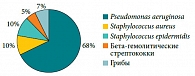
Наружный отит – диффузное или ограниченное воспаление наружного слухового прохода и ушной раковины. Заболеваемость наружным отитом возрастает в летние месяцы. Чаще всего наружный отит возникает при попадании патогенных микроорганизмов на поврежденную кожу наружного уха. Повреждения защитного кожного барьера могут быть обусловлены механической травмой, изменениями эпителия у лиц, страдающих кожными заболеваниями, сахарным диабетом, нарушениями обмена веществ, или длительным нахождением в условиях повышенной влажности и неблагоприятной температуры. Отдельно рассматривается злокачественный наружный отит, являющийся наиболее тяжелым видом воспалительного поражения наружного уха и характеризующийся быстрым прогрессирующим течением, значительным распространением патологического процесса за пределы структур наружного уха. Такая форма наружного отита чаще всего возникает на фоне сахарного диабета или иммунодефицитных состояний организма. Возбудителями наружного отита являются Pseudomonas aeruginosa (50–70%, практически 100% в случае злокачественной формы), Staphylococcus aureus (до 10%), Staphylococcus epidermidis (8–10%), бета-гемолитические стрептококки (около 5%). Микотическая флора встречается в 5–10% случаев наружного отита и в основном представлена грибами родов Candida и Aspergillus, в ряде случаев в роли этиотропного фактора выступают бактериальные или бактериально-грибковые ассоциации [10, 11]. Структура основных возбудителей наружного отита представлена на рисунке 1.
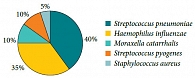
Острый средний отит чаще всего развивается как осложнение острого респираторного заболевания, воспалительный процесс из полости носа и носоглотки распространяется на слуховую трубу, барабанную полость, систему клеток сосцевидного отростка. На фоне развивающейся дисфункции слуховой трубы и нарушения ее проходимости происходит снижение давления в барабанной полости и выпот жидкости, которая достаточно быстро инфицируется флорой из респираторного тракта. Основными возбудителями острого среднего отита являются те же микробные агенты, что вызывают острые бактериальные инфекции дыхательных путей: пневмококк (Streptococcus pneumoniae) – в 32–40% случаев, гемофильная палочка (Haemophilus influenzae) – 30–35%, реже моракселла (Moraxella catarrhalis) – до 10%, стрептококк (Streptococcus pyogenes) – 2–10%, стафилококк (Staphylococcus aureus) – 1–5% [3, 5, 9]. Структура основных возбудителей острого среднего отита представлена на рисунке 2.
В течении острого среднего отита различают три стадии: доперфоративную, наличия перфорации и репаративную. На фоне адекватного лечения в большинстве случаев острый воспалительный процесс в среднем ухе заканчивается без перфорации барабанной перепонки, однако при неблагоприятном течении отита происходит ее спонтанный разрыв. В ряде случаев при соответствующей клинической картине врач производит миринготомию, тем самым обеспечивая отток гнойного содержимого барабанной полости и способствуя улучшению репаративных процессов барабанной перепонки. Каждая стадия острого гнойного среднего отита предполагает определенную тактику лечения. Хронический гнойный средний отит – хроническое гнойное воспаление структур среднего уха. Для этого заболевания характерно наличие стойкой перфорации барабанной перепонки, периодического или постоянного гноетечения, различной степени тугоухости.
Как правило, хронический гнойный средний отит – результат неадекватного лечения острого воспалительного процесса в среднем ухе. Хронизации процесса способствуют также снижение иммунологической реактивности, сопутствующие заболевания верхних отделов дыхательных путей, особенности архитектоники полостей среднего уха и ряд других факторов. В зависимости от размера и локализации перфорации барабанной перепонки, а также распространения и характера патологического процесса различают мезотимпанит, эпитимпанит, эпимезотимпанит [12]. Основными возбудителями хронического гнойного отита являются Staphylococcus aureus (20–63%), Pseudomonas aeruginosa (15–37%), Proteus vulgaris (10–12%), Proteus mirabilis (6–8%), Escherichia coli (до 16%), Klebsiella pneumoniae (4–7%), анаэробы – анаэробные кокки, бактероиды и клостридии (2–10,6%). Около 20% случаев приходится на грибковую флору (Aspergillus и Candida). Достаточно часто при хронических процессах в среднем ухе высеваются бактериальные или бактериально-грибковые ассоциации.
Данные о частоте идентификации того или иного возбудителя у больных хроническим гнойным средним отитом варьируют у разных исследователей, что может быть обусловлено особенностями течения заболевания и лечения конкретной выборки пациентов. В последнее время при хронических средних и наружных отитах возрастает роль грамотрицательной флоры, в частности синегнойной палочки [7, 8, 12–16]. Диагностика воспалительных заболеваний наружного и среднего уха не вызывает существенных затруднений у врача-оториноларинголога. Диагностический поиск включает в себя сбор жалоб и анамнеза, осмотр ЛОР-органов, в том числе отомикроскопию, лабораторные и микробиологические исследования, по показаниям – функциональные исследования органа слуха, лучевые и магнитно-резонансные методы. Анализ полученных результатов позволяет объективно определить характер процесса в ухе и назначить адекватное лечение.
Лечение воспалительных заболеваний наружного и среднего уха предполагает целый комплекс лечебных мероприятий, в том числе использование этиотропных препаратов. В большинстве клинических случаев предпочтительно использовать местные противомикробные средства. Системная противомикробная терапия при наружных и острых средних отитах показана только в случае выраженной интоксикации или распространения процесса за пределы анатомической области. При хронических гнойных средних отитах данное лечение необходимо только в случаях, когда требуется исключить риск возможного возникновения внутричерепных или регионарных осложнений. Преимуществами местной терапии различных видов отитов являются:
- непосредственное воздействие на зону воспаления;
- создание оптимальной концентрации препарата в патологическом очаге;
- практическое отсутствие системного действия за счет низкой абсорбции лекарственного средства;
- меньший риск селекции резистентных штаммов нормальной микрофлоры.
Для оптимизации лечебного процесса необходимо перед применением препаратов проводить тщательный туалет наружного слухового прохода и барабанной полости с помощью вакуумного отсоса, использовать оптику (микроскопы, бинокулярные лупы, эндоскопы) при проведении процедур, соблюдать температурный режим при введении в ухо лекарственных средств. До получения результатов микробиологического исследования для эмпирического назначения рекомендуется использовать препараты, содержащие антисептики или антибиотики широкого спектра действия. Данные о сравнительной оценке минимальных подавляющих концентраций антибактериальных средств приведены в таблице [17].
Использование этиотропных препаратов при диффузных наружных отитах должно соответствовать следующему правилу: при экссудативных процессах назначаются капли, при инфильтративных – мази и кремы. При ограниченном наружном отите (фурункул) применения местных противомикробных препаратов, как правило, не требуется. При остром среднем отите в доперфоративной стадии рекомендуется использование противовоспалительных средств – Отинум, Отипакс, Бротинум, Холикапс, Отирелакс. При остром среднем отите лекарственные вещества не могут проникнуть к патологическому очагу через неповрежденную барабанную перепонку, назначение в этом случае препаратов с противомикробным действием не является оправданным.
Наличие перфорации позволяет вводить лекарственные вещества непосредственно в барабанную полость; в данном случае оптимально применять ушные капли с неототоксичными антибиотиками. После прекращения гноетечения из уха местные препараты использовать нецелесообразно, так как это может препятствовать восстановлению целостности барабанной перепонки. Рациональное лечение хронического гнойного среднего отита предполагает проведение хирургического вмешательства с целью санации патологического очага и реконструкции замкнутой барабанной полости. Медикаментозная терапия таким больным показана либо в качестве предоперационной подготовки, либо при невозможности в силу разных причин проведения операции на ухе. При хирургическом вмешательстве в период ремиссии повышается вероятность сохранения ряда структур среднего уха, уменьшается количество осложнений, улучшаются функциональные результаты лечения.
Местная медикаментозная терапия больных хроническим средним отитом предполагает использование капель с противомикробными средствами с неототоксичными компонентами. Число лекарственных средств, разрешенных для введения в барабанную полость, ограничено либо в связи с их раздражающим действием (нельзя использовать спиртовые и осмотически активные ушные капли, а также протеолитические ферменты), либо в связи с ототоксическим эффектом (аминогликозиды). Ототоксичность аминогликозидов безусловно доказана и перестала быть предметом дискуссий. Не вызывает сомнений то, что подобные препараты не должны применяться при перфоративных формах острых и хронических отитов. При данных клинических формах средних отитов следует полностью исключить все ушные капли, содержащие аминогликозидные антибиотики: Софрадекс (в состав входит фрамицетина сульфат), Гаразон (содержит гентамицин), Полидекса и Анауран (содержат неомицин) и ряд других. В 1996 г. Всемирная организация здравоохранения рекомендовала не использовать аминогликозиды для местного лечения отита [18]. Данные капли возможно использовать только для лечения наружного отита при целой барабанной перепонке или сопутствующего острому среднему отиту мирингита.
Из стандартных ушных капель, разрешенных к использованию при перфорации барабанной перепонки, в арсенале врачей основное место занимают препараты, содержащие фторхинолоны. Высокую эффективность фторхинолонов не только при системном, но и при местном использовании обеспечивают следующие свойства этих препаратов:
- бактерицидный механизм действия, отличный от механизмов действия других антибиотиков;
- высокая биодоступность;
- обеспечение значимых концентраций действующего вещества в клетках фагоцитарной системы (полинуклеары, макрофаги);
- широкий спектр антимикробной активности, перекрывающий практически всех бактериальных возбудителей воспалительных заболеваний уха;
- наличие постантибиотического эффекта;
- относительно медленное развитие резистентности.
Данные препараты вызывают эрадикацию микроорганизмов ингибированием сразу двух ферментов микробной клетки – топоизомеразы II (ДНК-гиразы) и топоизомеразы IV – в период активной жизнедеятельности и покоя патогенов, при этом не оказывают отрицательного влияния на биосинтез ДНК человека. Фторхинолоны относятся к малотоксичным препаратам, не оказывают ототоксического, гепатотоксического, нефротоксического, мутагенного и канцерогенного действия, отрицательного влияния на кроветворную систему и на репродуктивную функцию. Для данной группы антибактериальных лекарственных средств характерно высокое соотношение эффективности и безопасности [19, 20, 21]. Именно фторхинолоны являются одной из наиболее эффективных групп антибактериальных средств для лечения инфекций, вызванных Pseudomonas aeruginosa. Известно, что эрадикация этого патогена затруднена по причине полирезистентности, обусловленной блокадой транспорта большинства антимикробных препаратов к мишени внутри бактериальной клетки и их инактивацией ферментами.
Фторхинолоны обладают широким спектром антимикробной активности, перекрывающим практически всех бактериальных возбудителей воспалительных заболеваний уха, и безопасны при использовании в случае перфорации. Эффективность и безопасность топического использования фторхинолонов в лечении отитов была продемонстрирована в ряде рандомизированных исследований. Систематический обзор и проведенный метаанализ 24 исследований эффективности лечения 1660 больных с перфорацией барабанной перепонки и персистирующей отореей показали, что местное лечение антибиотиками или антисептиками с тщательным туалетом уха более эффективно в плане устранения отореи, чем отсутствие какого-либо лечения (2 исследования, отношение шансов (ОШ) 0,37, 95% доверительный интервал (ДИ) 0,24–0,57) или только туалет уха (6 исследований, ОШ 0,31, 95% ДИ 0,23–0,43). Топическое лечение антибиотиками или антисептиками более эффективно, чем системная антибиотикотерапия (6 исследований, ОШ 0,46, 95% ДИ 0,30–0,69). Комбинированное лечение топическими и системными антибиотиками не более эффективно, чем лечение только топическими антибиотиками (3 исследования, ОШ 1,34, 95% ДИ 0,64–2,81). Топическое применение фторхинолонов более эффективно, чем применение других антибиотиков (5 исследований, ОШ 0,26, 95% ДИ 0,16–0,41) [22].
Еще один систематический обзор и метаанализ 18 рандомизированных контролируемых исследований с параллельными группами сравнения продемонстрировали, что местное использование антибактериальных препаратов приводило к повышению клинической эффективности лечения на 46% (95% ДИ 29–63%) и бактериологической эффективности на 61% (95% ДИ 46–76%) по сравнению с плацебо; использование ушных капель, содержащих фторхинолоны, сопровождалось повышением бактериологической эффективности терапии на 8% по сравнению с таковой для антибактериальных препаратов других групп (95% ДИ 1–16%) [23]. Таким образом, местная антимикробная терапия обладает высокой клинической эффективностью при остром наружном отите (65–80% при 10-дневном курсе лечения). Офлоксацина гидрохлорид в настоящее время считается «золотым стандартом» в терапии хронического гнойного среднего отита, исследования подтверждают его высокую клиническую и биологическую эффективность, а также отсутствие ототоксичности [23, 24].
В этом аспекте заслуживают внимания ушные капли с фторхинолонами производства компании Promed exports: Ципромед, Данцил®, Комбинил®-Дуо. Капли Ципромед (0,3% раствор ципрофлоксацина) – эффективное и безопасное лекарственное средство, обладающее широким антимикробным спектром действия. Проявляет высокую активность в отношении Pseudomonas aeruginosa. Препарат разрешен к применению с 15 лет, не используется в лечении беременных и кормящих женщин. Способ применения и дозы – по 5 капель 3 раза в день после санации уха в течение 7–10 дней. Показания к применению – наружные отиты, острые и хронические средние отиты, профилактика отитов на фоне хирургического лечения, травмы уха. Уникальная безводная основа капель – пропиленгликоль – увеличивает вязкость препарата, способствует дегидратации тканей уха, удлиняет время контакта активных веществ с окружающими структурами, обеспечивает отсутствие снижения активности препарата в присутствии биологических жидкостей и гноя, уменьшает токсическое воздействие активных веществ на эпителий, снижает риск присоединения грибковой флоры. Однако увеличение вязкости препарата ухудшает его проникновение в узкие пространства, в том числе через небольшого размера перфорацию барабанной перепонки, к более глубоким отделам воспалительного очага [25].
Данцил® (0,3% раствор офлоксацина) – ушные капли на водной основе, препарат хорошо проникает в среднее ухо. Препарат может быть использован с 15 лет, не назначается беременным и кормящим женщинам. Данцил® эффективен при всех проявлениях наружных и средних отитов, перекрывает спектр наиболее вероятных возбудителей наружных и средних отитов, высокоактивен в отношении Pseudomonas aeruginosa [26]. Показания к применению – наружные отиты, гнойные средние перфоративные отиты. Препарат применяется в течение 7–10 дней по 5–10 капель 1–2 раза в день после туалета уха. Благодаря чрезвычайно высокой биодоступности и легкому проникновению в ткани офлоксацин достигает очень высоких концентраций в интерстициальной тканевой жидкости и внутри клеток. Таким образом, он очень хорошо подходит для лечения инфекций, вызванных внутриклеточными бактериями. Это особенно важно с учетом появления данных о роли атипичной флоры Mycoplasma pneumoniae, Chlamydia pneumoniae и некоторых других микроорганизмов в развитии острого среднего отита [17]. Офлоксацин обладает высоким коэффициентом подавления, что делает Данцил® оптимальным препаратом для лечения хронических и глубоко локализованных инфекций. Благодаря постантибиотическому эффекту Данцил® (офлоксацин) предотвращает быстрое возобновление роста бактерий даже при концентрациях ниже минимально подавляющих. Таким образом, помимо сведения к минимуму возможности рецидива заболевания, увеличивается продолжительность действия препарата.
Комбинил®-Дуо (0,3% раствор ципрофлоксацина и 0,1% раствор дексаметазона) – комбинированные ушные капли, содержащие антибактериальный и противовоспалительный компоненты. Препарат характеризуется широким спектром противомикробной активности в отношении возбудителей острого и хронического отита, быстрым проявлением бактерицидного эффекта, выраженным противовоспалительным действием, хорошей переносимостью, безопасностью и удобством применения. Используется 2 раза в сутки по 4–5 капель в течение 7–10 дней для лечения наружных отитов и острых средних отитов при наличии шунта барабанной перепонки. Комбинил®-Дуо в отличие от комбинированных ушных капель, содержащих аминогликозиды, не обладает ототоксическим эффектом. Может назначаться больным с 18 лет, не рекомендован к использованию у беременных и кормящих женщин.
Несмотря на ограничения использования фторхинолонов в детском и подростковом возрасте, имеется клинический опыт применения фторхинолонов в педиатрии, проводились специальные исследования, результаты которых не подтвердили риск повреждения костно-суставной системы, в связи с чем допускается назначение фторхинолонов детям по жизненным показаниям при тяжелых инфекциях различной локализации, вызванных полирезистентными штаммами бактерий, инфекциях на фоне нейтропении [27]. В нашей стране разрешены к применению с 1 года и с успехом используются в офтальмологии глазные капли с фторхинолонами, в частности Ципромед глазные капли. В некоторых странах, например в Канаде и США, ушные капли с фторхинолонами разрешены с 6 месяцев – одного года; проводились исследования, в частности, по эффективности использования в местной терапии отитов с отореей у детей от 6 месяцев до 12 лет ципрофлоксацина и дексаметазона в сравнении с офлоксацином [28]. Однако на территории Российской Федерации пока не получено убедительных научных данных о безопасности и возможности использования ушных капель с фторхинолонами у детей и подростков. Тем не менее высока вероятность того, что такие данные будут получены и мы сможем назначать вышеуказанные лекарственные средства в более раннем возрасте.
Ушные капли, содержащие фторхинолоны, обладают рядом преимуществ по сравнению с другими местными антибактериальными средствами для лечения воспалительных заболеваний уха, являются препаратами выбора в лечении перфоративных средних отитов. Эффективность и безопасность использования данных лекарственных препаратов в отиатрии подтверждена результатами многочисленных клинических, в том числе рандомизированных, исследований за рубежом и в нашей стране. Все вышеперечисленное позволяет широко рекомендовать ушные капли, содержащие фторхинолоны, – Ципромед, Данцил®, Комбинил®-Дуо – для топического этиотропного лечения больных с различными воспалительными заболеваниями наружного и среднего уха.
G.N. Nikiforova,
Moscow Regional Research Clinical Institute, Otorhinolaryngology Department of Postgraduate Medical Faculty
Contact person: Galina Nikolayevna Nikiforova, gn_nik_63@mail.ru
The authors discussed the strategy of treatment of inflammatory diseases of external and middle ear. The role of fluoroquinolone-based ear drops (Cipromed, Dancil® and Kombinil®-Duo) among other agents for the topical etiotropic treatment of varied inflammatory diseases of external and middle ear was determined.
Key words: inflammatory diseases of external and middle ear, etiotropic therapy, fluoroquinolones, ciprofloxacin, ofloxacin
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.