Роль госпитальной инфекции в развитии гнойно-деструктивных форм острого гестационного пиелонефрита
- Аннотация
- Статья
- Ссылки
Большая часть беременных женщин (78-96%) поступает в урологические отделения с клиникой острого серозного пиелонефрита. От 4 до 20,8% подвергается оперативному вмешательству по поводу гнойно-деструктивных ОГП. Часть из них поступает в стационар с развившейся клиникой гнойно-деструктивного ОГП, у других заболевание развивается в течение нескольких часов с момента поступления. Развитие же гнойно-деструктивных форм ОГП в условиях урологического стационара на 2-3 сутки может быть следствием неадекватного дренирования мочевых путей, неточным выбором антибактериальной терапии, а также следствием присоединения госпитальной инфекции. Тяжесть состояния и сложность терапии обусловлена антибиотикорезистентностью госпитальных штаммов. Литературные данные последних лет, включающие исследования, как отдельных авторов, так и мультицентровые исследования, свидетельствуют о существующем различии спектра возбудителей серозного и гнойно-деструктивного пиелонефрита.
Материал и методы
Мы провели ретроспективный анализ лечения женщин с ОГП в урологическом отделении ГКБ № 40 Екатеринбурга. С 1997 по 1999 годы пролечено 207 женщин с ОГП, из них оперировано 19,8% по поводу различных форм гнойно-деструктивного пиелонефрита (1). В 2003 году приказом ГУЗ Екатеринбурга регламентированы принципы консультативной, стационарной, а также акушерско-гинекологической помощи женщинам с ОГП, которая была сосредоточена в ГКБ № 40. Программа «Мать и дитя» изменила и материально-техническое обеспечение этой группы больных, включая расходные материалы (одноразовые наборы для катетеризации почек, «стентирования», выполнения чрескожных дренирующих вмешательств, мочеприемники и др.).
За истекший период в ГКБ № 40 пролечено 583 больных с острым гестационным пиелонефритом, из них 427 – в урологическом отделении. За истекший период оперировано 15 женщин с гнойно-деструктивным пиелонефритом, что составило 3,5%. Все они оперированы в течение суток с момента поступления. Таким образом, количество гнойно-деструктивных форм ОГП сократилось более чем на 16%. В чем причины такого снижения? Мы склонны выделить несколько причин, но наиболее важной считаем профилактику госпитальной инфекции. Опасность такая существовала всегда, а с появлением резистентных штаммов она еще более возросла; изменяется лишь спектр условно-патогенной флоры.
Нами выполнено бактериологическое исследование 102 беременных, госпитализированных с клиникой ОГП. В 76 случаях (1 группа) потребовалось выполнение катетеризации почки. В 26 случаях (2 группа) дренирование мочевых путей не проводилось. Материалом для исследования в первой группе была моча, полученная непосредственно в момент катетеризации почки. При этом максимально соблюдены меры предосторожности для предотвращения контаминации. Во второй группе материалом для исследования была средняя порция выпущенной мочи после туалета наружных половых органов. Следует отметить, что в исследуемой группе в процессе лечения и наблюдения не было случаев развития гнойно-деструктивного пиелонефрита. Посев клинического материала проводился на питательные среды для первичного посева (5% кровяно-дрожжевой агар (КД), агар Сабуро). В зависимости от метода взятия мочи используются различного диаметра бактериологические петли:
- посев проб свободно выпущенной мочи или взятой с использованием катетера (выявление уринокультур в титре > 103 КОЕ/мл) осуществляли петлей диаметром 5,4 мм;
- посев мочи, взятой инвазивным методом (выявление уринокультур в титре >102 -103 КОЕ/мл), проводили петлей диаметром 2,2 мм;
- при каждом исследовании осуществляли проверку размера, формы петли, отсутствие коррозии металла.
После посева на агар КД проводили инкубацию при Т 350С и просматривали на следующий день. Более длительная инкубация проводилась в случаях использования инвазивных методик взятия материала.
При отсутствии видимого роста пробы свободно выпущенной мочи или взятой с использованием катетера выдавали результат «Микроорганизмы не обнаружены в титре103 КОЕ/мл», если материал забирали с применением инвазивных методов, чашки оставляли в термостате и просматривали на следующий день. Для положительных проб проводился количественный учет и описание морфологии выросших колоний.
Идентификацию и определение антибиотикочувствительности проводили только у потенциальных патогенов.
Результаты
У 55 (53,9%) пациенток посевы дали положительный результат. При этом 45 (59,2%) женщин были из первой группы, и лишь 10 (38,5%) – из второй. Результаты исследования свидетельствуют, что основным возбудителем является E. coli (72,4%), вторым по частоте микроорганизмом была Candida albicans (7,2%), затем Enterococcus faecium (5,4%), P. mirabilis (3,6%), K. pneumoniae (3,6%). Наибольшее число возбудителей в 1 группе (5); во 2 группе – не более двух. Результаты вполне ожидаемы, однако появление Сandida albicans в 7,2 % требует проведения дальнейшего исследования.
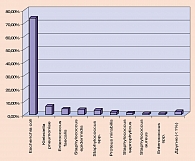
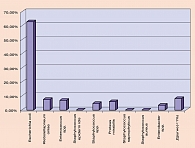
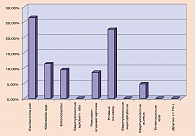
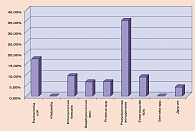
Анализируя данные микробиологического исследования при неосложненной инфекции мочевых путей, спектр возбудителей острого цистита и бессимптомного бактерионосительства у беременных, а также спектр возбудителей при остром серозном пиелонефрите мы имеем схожую картину (2, 3, 4, 5, 6). Приводим несколько графиков, характеризующих микробный спектр возбудителей ИМП при различных исследованиях (рисунки 1, 2, 3, 4).
Анализируя данные микробиологического исследования при гнойно-деструктивных формах пиелонефрита, мы имеем несколько иную картину, где имеется значительный рост доли госпитальных штаммов (синегнойная палочка, энтеробактер, протей).
Лоран О.Б. с соавт. (2004 г.) отмечают, что в этиологической структуре возбудителей осложненных инфекций мочевых путей (ОИМВП), к которым относится гнойный пиелонефрит, определяющее значение принадлежит грамотрицательным микроорганизмам, преимущественно семейства энтеробактерий. Однако в последнее время происходят значительные изменения структуры возбудителей ОИМВП: возрастает роль энтерококков, стафилококков, клебсиелл, синегнойной палочки, в то же время снижается количество инфекций, вызванных кишечной палочкой. Эти изменения во многом связаны с широким внедрением в клиническую практику эндоскопических методов диагностики и лечения, заканчивающихся оставлением дренажей в органах мочевой системы (7). Морозов Д.В. (2004 г.) отмечает, что из 123 женщин с ОГП, оперированных по поводу гнойно-деструктивного пиелонефрита, в 86,2 % случаев производилась неоднократная катетеризация почки в период наблюдения и антибактериальной терапии (8). Однако, проводя анализ литературных данных, представленный различными авторами по структуре бактериальной инфекции, вызывающей развитие гнойно-деструктивных форм пиелонефрита у беременных, мы не можем утверждать только лишь о превалирующем значении госпитальных штаммов. Помимо бактериальных факторов, несомненно, большую роль в развитии ОГП играют иммунологические расстройства, нарушения микробной флоры влагалища и др.(9).
Лопаткин Н.А с соавт. (2004 г.) придает важное клиническое значение резистентности возбудителей инфекции в урологическом стационаре и ее роли в возникновении инфекционно-воспалительных осложнений. Роль госпитальной инфекции при развитии пиелонефрита у больных с мочекаменной болезнью не вызывает сомнений (10,11).
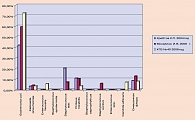
Сравнение структуры возбудителей острого гнойного пиелонефрита с аналогичной при каком-либо ином урологическом заболевании некорректно. И все же, мы приводим таблицу результатов бактериальной флоры пациентов с острым пиелонефритом в сочетании с мочекаменной болезнью, представленных Лораном О.Б. с соавторами (рисунок 5).
Какие-либо заключения при сравнении данных, представленных на рисунках 4 и 5, некорректны, однако схожесть некоторых параметров позволяет определить дальнейшее направление исследований, касающихся роли госпитальной инфекции в развитии гнойно-деструктивных форм острого гестационного пиелонефрита.
Анализ литературных данных и результаты собственного исследования свидетельствуют о том, что спектр микробных возбудителей при серозных формах ОГП в целом соответствует таковому при остром цистите и бессимптомной бактериурии у беременных женщин, а также при ИМП у небеременных женщин.
Таким образом, антибактериальная терапия при серозном ОГП должна быть дифференцированной, в зависимости от необходимости выполнения дренирования мочевых путей. При облигатном дренировании мочевых путей а/б терапия начинается лишь после выполнения последнего. В этих случаях, когда выполняется дренирование, мы отдаем предпочтение цефалоспоринам II-III поколения (цефуроксим, цефотаксим, цефтриаксон), в группе больных без дренирования – амоксициллину/клавуланат.
Длительность парентерального введения антибактериальных препаратов должна быть не менее 7 суток (12).
При лечении гнойно-деструктивного пиелонефрита, который диагностирован при поступлении, в послеоперационном периоде назначаются цефалоспорины III поколения в сочетании с аминогликозидами, либо карбапенемы. В особую группу мы выделяем женщин, требующих пристального наблюдения в течение первых суток с момента поступления, когда не исключен до конца вопрос о ревизии почки. В таких случаях мы считаем оправданной интенсивную «стартовую» терапию: выбор между цефалоспоринами III поколения в сочетании с аминогликозидами, либо карбапенемами.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.