количество статей
7385
Загрузка...
Пожалуйста, авторизуйтесь:
Медицинский форум
Сенсоневральная тугоухость: российские и международные подходы к терапии
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Пульмонология и оториноларингология" №2
- Аннотация
- Статья
- Ссылки
Региональный секретарь ЕАОНО, ассистент кафедры оториноларингологии РМАПО, к.м.н. А.Г. Атанесян (Москва) сообщила о преимуществах интратимпанального введения стероидов при острой сенсоневральной тугоухости (ОСНТ), а также о перспективах совместного применения Мильгаммы и стероидов при лечении ОСНТ предположительно вирусной этиологии.
В рамках Первой Всероссийской открытой конференции по проблемам заболеваний уха при поддержке компании «Вёрваг Фарма» состоялся симпозиум, посвященный проблеме терапии сенсоневральной тугоухости. Руководитель отдела вестибулологии и отоневрологии ФГУ «НКЦ оториноларингологии» ФМБА России к.м.н. О.В. Зайцева (Москва) представила результаты исследования, согласно которым добавление нейротропных препаратов Мильгамма и Мильгамма композитум к базисной терапии сенсоневральной тугоухости (СНТ) обеспечивает более значительное и стойкое восстановление слуха.
Региональный секретарь ЕАОНО, ассистент кафедры оториноларингологии РМАПО, к.м.н. А.Г. Атанесян (Москва) сообщила о преимуществах интратимпанального введения стероидов при острой сенсоневральной тугоухости (ОСНТ), а также о перспективах совместного применения Мильгаммы и стероидов при лечении ОСНТ предположительно вирусной этиологии.
Региональный секретарь ЕАОНО, ассистент кафедры оториноларингологии РМАПО, к.м.н. А.Г. Атанесян (Москва) сообщила о преимуществах интратимпанального введения стероидов при острой сенсоневральной тугоухости (ОСНТ), а также о перспективах совместного применения Мильгаммы и стероидов при лечении ОСНТ предположительно вирусной этиологии.

К.м.н. О.В. Зайцева
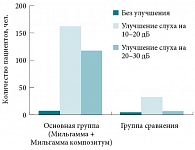
Рис. 1. Данные аудиологического исследования через 6 месяцев после терапии

К.м.н. А.Г. Атанесян
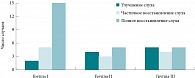
Рис. 2. Эффективность терапии через 6 месяцев после проведенного лечения

Рис. 3. Нейротропная терапия острой сенсоневральной тугоухости вирусной этиологии
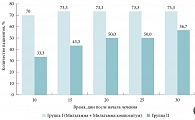
Рис. 4. Положительные результаты нейротропной терапии острой сенсоневральной тугоухости вирусной этиологии
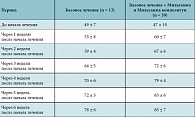
Таблица 1. Изменение индекса вестибулярной устойчивости у пациентов с СНТ на фоне лечения (при норме ≥ 70), %
В начале своего выступления к.м.н. О.В. ЗАЙЦЕВА подчеркнула, что тугоухость является актуальной проблемой оториноларингологии. По данным Всемирной организации здравоохранения, 6–7% населения планеты страдает значительной степенью тугоухости, причем поражение звуковоспринимающего аппарата является основной причиной заболевания (60–78% от общего числа больных). В России количество больных с нарушениями слуха превышает 13 млн человек, в их числе более 1 млн детей и подростков. Пациенты с сенсоневральной тугоухостью составляют значительную долю от общего числа больных с нарушениями слуха. Согласно наиболее распространенной классификации, выделяют острую (до 1 месяца), подострую (1–3 месяца) и хроническую (свыше 3 месяцев) сенсоневральную тугоухость. Клиницисты предпочитают разделение тугоухости на внезапную (не более 12 часов от начала возникновения), острую (до 1 месяца) и хроническую (более 1 месяца).
Подавляющее большинство случаев СНТ протекает с вестибулярными нарушениями, которые проявляются субъективными симптомами: системным головокружением, нарушениями статики и координации. Однако в ряде случаев нарушение вестибулярной функции выявляется лишь при проведении специфического отоневрологического обследования. Установленная по результатам калорической и вращательной проб экспериментальная гипо- или гиперрефлексия, а также выявленная в ходе стабилометрического исследования статическая атаксия даже при отсутствии спонтанной вестибулярной симптоматики дает основания расценивать такое состояние больного как острый кохлеовестибулярный синдром. Алгоритм лечения ОСНТ, согласно рекомендациям Немецкого общества горла, носа и уха (DGHNO, 2004), зависит от степени тугоухости и частоты звуковых колебаний, восприятие которых нарушено. При низко- и среднечастотной тугоухости рекомендованы глюкокортикостероиды и осмотерапия (прием глицерола). При высокочастотной тугоухости также показаны глюкокортикостероиды в сочетании с ионотропной и реологической терапией. В случае тугоухости по всем частотам к глюкокортикостероидам и реологической терапии следует добавить антиоксиданты и аферез (при повышенном уровне фибриногена в крови – свыше 3 г/л).
Как отметила О.В. Зайцева, оптимальное время начала терапии СНТ – первые трое суток. Этиотропное лечение при СНТ возможно назначить только в ряде случаев, поскольку причину возникновения тугоухости удается определить сравнительно редко. В большинстве случаев используют патогенетическое лечение. Список применяемых фармакологических средств очень велик: нейротропные витамины группы B (B1, B6, B12), витамины A и E, кокарбоксилаза, АТФ и различные биогенные стимуляторы (экстракт алоэ, гумизоль, апилак и др.). Назначают сосудорасширяющие средства (никотиновая кислота, дибазол, папаверин), препараты, улучшающие микроциркуляцию (Кавинтон, Трентал, Стугерон), антихолинэстеразные (прозерин, галантамин) и антигистаминные средства. При шуме в ушах применяются околоушные новокаиновые блокады, акупунктура, электро-, магнито- и лазеропунктура, рефлексотерапия, гипербарическая оксигенация и др.
Витамины B1 и B6 включены в утвержденный Минздравсоцразвития России стандарт медицинской помощи больным с нарушением вестибулярной функции, в том числе с болезнью Меньера и сенсоневральной тугоухостью, что обусловлено нейротропными свойствами витаминов группы B. Так, цианокобаламин (B12) участвует в синтезе миелиновой оболочки, включая образование лабильных метильных групп холина, метионина и нуклеиновых кислот. Пиридоксин (B6) является катализатором обмена аминокислот, синтеза большинства нейромедиаторов нервной системы, отвечает за передачу нервного импульса в вестибулярном нерве. Тиамин (B1) улучшает аксональный транспорт, способствует регенерации нервной ткани, улучшает энергетические процессы в нервной ткани (в частности, синтез АТФ). Витамины B1, B6, B12 содержатся в нейротропном препарате Мильгамма. 1 ампула Мильгаммы (2 мл) содержит 100 мг тиамина, 100 мг пиридоксина, 1000 мкг цианокобаламина и 20 мг лидокаина, который включен в состав препарата в качестве обезболивающего средства.
Следует заметить, что тиамин в организме человека почти полностью разрушается, а в очень высоких дозах оказывает токсическое действие. Бенфотиамин – липофильное соединение с тиаминоподобной активностью, впервые полученное в Японии в 1954 г. Первоначально бенфотиамин предназначался для лечения болезни бери-бери, но впоследствии нашел более широкое применение. Бенфотиамин обладает биодоступностью в 5 раз выше, чем у тиамина. Его эффективность на клеточном уровне в 5–25 раз превосходит действие тиамина. К достоинствам бенфотиамина относятся также низкая токсичность при пероральном приеме и резистентность к тиаминазе кишечника. Концентрация тиамина в плазме гораздо выше после приема бенфотиамина, чем после приема тиамина. Мильгамма композитум – первый препарат, в состав которого в качестве источника тиамина был включен бенфотиамин. Основой комплекса, улучшающего функцию вестибулярного нерва, является оптимальная нейротропная комбинация: 100 мг бенфотиамина + 100 мг пиридоксина. Бенфотиамин лучше проникает через гематолабиринтный барьер, чем тиамина дисульфид и тиамина гидрохлорид.
О.В. Зайцева привела результаты исследования эффективности Мильгаммы и Мильгаммы композитум в составе комплексной терапии сенсоневральной тугоухости. В основную группу были включены 300 пациентов с СНТ I и II степени (в том числе 100 человек с ОСНТ, 200 – с хронической СНТ). В группе сравнения насчитывалось 50 пациентов с СНТ I и II степени. Средний возраст больных основной группы составлял 57,5 года. Большинство пациентов имели сопутствующую патологию: 193 человека (64%) с гипертонической болезнью, 59 больных (20%) – с сахарным диабетом 2 типа легкой и средней степени в стадии компенсации. У 32% пациентов была выявлена СНТ I степени (26–40 дБ в диапазоне речевых частот), у 68% – II степени (41–55 дБ). Использовались следующие методы обследования: пороговая тональная аудиометрия, ультразвуковая допплерография сосудов шеи и головного мозга, рентгенография шейного отдела позвоночника.
Пациентам основной и контрольной групп была назначена базисная терапия, которая соответствует стандартам медицинской помощи г. Москвы: раствор пентоксифиллина, пирацетам, бетагистина гидрохлорид, а при шуме в ушах – заушные подкожные блокады с растворами лидокаина и прозерина. Пациенты основной группы также получали Мильгамму и Мильгамму композитум:
- по 1 ампуле Мильгаммы внутримышечно 1 раз в день в течение 10 дней в стационаре;
- по 1 драже Мильгаммы композитум 3 раза в день от 2 до 6 недель (иногда до 8 недель) после выписки из стационара. Некоторые больные продолжали получать инъекции Мильгаммы и после первых 10 дней, но уже с частотой 2–3 раза в неделю на протяжении 5–6 недель (они не принимали Мильгамму композитум).
У больных, получавших последовательно Мильгамму и Мильгамму композитум, улучшение слуха и нормализация вестибулярных реакций отмечены уже на 7–15-й день лечения, тогда как в контрольной группе – только на 15–20-й день. Таким образом, использование в комплексной терапии СНТ нейротропных комплексов Мильгамма и Мильгамма композитум положительно влияет на восстановление функции слуха, поддерживает энергетические процессы в нервных клетках, улучшает скорость проведения нервного импульса. В заключение О.В. Зайцева подчеркнула, что тугоухость – не приговор, при необходимости помочь пациентам может использование слухового аппарата. Она также выразила надежду, что эффективное консервативное лечение позволит уменьшить число пациентов, нуждающихся в слухопротезировании.
Более подробно об острой сенсоневральной тугоухости рассказала к.м.н., ассистент кафедры оториноларингологии РМАПО А.Г. АТАНЕСЯН. Для данного заболевания характерно снижение слуха по сенсоневральному типу на 30 дБ и более (по данным некоторых авторов, до 20 дБ) на трех последовательных частотах, возникшее не более чем за 72 часа. Распространенность ОСНТ составляет 5–20 случаев на 100 тыс. населения. ОСНТ одинаково часто встречается у мужчин и женщин. Заболевание ассоциировано с возрастом: 75% больных составляют люди старше 40 лет. Как правило, ОСНТ является односторонним процессом, тугоухость на оба уха возникает лишь в 2% случаев. Восстановление слуха без лечения, по разным данным, наблюдается в 32–79% случаев. У 36% больных происходит полное восстановление слуха. К числу причин, вызывающих ОСНТ, относятся наследственные факторы, шумовое воздействие, вирусная инфекция, травмы, лечение ототоксическими препаратами, нуклеарная форма отосклероза, иммунные нарушения, синдром Когана, гранулематоз Вегенера, рецидивирующий полихондрит, первичные аутоиммунные заболевания, метаболические нарушения (гиперлипидемия, уремия), атеросклероз, сахарный диабет и др. Однако точно определить причину ОСНТ удается лишь в 10% случаев. В остальных случаях она остается неясной. Существует целый ряд различных теорий возникновения ОСНТ:
- сосудистая (до недавнего времени – наиболее популярная);
- теория разрыва мембранных структур;
- вирусная;
- иммунологическая;
- теория стресс-реакции.
- сбор анамнеза, полное физикальное обследование;
- аудиометрия, тимпанометрия;
- при наличии вестибулярных симптомов – электронистагмография;
- при односторонней тугоухости – магнитно-резонансная и компьютерная томография;
- лабораторное обследование, включая общий анализ крови, определение электролитов и аутоантител;
- определение ревматоидного фактора, уровня гормонов щитовидной железы и липидного профиля, коагулограмма.
Стероидная терапия ОСНТ – общепринятый и наиболее эффективный метод лечения. Стероиды могут применяться в качестве системной (перорально или внутривенно) и местной терапии (интратимпанальное введение). «Эффективность стероидов напрямую зависит от дозы: чем она выше, тем больше эффект», – отметила А.Г. Атанесян. Однако длительное использование высоких доз системных стероидов приводит к значительным побочным эффектам. Оптимальная доза и длительность лечения стероидами не определены. Поскольку системные стероиды имеют ограниченную способность проникновения через гематолимфатический барьер, в нетоксичных дозах они недостаточно эффективны. Местная терапия ОСНТ предполагает интратимпанальное введение препаратов, что обеспечивает прямое проникновение стероидов через мембрану круглого окна и высокую концентрацию препарата в перилимфе. Интратимпанальный способ впервые применен для введения лидокаина при шуме в ушах R. Barany в 1935 г. Стероиды были впервые введены интратимпанальным способом при лечении паралича лицевого нерва, позднее методику модифицировали. Экспериментальные исследования доказали, что концентрация стероидных препаратов в перилимфе при интратимпанальном введении выше, чем при внутривенном или пероральном введении.
Кроме того, местная терапия обладает рядом преимуществ перед системной: отсутствие высокой токсичности и системной абсорбции стероидов, что позволяет назначать их пациентам, имеющим противопоказания к системной терапии. Местная терапия открывает возможность амбулаторного лечения ОСНТ. А.Г. Атанесян рассказала о проведенном исследовании, в котором изучалась эффективность местной и системной терапии стероидами. Пациенты были разделены на три группы:
- I группа – пациенты с ОСНТ (24 больных, 25 ушей), которые получали стероиды интратимпанально (дексаметазон по схеме: 4 мг каждый день в течение 10 дней, 4 мг через день в течение 20 дней и 4 мг 2 раза в неделю в течение 5 месяцев);
- II группа – пациенты с ОСНТ (24 больных, 25 ушей), которым проводилась традиционная комплексная системная терапия, включая стероиды (дексаметазон в дозе 0,1 мг на 1 кг тела в течение 10 дней, 1, 3 и 6 месяцев от начала терапии);
- III группа – пациенты с ОСНТ (по 25 больных и ушей), которым проводили системную терапию только стероидами (дексаметазон в дозе 0,1 мг на 1 кг тела в течение 10 дней, 1, 3 и 6 месяцев от начала терапии).
- низкие частоты – 125, 250 Гц;
- средние частоты – 500, 1000, 2000 Гц;
- высокие частоты – 4000, 8000 Гц.
- динамика клинических проявлений в течение всего периода лечения;
- разное количество пациентов с полным восстановлением слуха в различные периоды лечения.
Больным I группы проводили традиционную комплексную системную терапию в сочетании с нейротропной терапией (Мильгамма внутримышечно 2,0 мл № 10, далее Мильгамма композитум по 3 драже в день – 20 дней). Больные II группы получали традиционную комплексную системную терапию. Эффективность лечения оценивали через 1 месяц от начала терапии на основании данных тональной пороговой аудиометрии, проводившейся перед началом лечения, через 5, 10, 15, 20, 25 и 30 дней от начала терапии. Улучшением слуха считалось снижение среднего значения порога на 15 дБ и более. Снижение этого показателя в I группе достигнуто уже через 10 дней, а во II группе – через 15 дней после начала терапии (рис. 3). Через 10 дней после начала терапии эффект от лечения отмечен у 70% пациентов в I группе и 33,3% во II группе (рис. 4). На 15-й день эти показатели составили соответственно 73,3 и 43,3%. Различия между группами в обоих случаях статистически значимы.
Таким образом, использование нейротропной терапии (препаратов Мильгамма и Мильгамма композитум) ускоряет сроки восстановления слуха при ОСНТ предположительно вирусной этиологии как минимум на 5 дней. Нейротропная терапия при лечении ОСНТ вирусной этиологии должна применяться наряду со стероидами и, при необходимости, с противовирусными препаратами. Если оценивать методы лечения ОСНТ в целом, то, как отметила А.Г. Атанесян, основным методом остается стероидная терапия. У пациентов, имеющих противопоказания к системной терапии стероидами и с преимущественно высокочастотной тугоухостью, местная терапия стероидами может применяться в качестве самостоятельного и первичного метода лечения. Местную терапию также целесообразно применять как дополнительный метод лечения ОСНТ при неэффективности системной терапии или неполном восстановлении слуха после нее и проводить ее до тех пор, пока наблюдается положительная аудиологическая динамика.
Новости на тему
24.03.2022 16:00:00
05.07.2021
04.03.2021
06.11.2019
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.