Собственный опыт лечения пациентов с постковидным риносинуситом: эффективность и надежность
- Аннотация
- Статья
- Ссылки
- English





Введение
В современном мире проблема антибиотикорезистентности и терапии постковидных нарушений является актуальной для врачей всех специальностей.
До начала пандемии распространение антибиотикорезистентности уже отмечалось в большинстве стран мира, что было связано с частым неоправданным назначением системных антибактериальных средств при вирусной инфекции, а также бесконтрольным самолечением населения. Из-за опасения людей заболеть COVID-19 и разногласий врачей в тактике лечения в первые месяцы пандемии возросло применение системных антибиотиков. В дальнейшем была доказана неоправданность этой тактики, но многие врачи продолжали назначать больным с вирусным поражением и без развития бактериальных осложнений иногда даже по несколько системных препаратов. В случаях, когда есть данные за присоединение бактериальной инфекции, использование топических антибактериальных препаратов позволяет быстрее достигать высоких концентраций в очаге инфекции и избежать побочных эффектов системных антибиотиков [1]. Эффективность топических антибактериальных препаратов при лечении ринитов и риносинуситов доказана [2] и подтверждается современными публикациями [3].
В последнее время участились обращения людей, перенесших COVID-19, с жалобами на длительную заложенность и выделения из носа, нарушение носового дыхания, гипо- и аносмию.
Материал и методы
На клинических базах кафедры оториноларингологии МГМСУ им. А.И. Евдокимова проведено сравнительное наблюдательное исследование по комплексному лечению затяжных риносинуситов после перенесенной SARS-CoV-2-инфекции. Были сформированы две клинические группы по 30 человек. Критерии включения: наличие затяжного риносинусита, перенесенный COVID-19 от 10 до 20 дней до обращения к оториноларингологу. Критерии исключения: наличие постковидных нарушений, требующих медикаментозного лечения (дыхательная недостаточность, кожный васкулит, ревматоидный артрит, нарушения ритма, когнитивные нарушения), беременность и лактация. Больные были сопоставимы по полу, возрасту и длительности заболевания в группах сравнения. Пациенты предъявляли жалобы на длительную заложенность носа (более 10–14 дней), нарушение носового дыхания, слизистое отделяемое из носа. На рентгенографии у пациентов отмечалось пристеночное утолщение слизистой оболочки околоносовых пазух.
Общая продолжительность исследования составила 10 суток: семь суток терапии и три дня последующего наблюдения. Исследование включало четыре визита: первый прием – рандомизация, начало лечения, второй – на третий день от начала терапии, третий – на седьмой день (окончание терапии), четвертый прием – на 10-й день (окончание периода наблюдения). Пациенты заполняли дневники наблюдения, опросники по визуально-аналоговой шкале (ВАШ), отмечали прием назначенных препаратов и применение деконгестантов. На первом и третьем визитах выполнялась риноманометрия. На всех визитах врачи по балльной системе оценивали гиперемию и отечность слизистой оболочки полости носа, наличие слизистого отделяемого.
В основной группе назначали назальный спрей Полидекса с фенилэфрином (Полидекса с ФЭ) по одному впрыску три раза в день, деконгестант по необходимости – терапия была расписана на семь дней. В контрольной группе больные получали мометазона фуроат по две дозы два раза в день, раствор антисептика по два впрыска два раза в день, деконгестант по необходимости – терапия также продолжалась семь дней. Общая продолжительность исследования составила 10 суток: семь суток терапии и три дня последующего наблюдения. Исследование включало четыре визита: первый прием – рандомизация, второй – на третий день, третий – на седьмой день и заключительный четвертый прием – на 10-й день. Пациенты заполняли дневники применения деконгестантов и опросники по ВАШ.
Результаты
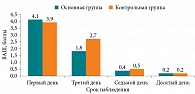
На фоне проводимого лечения положительная динамика в самочувствии пациентов по ВАШ отмечена в обеих группах, однако в основной группе она была более выраженной в отношении всех симптомов уже ко второму визиту (р < 0,05). В контрольной группе явное улучшение больные отмечали к третьему визиту (на седьмой день от начала терапии) (рис. 1).
По дневникам наблюдения регистрировали отклонения от протокола лечения. В основной группе отклонения не зарегистрированы, а в контрольной группе значительные отклонения выявлены у семи пациентов. Также по дневникам анализировали частоту и длительность применения деконгестантов. Пациенты контрольной группы чаще применяли сосудосуживающие препараты, и необходимость в них сохранялась до четырех – шести дней (рис. 2).
В результате объективного осмотра пациента выявлено наличие изменений слизистой оболочки полости носа по балльной системе. Гиперемию слизистой оболочки полости носа оценивали от 0 баллов – отсутствие признака до 9 баллов – сильно выраженная. Отечность слизистой оболочки оценивали от 0 баллов – отсутствие признака до 9 баллов – сильно выраженная. Наличие слизистого отделяемого также оценивали от 0 баллов – отсутствие признака до 9 баллов – сильно выраженное.
Достоверные различия в купировании воспалительных изменений между группами были зарегистрированы ко второму визиту и уменьшались к последующим визитам. В основной группе (с применением препарата Полидекса с ФЭ) эффект наступал раньше, к третьему дню терапии (рис. 3).
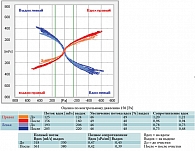
При проведении риноманометрии на первом визите достоверных различий между группами не выявлено, на третьем визите на седьмой день лечения показатели носового дыхания также были сопоставимы (рис. 4).
К окончанию исследования в основной группе отмечено полное восстановление носового дыхания у 21 больного из 30, улучшение – у восьми, не наблюдалось эффекта от проводимой терапии у одного пациента. В контрольной группе носовое дыхание восстановилось у 18 из 30 пациентов, улучшилось – у 11, отсутствие эффекта отмечено у одного (рис. 5).
Клинический пример
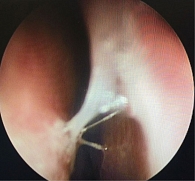
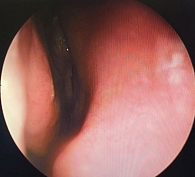
Пациентка Н., 39 лет, обратилась с жалобами на заложенность носа, затруднение носового дыхания, слизистое отделяемое из носа, которые беспокоили ее более двух недель. В анамнезе – COVID-19. Объективно: слизистая оболочка полости носа гиперемирована, нижние носовые раковины отечны, вязкое слизистое отделяемое (рис. 6). Остальные ЛОР-органы – без патологии. При обследовании: в общем анализе крови признаков острого воспаления нет. На рентгенограмме придаточных пазух носа – незначительное пристеночное утолщение в верхнечелюстных пазухах. По данным риноманометрии определяется затруднение носового дыхания (рис. 7). Выставлен диагноз: «острый риносинусит, затянувшийся. Состояние после COVID-19 неуточненное». Клинический и биохимический анализы крови – в пределах нормы. Назначено лечение: Полидекса с ФЭ по одному впрыску три раза в день, деконгестант по необходимости семь дней. Курс терапии выдержан. В дополнительном лечении пациентка не нуждалась. Деконгестантами больная пользовалась в первые два дня от начала лечения, в дальнейшем они не понадобились. Пациентка отметила явное улучшение состояния к третьему дню, полный регресс жалоб – к пятому-шестому дню. Риноскопическая картина на седьмые сутки соответствовала норме (рис. 8). По итогам риноманометрии показатели приближались к норме (рис. 9).
Заключение
Результаты сравнительного наблюдательного исследования, проведенного на клинических базах кафедры оториноларингологии МГМСУ им. А.И. Евдокимова, показали эффективность назального спрея Полидекса с ФЭ в лечении постковидных затяжных риносинуситов. На фоне применения препарата отмечается более быстрое улучшение самочувствия пациентов (уже на третий день лечения) и более быстрое купирование воспалительных изменений в полости носа (отечность, гиперемия слизистой оболочки носа, наличие патологического отделяемого в полости носа) в сравнении с группой контроля (мометазона фуроат + антисептик в нос).
Использование комплексного препарата Полидекса с ФЭ с взаимодополняющим эффектом входящих в его состав компонентов (антибактериального, противовоспалительного и сосудосуживающего) способствует уменьшению полипрагмазии и заменяет назначение нескольких лекарственных средств.
Применение назального спрея Полидекса с ФЭ позволяет снизить необходимость применения сосудосуживающих препаратов с первых дней лечения.
При применении препарата Полидекса с ФЭ пациенты отмечали более высокую приверженность к лечению, а также удобство применения препарата.
Таким образом, комплексный топический антибактериальный препарат Полидекса с ФЭ у больных с затяжными риносинуситами после перенесенной COVID-19 инфекции показал свою клиническую эффективность, удобство в применении и экономическую выгоду.
A.Yu. Ovchinnikov, PhD, Prof., N.A. Miroshnichenko, PhD, Prof., A.V. Bakotina, PhD, E.M. Khon, PhD
A.I. Yevdokimov Moscow State University of Medicine and Dentistry
Contact person: Nina A. Miroshnichenko, mirnino@yandex.ru
Before the outbreak of the pandemic, the growth of antibiotic resistance was already noted in most countries, which was associated with the frequent appointment of systemic antibacterial agents for viral infections, active self-medication of the population. The availability of ENT organs for local exposure is not always fully used by specialists. The use of topical antibiotics solves several tasks at once – effective treatment and reduction of the threat of antibiotic resistance. The fear of a new infection, disagreements in the tactics of managing patients in the first months of the pandemic, led to the active use of systemic antibiotics. In the future, the unjustifiability of this tactic was proved, but it had almost no effect on the frequent administration of systemic drugs, and sometimes several at once to one patient with a viral lesion, without the development of bacterial complications. The use of topical antibacterial drugs allows you to quickly reach high concentrations in the focus of infection and avoids side effects of systemic. Polydexа nasal spray in the treatment of post-corneal prolonged rhinosinusitis makes it possible to significantly improve the well-being of patients by the 3rd day of treatment and reduce inflammatory changes in the nasal cavity.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.