Сравнительный анализ отдаленных результатов хирургического лечения пациентов с хроническим гнойным верхнечелюстным синуситом
- Аннотация
- Статья
- Ссылки
- English


Введение
Воспалительные заболевания придаточных пазух носа по-прежнему занимают одну из лидирующих позиций в структуре патологии ЛОР-органов, что обусловлено высоким уровнем заболеваемости и частым рецидивированием синуситов с переходом воспаления в хроническую форму. Это не может не сказываться на увеличении количества пациентов, требующих хирургического лечения [1–3].
Среди многочисленных причин развития и рецидивирования хронического воспаления в околоносовых пазухах нарушение архитектоники полости носа наиболее значимо, поскольку приводит к дисбалансу вентиляционной и дренажной функций околоносовых пазух [1, 4–7].
В отсутствие положительной динамики на фоне консервативной терапии обычно прибегают к хирургическому вмешательству. Операция по Колдуэллу – Люку, предложенная в 1887 г., долгое время считалась золотым стандартом хирургического лечения хронического верхнечелюстного синусита. Однако в последние годы ринохирурги отдают предпочтение функциональной эндоскопической ринохирургии [6, 8–10], в том числе малоинвазивным методам хирургического лечения, к которым относится баллонная синусопластика.
Принципиальным отличием баллонной синусопластики является полное сохранение архитектоники полости носа, а именно структур остиомеатального комплекса, что не нарушает аэродинамику полости носа в послеоперационном периоде и способствует восстановлению функции мукоцилиарного транспорта [11].
Целью исследования стало сравнение отдаленных результатов эндоскопических синусотомий и баллонной синусопластики по поводу хронического гнойного верхнечелюстного синусита.
Материал и методы
Под наблюдением находилось 100 пациентов с хроническим гнойным верхнечелюстным синуситом (односторонний процесс) (56 (56%) женщин, 44 (44%) мужчин) в возрасте от 18 до 76 лет (средний возраст – 40 лет). При анализе данных в большинстве случаев заболевание протекало от года до десяти лет (в среднем шесть-семь лет). Все пациенты дали письменное согласие на использование в исследовании их личных данных.
Среди жалоб пациентов выделяли «разлитую» головную боль (12,5%), ощущение распирания и болезненности в проекции пораженной пазухи (32,5%), неприятный запах из носа и отделяемое из носа гнойного или слизисто-гнойного характера (42,5%).
При передней риноскопии и эндоскопии полости носа отмечались гиперемия и отечность слизистой оболочки, сужение среднего носового хода. Наличие гноя в среднем носовом ходе выявлено у большинства пациентов (его визуализация не всегда возможна, что связано с блокадой естественного соустья).
Все пациенты, прошедшие полное предоперационное обследование, в зависимости от выбранного метода хирургического лечения были разделены на три группы, сопоставимые по возрасту, длительности и характеру течения заболевания.
В первую (основную) группу вошли 40 пациентов, которым была выполнена баллонная синусопластика. Вторую группу (первую группу сравнения) составили 30 пациентов, перенесших эндоскопическую операцию на верхнечелюстной пазухе, третью (вторую группу сравнения) – 30 пациентов, которым была выполнена микрогайморотомия через переднюю стенку с ревизией соустья.
Статистическую обработку проводили с помощью статистического пакета Statistica for Windows v. 7.0, StatSoft Inc. (США). Нормальность распределения проверяли по критерию Шапиро – Уилка. При сравнении количественных признаков по трем группам использовали критерий Краскела – Уоллиса, при сравнении по двум зависимым группам – t-критерий Стьюдента для зависимых групп, по двум независимым группам – t-критерий Стьюдента для независимых групп. Статистически значимыми считались различия при p < 0,05.
Результаты
Основными критериями эффективности хирургического лечения пациентов с хроническим гнойным верхнечелюстным синуситом служили эндоскопическая картина полости носа, оценка данных компьютерной томографии (КТ) околоносовых пазух, определение транспортной функции мерцательного эпителия.
Критерии комплексной оценки:
- «неудовлетворительно»: рецидив заболевания, наличие нежелательных результатов хирургического лечения (отек, гематома мягких тканей лица и/или нарушение чувствительности), отсутствие положительной динамики по результатам КТ, увеличение сроков реабилитации после хирургического вмешательства;
- «удовлетворительно»: наличие нежелательных результатов хирургического вмешательства, улучшение показателей КТ, увеличение сроков реабилитации после хирургического вмешательства;
- «хорошо»: отсутствие нежелательных результатов хирургического лечения, рецидива заболевания, значительная положительная динамика по данным КТ, сокращение длительности пребывания пациента в стационаре (сокращение реабилитации).
Критерии эндоскопической оценки:
- «неудовлетворительно»: синехии в полости носа, стеноз соустья и/или рубцовая деформация верхнечелюстной пазухи;
- «удовлетворительно»: наличие реактивных послеоперационных изменений, сохранение «открытого» естественного соустья верхнечелюстной пазухи, приближение показателей транспортной функции к нормальным значениям либо первая степень нарушения мукоцилиарного клиренса;
- «хорошо»: отсутствие реактивных послеоперационных изменений, функционирующее соустье верхнечелюстной пазухи, нормализация показателей мукоцилиарного транспорта.
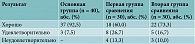
Хороший результат зафиксирован у 92,5% пациентов основной группы, у 60% пациентов первой группы сравнения и 73,3% пациентов второй группы сравнения. Удовлетворительный результат показали 7,5% пациентов основной группы, 26,7 и 16,7% пациентов первой и второй групп сравнения соответственно. Неудовлетворительный результат получен в обеих группах сравнения – 13,3% в первой и 10% во второй (табл. 1).
При эндоскопической оценке (табл. 2) хороший результат отмечался у 87,5% пациентов основной группы, 60% пациентов первой группы сравнения и 70% второй группы сравнения. Удовлетворительный результат получен у 7,5% пациентов основной группы, 23,3 и 20% больных первой и второй групп сравнения соответственно. Неудовлетворительный результат зафиксирован у 5% пациентов основной группы, 16,7 и 10% больных первой и второй групп сравнения соответственно.
Таким образом, хороший и удовлетворительный результаты превалировали в основной группе пациентов. Процент неудовлетворительных результатов в основной группе также был меньше (5%), чем в первой и второй группах сравнения (16,7 и 10% соответственно).
Детальный анализ показал, что неудовлетворительные результаты в основной группе были связаны со значительным стенозом естественного соустья верхнечелюстной пазухи у одного пациента и сужением естественного соустья до 0,3 см с признаками вялотекущего воспалительного процесса, но в отсутствие явной клинической симптоматики и жалоб – у другого.
У пациентов первой и второй групп сравнения также были диагностированы неудовлетворительные результаты в отдаленном послеоперационном периоде в пяти (16,7%) и трех (10%) случаях соответственно. Такие результаты обусловлены рубцовыми изменениями в области среднего носового хода (между медиальной стенкой носа и средней носовой раковиной, между средней носовой раковиной и перегородкой носа) и большими размерами естественного соустья (до 1 см).
В таблице 3 представлены результаты функционального исследования транспортной функции мерцательного эпителия. Показатели транспортной функции в основной группе в отдаленном послеоперационном периоде были достоверно ниже, чем в группах сравнения, что свидетельствовало о восстановлении мерцательного эпителия, а следовательно, более высоком функциональном результате после баллонной синусопластики.
Обсуждение и выводы
Методика баллонной синусопластики верхнечелюстных пазух, будучи наиболее малоинвазивным методом лечения с использованием эндоскопической техники, позволяет свести к минимуму нарушение архитектоники остиомеатального комплекса и риск развития рецидивов синуситов. Щадящее отношение к структурам остиомеатального комплекса во время хирургического лечения снижает вероятность послеоперационных реактивных явлений.
Методика баллонной синусопластики обеспечивает полноценную аэродинамику полости носа и пазух и, как следствие, нормализует мукоцилиарный клиренс слизистой оболочки полости носа и пазух в послеоперационном периоде.
Сказанное позволяет рекомендовать баллонную синусопластику как один из методов выбора при лечении пациентов с хроническим гнойным верхнечелюстным синуситом.
M.A. Labazanova, I.M. Kirichenko, V.I. Popadyuk, I.A. Korshunova
Federal Medical Biophysical Center named after A.I. Burnazyan FMBA of Russia
Scientific and Clinical Center of Otorhinolaryngology FMBA of Russia
Peoples' Friendship University of Russia
Contact person: Valentin Ivanovich Popadyuk, lorval04@mail.ru
The article contains literary and personal data on the diagnosis of chronic maxillary sinusitis and the methods of surgical intervention in this pathology. In a comparative aspect, the results of the use of all methods of surgical intervention are shown, with further recommendations for their application in practice.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.