Современный взгляд на преимущества применения комбинированных топических деконгестантов
- Аннотация
- Статья
- Ссылки
- English
Заложенность носа, которая относится к часто встречающимся симптомам различных заболеваний верхних дыхательных путей, также значительно снижает качество жизни пациентов. Топические деконгестанты являются распространенным методом лечения заложенности носа, но длительное применение монопрепаратов может привести к развитию рикошетного отека слизистой оболочки. Использование в ринологии комбинированных препаратов, содержащих ксилометазолин и декспантенол, обладает рядом потенциальных преимуществ в лечении заложенности носа. Ксилометазолин обеспечивает быстрое и эффективное сосудосуживающее действие, а декспантенол способствует заживлению и регенерации слизистой оболочки носа, потенциально снижая риск развития побочных эффектов, связанных с использованием деконгестантов. В данном обзоре анализируются современные данные о механизмах действия, эффективности и безопасности комбинированных препаратов для топического использования, а также рассматриваются преимущества комбинированного подхода к лечению заложенности носа по сравнению с монотерапией топическими деконгестантами.
Заложенность носа, которая относится к часто встречающимся симптомам различных заболеваний верхних дыхательных путей, также значительно снижает качество жизни пациентов. Топические деконгестанты являются распространенным методом лечения заложенности носа, но длительное применение монопрепаратов может привести к развитию рикошетного отека слизистой оболочки. Использование в ринологии комбинированных препаратов, содержащих ксилометазолин и декспантенол, обладает рядом потенциальных преимуществ в лечении заложенности носа. Ксилометазолин обеспечивает быстрое и эффективное сосудосуживающее действие, а декспантенол способствует заживлению и регенерации слизистой оболочки носа, потенциально снижая риск развития побочных эффектов, связанных с использованием деконгестантов. В данном обзоре анализируются современные данные о механизмах действия, эффективности и безопасности комбинированных препаратов для топического использования, а также рассматриваются преимущества комбинированного подхода к лечению заложенности носа по сравнению с монотерапией топическими деконгестантами.
Введение
В настоящее время ринит рассматривается как актуальная и социально значимая проблема в оториноларингологии [1–3]. Авторы многих исследований сообщают о выраженном снижении качества жизни пациентов, страдающих данной патологией. Некупируемое течение ринита приводит к нарушению сна, дневной сонливости и усталости, раздражительности, а нередко и депрессии, нарушению физического и социального функционирования, снижению концентрации внимания и дефициту памяти [4, 5]. Согласно современным концепциям, ринит представляет собой гетерогенное заболевание, широко распространенное среди взрослого и детского населения [6].
По данным ряда авторов, заболеваемость ринитом во многом зависит от географического положения региона, его климатических условий [7].
Данные последних метаанализов показывают, что в мире существует более 100 определений термина «ринит». Под этой формулировкой подразумевается широкий спектр нозологий, общим для которых является развитие воспалительного процесса в слизистой оболочке полости носа под действием различных агентов и присутствие по крайней мере одного из следующих симптомов: заложенности носа, ринореи, чихания, зуда в носу.
Несвоевременно купированное воспаление при развитии ринита любой этиологии может в дальнейшем потенцировать воспалительный процесс на уровне слизистой оболочки околоносовых пазух, способствовать нарушению дренажно-вентиляционной функции естественных соустьев, что запускает порочный круг развития синусов. Затем воспаление может распространяться посредством слуховой трубы на структуры среднего уха, вызывая снижение слуха, заложенность в ухе, оталгию [8].
Классификация
В соответствии с современной позицией принято выделять три основных фенотипа ринита: аллергический, инфекционный, неаллергический неинфекционный ринит. Все эти виды ринита принципиально отличаются по характеру течения воспалительного процесса, этиопатогенетическим механизмам развития и требуют различных подходов при выборе тактики лечения [9].
Наиболее часто в своей практике оториноларинголог сталкивается с инфекционным или аллергическим ринитом. Инфекционный ринит широко распространен как среди детей, так и среди взрослых. Данный фенотип отличается циклическим течением, ростом заболеваемости в периоды эпидемиологических вспышек основных сезонных острых респираторно-вирусных инфекций, обусловленных респираторно-синцитиальным вирусом, вирусами парагриппа, гриппа, аденовирусом и другими возбудителями.
Благоприятными условиями для проникновения инфекционных агентов является нарушение механизмов местной защиты на уровне слизистой оболочки полости носа, а также переохлаждение организма.
Острое развитие патологического процесса протекает преимущественно в три стадии:
- I – сухая стадия раздражения;
- II – стадия серозных выделений;
- III – стадия слизисто-гнойных выделений.
На последней стадии уже при первых проявлениях инфекционного ринита любой этиологии (вирусной или бактериальной) требуется своевременное купирование воспалительного процесса, восстановление носового дыхания, уменьшение выделений из носа с элиминацией микробных возбудителей и получением контроля над сапрофитной флорой. Последняя в условиях выраженного отека слизистой оболочки полости носа и околоносовых пазух может прогрессивно увеличиваться, поддерживать воспалительный процесс, вызывая воспаление собственной пластинки.
Механизм действия
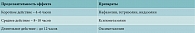
На сегодняшний день топические деконгестанты являются препаратами первой линии терапии при возникновении инфекционного ринита в связи с преобладанием назальной обструкции и ринореи уже в ранние сроки от момента начала заболевания [10]. При этом на фармацевтическом рынке представлено более десяти препаратов данной группы. Общее их свойство – способность селективно воздействовать на адренорецепторы гладких мышц стенок сосудов, которые подразделяются на α-адренорецепторы, способные селективно воздействовать на α1- или α2-рецепторы, и β-адренорецепторы. Однако наиболее важное значение при лечении инфекционного ринита и других воспалительных заболеваний полости носа и околоносовых пазух, сопровождаемых выраженной назальной обструкцией, имеет реализация вазоконстрикторного эффекта топических α2-адреномиметиков. Последние реализуют выраженный симпатический ответ на уровне слизистой оболочки полости носа, вызывая улучшение носового дыхания за счет сужения сосудов, уменьшения отека. Основные представители α2-адреномиметиков являются производными имидазолина. Принципиальным отличием деконгестантов данной группы является продолжительность вазоконстрикторного эффекта, определяющая кратность применения препарата. Согласно современной классификации, по выраженности и продолжительности сосудосуживающего действия принято выделять препараты короткого действия – четыре – шесть часов, средней продолжительности – восемь – десять часов и продолжительного действия – до 10–12 часов (таблица).
Преимуществом симпатомиметиков продолжительного действия является способность за счет выраженного уменьшения кровотока в слизистой оболочке полости носа длительно сохранять вазоконстрикторный эффект, тем самым снижая кратность применения. Использование препаратов короткого действия, напротив, связано с высокой потребностью применения (до четырех раз в сутки), что негативно сказывается на состоянии мерцательного эпителия слизистой оболочки полости носа.
Немаловажными аспектами при выборе α2-адреномиметика являются также резорбтивные способности препарата, способ доставки лекарственного препарата на слизистую оболочку полости носа, возможность развития синдрома «рикошета», местных или системных побочных симпатомиметических эффектов в виде повышения артериального давления, учащения сердцебиения, судорог и головной боли.
Согласно отдельным наблюдениям, наиболее выраженное резорбтивное действие выявлено у нафазолина. Данные о биодоступности последнего носят противоречивый характер. В отдельных публикациях сообщается о высокой резорбтивной способности нафазолина, составляющей более 50%, и сопряженных с этим рисках развития побочных системных эффектов α2-адреномиметиков. Препараты на основе ксилометазолина, напротив, обладают наиболее низкой биодоступностью, равной 1% [11].
Отдельные наблюдения указывают на развитие головной боли и даже ишемических и геморрагических инсультов у пациентов, длительно использующих такой α2-адреномиметик, как нафазолин, за счет возникновения очаговой артериальной вазоконстрикции на уровне сосудов головного мозга [12].
В этой связи в последние десять лет данный препарат назначают крайне ограниченно и практически не применяют в педиатрической практике. Официально нафазолин разрешен в концентрации 0,025% с двухлетнего возраста. Однако случаи развития системных токсических реакций у детей, особенно дошкольного возраста, даже несмотря на соблюдение режима дозирования и кратности применения, продолжают встречаться в клинической практике [13].
Данная ситуация обусловлена незрелостью процессов обратного нейронального захвата адреномиметиков в пресинаптических окончаниях и недостаточной активностью инактивирующих ферментов, окончательное формирование которой происходит к подростковому возрасту [14, 15].
В сравнении с нафазолином применение ксилометазолина и оксиметазолина сопряжено с наименьшими рисками развития токсических системных побочных явлений и более высоким профилем безопасности.
Особого внимания заслуживает оценка влияния формы выпуска деконгестанта и способа доставки лекарственного препарата в полость носа на частоту развития токсических системных реакций. При применении деконгестантов в виде назальных капель наиболее сложно контролировать режим дозирования, особенно у детей, что существенно повышает риск избыточного введения деконгестанта и способствует стеканию препарата в носоглотку с его последующим проглатыванием, попаданием в желудок и проникновением посредством всасывания в системный кровоток.
Использование для доставки деконгестанта в полость носа помповых дозированных спреев позволяет более точно дозировать препарат и одновременно способствует оптимальному равномерному распределению лекарственных веществ на поверхности слизистой оболочки, несмотря на сложно организованную внутриносовую архитектонику.
Немаловажным аспектом при применении топических деконгестантов при лечении инфекционных ринитов является своевременная профилактика развития местных реакций в виде сухости, жжения в полости носа и носоглотке, а также минимизация цилиотоксического воздействия лекарственного средства на мерцательный эпителий.
На протяжении многих лет обсуждаются риски и неблагоприятные эффекты топических сосудосуживающих препаратов при их длительном применении. Наблюдения показывают, что при использовании деконгестантов более десяти дней развивается синдром «рикошета», ассоциированный с возникновением назальной гиперреактивности и последующим развитием стойких структурно-функциональных изменений слизистой вплоть до ее ремоделирования [16].
Актуальность использования комбинированных средств
В последние годы в ряде работ подчеркивается актуальность сочетания топических деконгестантов с изотоническими растворами морской воды для минимизации побочных эффектов деконгестантов и активации механизмов мукоцилиарного транспорта, что особенно актуально в условиях гиперпродукции слизи на фоне течения воспалительных явлений со стороны слизистой полости носа [17].
Совместное применение деконгестанта и морской воды позволяет не только купировать отек и восстановить носовое дыхание, но и препятствует развитию раздражения и сухости в полости носа, а также улучшает реологические свойства назального секрета за счет сбалансированного состава солей и микроэлементов. Таким образом, применение вышеуказанных комбинированных препаратов показано на всех стадиях течения воспалительного процесса в слизистой оболочке полости носа.
Еще одним немаловажным аспектом при лечении пациентов как с аллергическим ринитом, так и с различными формами неаллергического ринита, играет купирование зуда, чихания, постназального синдрома и выделений из носа.
В качестве альтернативного решения в течение последних лет для устранения вышеуказанных симптомов активно обсуждается интраназальное применение ипратропия бромида. Последний, обладая антихолинергическим эффектом, при местном применении уменьшает секрецию желез слизистой оболочки полости носа, снижает выделения из носа за счет конкурентного ингибирования холинергических рецепторов, расположенных в эпителии носовой полости. Отдельные исследования показали, что назначение назальной водной формы ипратропия бромида пациентам с хроническим неаллергическим ринитом обладает высокой безопасностью и позволяет существенно сократить продолжительность периода ринореи. Однако авторы отмечают отсутствие как в группе плацебо, так и в группе пациентов, получавших интраназально ипратропия бромид, значительного положительного эффекта в отношении купирования назальной обструкции и постназального синдрома [18].
В этой связи важное значение при выборе препарата для лечения различных форм ринита приобретает поиск новых решений, направленных на своевременное снижение отека слизистой оболочки полости носа и околоносовых пазух, купирование ринореи и сохранение работы мукоцилиарного клиренса.
Применение комбинированных интраназальных лекарственных средств, сочетающих в себе два действующих вещества: ксилометазолина гидрохлорид и ипратропия бромид, а в качестве вспомогательного компонента морскую очищенную воду, в этом отношении является приоритетным. Ксилометазолина гидрохлорид позволяет устранять заложенность носа уже через пять – десять минут после интраназального применения, с сохранением эффекта в течение шести – восьми часов. Ипратропия бромид существенно уменьшает количество выделений из носа, начиная с 15-й минуты после применения. Введение в спрей натуральной морской воды позволяет увлажнять и защищать слизистую оболочку полости носа и сохранять работу мерцательного эпителия. Препарат выпускается в виде интраназального спрея, оснащенного помповым дозирующим устройством.
Подобная комбинация одобрена к применению с 18 лет. Режим дозирования: по одному впрыскиванию в каждый носовой ход не более трех раз в день. Перерыв между повторным применением должен составлять не менее шести часов. Суточная доза не должна превышать более трех впрыскиваний в каждый носовой ход. Продолжительность лечения обычно составляет семь дней. Основные показания к назначению комбинированного препарата:
- острые респираторные заболевания с явлениями ринита;
- острый аллергический ринит и/или поллиноз;
- острый синусит;
- симптоматическое лечение отека слизистой носовой полости.
Использование таких комбинированных средств может значительно улучшить состояние пациентов, страдающих от отека слизистой полости носа и затрудненного носового дыхания. Комбинированные препараты оказываются более эффективными на всех стадиях воспалительного процесса, чем монотерапия α2-адреномиметиком.
Заключение
Таким образом, при выборе лекарственных средств для лечения ринита важен индивидуальный подход и комплексный контроль симптомов, что является ключевым для достижения наилучших результатов в терапии.
M.A. Budkovaya, V.V. Dvorianchikov, S.V. Ryazantsev, S.S. Vysockaya, P.M. Dakhadaeva, K.O. Samsonova
Saint Petersburg Research Institute of Ear, Nose and Speech
North-Western State Medical University named after I.I. Mechnikov
Contact person: Marina A. Budkovaya, marina-laptijova@yandex.ru
Currently, nasal congestion is considered a leading complaint in rhinology and is an urgent and socially significant problem. The authors of several studies claim that quality of life for patients with this condition is significantly reduced due to uncontrolled rhinitis. This can lead to sleep disorders, daytime sleepiness, fatigue, irritability and often depression. It can also impair physical and social functioning and cause memory deficits. According to modern concepts, rhinology is a heterogeneous condition that affects both adults and children.
Nasal congestion, which is one of the most common symptoms of various diseases of the upper respiratory tract, significantly reduces the quality of life for patients. Topical decongestants are commonly used to treat nasal congestion, but prolonged use can lead to rebound swelling of the mucous membrane. Combined drugs containing xylometazoline and dexpanthenol have several potential advantages in rhinology for treating nasal congestion. Xylomethazoline provides rapid and effective vasoconstriction, while dexamethasone promotes healing and regrowth of the nasal mucosa, potentially decreasing the risk of side effects from decongestant use. This review analyzes current data on the mechanisms of action, efficacy and safety of combined drugs for topical use, as well as examining the advantages of a combined approach to treating nasal congestion compared to monotherapy with topical decongestants.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.