Уроки, достижения и перспективы терапии стабильных пациентов с ИБС. 4-й Международный Форум АнтиКоагулянтной + антиагрегантной Терапии (ФАКТplus2019). Сателлитный симпозиум компании «Байер»
- Аннотация
- Статья
- Ссылки



Риск сердечно-сосудистых заболеваний у пациентов со стабильным течением ИБС. О чем говорят регистры
Симпозиум открыл ведущий научный сотрудник отдела клинической кардиологии и молекулярной генетики Национального медицинского исследовательского центра профилактической медицины, д.м.н. Игорь Семенович ЯВЕЛОВ. Он рассказал, что ишемическая болезнь сердца (ИБС) и инсульт, связанные с прогрессированием атеротромбоза, занимают лидирующие позиции в структуре смертности населения во всем мире. Например, в европейских странах на долю ИБС в структуре смертности приходится 20%, на долю инсульта – 9% у мужчин и 13% у женщин1. Для России проблема ИБС особенно актуальна, поскольку смертность от этого заболевания в среднем составляет 536,2 случая на 100 тыс. населения2.
Как известно, развитию атеротромбоза предшествует атеросклероз. Прогрессирование атеросклеротических бляшек в артериях может приводить к их разрыву и сопровождаться образованием тромба. Клинические проявления при нарушении кровотока зависят от зон ответственности пораженных сосудов. Если сосуд сердца блокируется тромбом, возможны острый коронарный синдром и внезапная сердечная смерть ишемического происхождения. При тромбозе периферических артерий осложнения проявляются в виде ишемического инсульта, транзиторной ишемической атаки (ТИА), критической ишемии нижних конечностей и проч.3
Несмотря на широкое применение чрескожных коронарных вмешательств (ЧКВ) у больных острым коронарным синдромом (ОКС), частота неблагоприятных ишемических событий, связанных с атеротромбозом, остается высокой. Наиболее объективную и полную информацию о прогнозе жизни таких больных предоставляет анализ результатов популяционных исследований и регистров.
В исследовании PROSPECT после успешного неосложненного ЧКВ на всех артериях со стенозом у 697 больных ОКС частота неблагоприятных исходов (сердечно-сосудистая смерть, инфаркт миокарда (ИМ), госпитализация из-за нестабильной стенокардии) за три года составила 20,4%4.
Согласно регистру APOLLO, включающему анализ данных по четырем странам (n = 130 881), скорректированная частота неблагоприятных исходов за последующие три года у пациентов, переживших первый год без повторного ИМ, составляет 16,7–21,3%5. Примерно один из пяти больных, переживших первый год без повторного ИМ, переносит ИМ, инсульт или умирает от сердечно-сосудистых причин в последующие три года6.
Атеротромбоз считается неуклонно прогрессирующим заболеванием, постепенно поражающим другие участки коронарного русла. Данные регистра SWEDEHEART (n = 1898)7 показали, что в первые 1,5 года повторный ИМ у больных, которые были подвергнуты ЧКВ после первого ИМ, с равной частотой возникает как в связанном, так и не связанном с ИМ стентированном сосуде. Оценка отдаленного прогноза жизни больных продемонстрировала увеличение частоты последующих инфарктов миокарда (через 5–7 лет) в других участках коронарного русла.
Среди предикторов неблагоприятного исхода – степень стеноза просвета коронарной артерии. В российский регистр ПРОГНОЗ ИБС были включены 550 пациентов со стабильной ИБС и стенозом хотя бы одной коронарной артерии ≥ 50%. Среди пациентов наблюдалось широкое распространение факторов, связанных с повышенным риском развития осложнений: стенокардия напряжения II–III функционального класса (ФК), наличие в анамнезе ИМ, нефатального инсульта и/или ТИА. Среди изученной когорты больных ИБС преобладали пациенты с поражением трех сосудистых бассейнов8.
По данным регистра ПРОГНОЗ ИБС, большинство летальных исходов (84%) за четыре года наблюдения было обусловлено осложнениями ИБС. При этом выявлены низкая частота назначения препаратов с доказанным влиянием на риск развития сердечно-сосудистых осложнений у больных стабильной ИБС до госпитализации и значительное улучшение качества терапии в специализированном кардиологическом стационаре9.
В амбулаторный регистр CLARIFY (n = 31 034) включены данные о 2249 российских больных со стабильным течением ИБС. Проведенный сравнительный анализ показал, что в отличие от пациентов других стран российские больные характеризуются более высокой распространенностью факторов риска осложнений, таких как предшествующий ИМ, дислипидемия и отягощенный семейный анамнез10.
Нередко на фоне стабильной ИБС наблюдается неблагоприятный исход в отсутствие выраженных клинических симптомов. Согласно регистру CLARIFY, в 59% случаев сердечно-сосудистой смерти или развития ИМ у больных ИБС симптомы ишемии и стенокардии отсутствовали11.
Атеросклероз редко поражает один сосудистый бассейн. По данным обширного международного регистра REACH (n = 45 227), в 25% случаев ИБС имеет место многососудистое поражение12.
Многососудистое поражение, характерное для атеросклероза, наблюдалось и в клиническом исследовании CAPRIE: атеросклеротическое поражение нескольких анатомических локализаций зарегистрировано у 26% пациентов13.
Проведенная в рамках регистра REACH оценка четырехлетней частоты неблагоприятных событий продемонстрировала более высокие показатели частоты сердечно-сосудистой смертности, ИМ, инсульта или госпитализаций по поводу сердечно-сосудистых осложнений у больных ИБС с многососудистым атеросклеротическим поражением по сравнению с пациентами с поражением только одного сосудистого бассейна13.
Российская популяция (n = 999) регистра REACH отличается бόльшим числом больных ИБС, высокой частотой нестабильной стенокардии, ИМ в анамнезе13. По оценкам, наиболее высокие показатели смертности за три года отмечались у пациентов с цереброваскулярным заболеванием (18,66%) и ИБС (14,22%). Согласно анализу частоты назначаемых препаратов, больные ИБС в 85% случаев получали ацетилсалициловую кислоту (АСК), в 58% – статины, в 72% – ингибиторы ангиотензинпревращающего фермента (АПФ)14.
Установлено, что при наличии сердечно-сосудистого заболевания (ССЗ) в анамнезе ожидаемая продолжительность жизни сокращается. По данным Фрамингемского исследования, наличие ССЗ у мужчин в возрасте 60 лет сокращает продолжительность жизни в среднем на 7,7 года, а перенесенный ИМ – на девять лет15.
Несомненно, эти заболевания требуют профилактики. Как показывают многочисленные данные, у пациентов с хронической ИБС и заболеваниями периферических артерий (ЗПА) сохраняется риск развития значимых сердечно-сосудистых событий, несмотря на современную терапию.
Резюмируя сказанное, И.С. Явелов подчеркнул, что атеросклеротические заболевания ассоциируются со снижением продолжительности жизни и высоким риском сердечно-сосудистых событий (ССС). Международные и российские регистры пациентов со стабильным течением ИБС демонстрируют высокую распространенность мультифокального поражения артериального русла.
В то же время терапия при стабильной ИБС в России не всегда соответствует клиническим рекомендациям. Важно, что у пациентов с хронической ИБС или ЗПА риск развития смерти, инфаркта миокарда и инсульта сохраняется, несмотря на оптимальную терапию в соответствии с рекомендациями. Профилактика необратимых сердечно-сосудистых событий у таких больных требует поиска новых терапевтических подходов.
Исследование COMPASS – смена парадигмы в терапии пациентов со стабильным атеротромбозом
При ИБС два основополагающих процесса, таких как атеросклероз и тромбоз, тесно патогенетически взаимосвязаны. По словам руководителя лаборатории клинических проблем атеротромбоза Института кардиологии им. А.Л. Мясникова ФГБУ «Национальный медицинский исследовательский центр кардиологии» Минздрава России, д.м.н., профессора Елизаветы Павловны ПАНЧЕНКО, это подтверждают многочисленные патоморфологические данные, полученные еще в середине 1980-х гг.
Речь прежде всего идет о данных визуализации симптом-связанной коронарной артерии. Более чем в 90% случаев тромб обнаруживают на поверхности разорвавшейся атеросклеротической бляшки. Кроме того, имеющиеся данные свидетельствуют об активации тромбоцитов и каскада свертывания крови у больных ОКС. Существуют также доказательства эффективности антитромботической терапии у пациентов с ОКС. С появлением на рубеже веков термина «атеротромбоз» взаимосвязь атеросклероза и тромбоза была окончательно закреплена.
В патогенезе атеротромбоза помимо других причин важную роль играют агрегация тромбоцитов с последующим формированием «тромбоцитарной пробки» и активация каскада свертывания крови, способствующая образованию фибрина. Очевидно, что активация тромбоцитов и каскада свертывания происходит одномоментно и приводит к образованию тромба.
Особое значение в реализации атеротромбоза имеет тромбин, ключевой фермент свертывания крови, способствующий образованию фибрина из растворимого фибриногена, а также Ха-фактор – активатор тромбина. В связи с этим перспективным представляется применение лекарственных средств, либо избирательно действующих на сам тромбин, либо блокирующих действие Ха-фактора и пригодных для длительной профилактики.
Степень распространенности атеросклероза напрямую определяет риск сосудистых осложнений. Примерно четверть больных ИБС, вошедших в регистр REACH, имели атеросклеротическое поражение двух и более сосудистых бассейнов14. Как показало трехлетнее наблюдение, максимальная частота ИМ, инсульта или другого ССС регистрировалась у пациентов с поражением трех сосудистых бассейнов. Таким образом, с практической точки зрения важной оказалась взаимосвязь между распространенностью поражения и прогнозом больных.
Исследование COMPASS, основные результаты которого были представлены в августе 2017 г., охватывало широкий круг больных со стабильным проявлением атеросклероза различной локализации. Исследователи оценивали эффективность и безопасность ривароксабана в низких дозах (2,5 мг два раза в сутки) в сочетании с АСК (100 мг один раз в сутки), монотерапии ривароксабаном (5 мг два раза в сутки) в сравнении с АСК (100 мг один раз в сутки) в снижении риска развития ИМ, инсульта и сердечно-сосудистой смерти у пациентов с ИБС и/или периферическим атеросклерозом.
Больные (n = 27 395) были рандомизированы на группы ацетилсалициловой кислоты, АСК в комбинации с ривароксабаном 2,5 мг два раза в сутки и монотерапии ривароксабаном 5 мг два раза в сутки. В феврале 2017 г. исследование было досрочно завершено в связи с тем, что было выявлено явное клиническое преимущество по эффективности в группе пациентов, получавших комбинированную терапию ривароксабаном и АСК, по сравнению с группой монотерапии АСК16, 17. Длительность наблюдения составила в среднем 23 месяца.
В исследование включали пациентов с атеросклеротическим поражением периферических артерий и/или верифицированной ИБС и наличием одного из дополнительных критериев: возраст 65 лет и старше, документированный атеросклероз или реваскуляризация в двух и более сосудистых бассейнах либо наличие двух и более факторов риска – статуса курильщика, сахарного диабета, нарушения функции почек, сердечной недостаточности, нелакунарного ишемического инсульта (более одного месяца назад).
Критерии исключения: необходимость длительной антикоагулянтной терапии; применение отличных от АСК антиагрегантов или пероральных антикоагулянтов; ишемический инсульт менее одного месяца назад или геморрагический/лакунарный инсульт в анамнезе; тяжелая сердечная недостаточность (фракция выброса < 30%); скорость клубочковой фильтрации (СКФ) < 15 мл/мин.
Средний возраст участников исследования составил: в группе ривароксабана и АСК – 68,3 ± 7,9 года, в группе ривароксабана – 68,2 ± 7,9 года, в группе АСК – 68,2 ± 8,0 года. Преобладали мужчины – 77,5, 78,4 и 78,2% соответственно. Артериальная гипертензия отмечалась у 75,5, 75,1 и 75,4% пациентов, сахарный диабет – у 37,7, 37,5 и 38,1%, ИМ в анамнезе – у 61,8, 62,0 и 62,7% больных соответственно. ИБС диагностирована в 90,8, 90,5 и 90,5% случаев, ЗПА – в 27,2, 27,1 и 27,4% случаев соответственно. Большинство пациентов наряду с исследуемыми препаратами получали современную адекватную лекарственную терапию ингибиторами АПФ/антагонистами рецепторов к ангиотензину (АРА) (70%), бета-адреноблокаторами (70%), а также диуретиками (29%) и антагонистами кальция (26%). Кроме того, 90% пациентов получали гиполипидемическую терапию.
Первичной конечной точкой эффективности являлась совокупность исходов – суммарная частота ИМ, инсульта и сердечно-сосудистой смерти. Вторичными конечными точками служили:
1) комбинированный показатель больших тромботических событий:
- смертельные исходы ИБС, ИМ, ишемический инсульт, острая ишемия конечностей;
- сердечно-сосудистая смерть, ИМ, ишемический инсульт, острая ишемия конечностей;
2) смерть от всех причин.
Основным параметром первичной конечной точки безопасности стала совокупность крупных кровотечений, определявшихся по модифицированной классификации ISTH (Международной ассоциации по тромбозу и гемостазу), включавших более широкий спектр кровотечений (смертельные, в критически важный орган, требующие операции или госпитализации, в том числе без оставления на ночь).
Оценка суммарной частоты событий первичной конечной точки эффективности (ССС, ИМ, ишемический инсульт) показала, что разница в группах монотерапии АСК и комбинации ривароксабана и АСК в отношении относительного риска (ОР) была статистически значимой (p < 0, 001). В то же время достоверной разницы в группах монотерапии ривароксабаном и АСК не выявлено16. Частота комбинированной первичной конечной точки эффективности в группах АСК и АСК с ривароксабаном составила 5,4 против 4,1% (ОР 0,76; 95%-ный доверительный интервал (ДИ) 0,66–0,86; р < 0,001).
Вторичный показатель эффективности (совокупность ишемических инсультов, ИМ, острой ишемии нижних конечностей и смерти от ИБС) у больных, получавших ривароксабан в комбинации с АСК, был значимо ниже, чем у пациентов, принимавших АСК, – 3,6 против 4,9% (ОР 0,72; 95% ДИ 0,63–0,83; р < 0,001).
Другие вторичные показатели эффективности также были в пользу комбинированной терапии АСК и ривароксабаном по сравнению с группой терапии АСК. В частности, на фоне комбинированной терапии АСК и ривароксабаном реже регистрировались случаи смерти от всех причин – 3,4 против 4,1% (ОР 0,82; 95% ДИ 0,71–0,96; р = 0,01).
Крупных кровотечений в группе АСК и ривароксабана было ожидаемо больше, чем в группе АСК, – 3,1 против 1,9% (ОР 1,70; 95% ДИ 1,40–2,05). Случаи наиболее тяжелых кровотечений (внутричерепных, в критически важные органы и фатальных) были единичны во всех группах, их прироста на фоне добавления ривароксабана не отмечалось. Преимущество в чистой клинической выгоде (ССС, ИМ, ишемический инсульт, фатальные кровотечения или клинически выраженные кровотечения в жизненно важный орган) зафиксировано в группе комбинированной терапии.
Результаты лечения оставались неизменными в подгруппах, сформированных в зависимости от возраста, пола, географического региона, этнической принадлежности и т.д.
Подавляющее большинство участников исследования (n = 24 824) имели стабильную ИБС. Анализ результатов в группах с участием пациентов со стабильной ИБС продемонстрировал стойкий эффект комбинированной терапии АСК и ривароксабаном в достижении первичной конечной точки, в отношении смерти от всех причин и пользы в целом и удержании достигнутого эффекта в течение первых двух лет и далее. Со временем (через год терапии) исчезала разница в количестве больших кровотечений между комбинированной терапией и монотерапией АСК18.
Эффективность добавления к АСК ривароксабана 2,5 мг два раза в сутки проанализирована у 7540 пациентов с ЗПА в сочетании с поражением других сосудистых бассейнов или без такового. Это были тяжелые больные, многие из которых перенесли реваскуляризацию, ампутацию конечности или стопы, имели стенозы в периферических артериях (≥ 50%) или ИБС в сочетании со сниженным показателем лодыжечно-плечевого индекса. Показано, что комбинированная терапия АСК и ривароксабаном снижает риск не только возникновения ИМ, инсульта и сердечно-сосудистых событий, но и серьезных осложнений со стороны конечностей.
Безусловно, у исследования COMPASS были и некоторые ограничения. Прежде всего исключались больные с недавно перенесенным ишемическим инсультом (менее одного месяца). 351 пациент характеризовался наличием ишемического инсульта в анамнезе. На фоне комбинированной терапии АСК и ривароксабаном абсолютный риск рецидива инсульта у пациентов с ишемическим инсультом в анамнезе снизился на 2,7% по сравнению с монотерапией АСК19.
Профессор Е.П. Панченко также отметила, что в реальной клинической практике более половины больных атеросклерозом (53%) удовлетворяют критериям COMPASS. Именно такие данные были получены при ретроспективной экстраполяции соответствующих правил отбора на пациентов, включенных в регистр REACH (n = 65 531). Этот регистр считается максимально приближенным к условиям реальной практики20.
Вторичную профилактику стабильных клинических проявлений атеросклероза изучали в ряде исследований (CAPRIE21, CHARISMA22, PEGASUS23, TRA2P24). Однако ни в одном из них не было показано снижения риска смерти от всех причин, что является наиболее важным показателем для выбора терапии и улучшения прогноза пациентов25.
Результаты исследования COMPASS впервые выявили преимущество комбинации АСК и перорального антикоагулянта (ривароксабана 2,5 мг два раза в сутки) перед терапией АСК в снижении риска больших сердечно-сосудистых событий.
По мнению профессора Е.П. Панченко, для широкого внедрения данного подхода необходимо четко сформулировать показания на основании характеристик участников исследования. В России это показание утверждено. Согласно инструкции по применению препарата Ксарелто (ривароксабана) 2,5 мг два раза в день, комбинация с АСК показана не только больным, недавно пережившим ОКС, но и пациентам с ИБС, ЗПА с целью профилактики инсульта, инфаркта и смерти вследствие сердечно-сосудистых причин.
Результаты исследования COMPASS у больных с ИБС. Значение для практического кардиолога
У больных атеросклерозом, несмотря на прием АСК, сохраняется высокий риск ишемических событий. Как отметил заведующий кардиологическим отделением для больных инфарктом миокарда Первого Московского государственного медицинского университета им. И.М. Сеченова, д.м.н., профессор Денис Анатольевич АНДРЕЕВ, даже назначение более сильного антиагреганта (тикагрелор) или добавление к низким дозам АСК второго антиагреганта (клопидогрел, тикагрелор) не оказывает существенного влияния на сердечно-сосудистую смертность.
Определенным прототипом решения данной терапевтической задачи стал опыт применения перорального антагониста витамина К (варфарина) в комбинации с АСК. В исследовании WAVE оценивали эффективность и безопасность варфарина в сочетании с АСК и монотерапии АСК для профилактики ИМ, инсульта или сердечно-сосудистой смерти у пациентов с периферическим атеросклерозом (n = 2161)26. Средний период наблюдения составил 35 месяцев.
Как показали результаты исследования, комбинация полной дозы антикоагулянта с антиагрегантом не способствует увеличению эффективности антитромботической терапии: различий между эффективностью монотерапии АСК и эффективностью комбинированной терапии варфарином и АСК не выявлено. Причины: тяжелые кровотечения, троекратное увеличение которых отмечалось в группе варфарина, а также тот факт, что значительная часть пациентов (30% в группе варфарина) выбыла из исследования из-за умеренных и легких кровотечений. Предполагалось, что дальнейшее развитие подобного подхода должно предусматривать использование более безопасного антикоагулянта при стабильном атеросклерозе либо применение сниженной дозы антикоагулянта.
В исследовании COMPASS оценивали эффективность и безопасность нового антикоагулянта ривароксабана в низкой дозе (2,5 мг два раза в сутки) в сочетании с АСК в низкой дозе (100 мг один раз в сутки) в снижении ишемических событий и смертности у больных со стабильной ИБС (90,6%) и с ЗПА (27,3%).
Чтобы оценить значение результатов исследования для клинической практики, необходимо получить ответы на следующие вопросы: кто является кандидатом на терапию ривароксабаном 2,5 мг, какие благоприятные эффекты ожидаются, какие особенности пациента влияют на эффективность терапии ривароксабаном 2,5 мг, насколько опасно повышение риска кровотечения?
По словам профессора Д.А. Андреева, кандидатом на терапию ривароксабаном 2,5 мг является тот, кто соответствует критериям включения в исследование. Это пациент с атеросклерозом, каротидным, коронарным или периферическим (артерий нижних конечностей), перенесший реваскуляризацию, или пациент с атеросклерозом и осложнением в виде инфаркта миокарда или ампутации конечности, со стенокардией, верифицированной с помощью стресс-теста или коронарной ангиографии (КАГ), с перемежающейся хромотой. Единственное исключение – наличие каротидного стеноза > 50%.
По сути, это почти все больные атеросклерозом. Из этой группы выделялись пациенты с дополнительными факторами, повышающими риск неблагоприятных ишемических событий: возраст старше 65 лет, курение, диабет, СКФ < 60 мл/мин, хроническая сердечная недостаточность, ишемический инсульт, атеросклероз в другом сосудистом бассейне.
Более 50% больных атеросклерозом в реальной практике, согласно регистру REACH, соответствуют включению в исследование COMPASS19.
Пациенты с высоким риском кровотечения в исследование не включались.
В реальной практике оценка риска кровотечений связана с определенными сложностями, поскольку общепринятых шкал нет.
Таким образом, отбор кандидата на терапию ривароксабаном 2,5 мг происходит пошагово:
- шаг первый – атеросклероз с симптомами, осложнениями или реваскуляризацией, а при наличии только симптомов – объективизация ИБС (нагрузочные тесты, КАГ);
- шаг второй – дополнительные факторы риска: возраст старше 65 лет, курение, диабет, хроническая болезнь почек, ишемический инсульт, атеросклероз в другом бассейне;
- шаг третий – лечение (статины, ингибиторы АПФ);
- шаг четвертый – отсутствие высокого риска кровотечения.
Профессор Д.А. Андреев привел несколько примеров потенциальных кандидатов на терапию ривароксабаном 2,5 мг из клинической практики.
Мужчина, 63 года, перенес ИМ четыре года назад, ЧКВ. Отмечается боль в правой ноге при нагрузке. Пациент страдает атеросклерозом, имеются осложнения (ИМ в анамнезе) и атеросклероз в другом сосудистом бассейне. Такой больной может рассматриваться в качестве кандидата на терапию ривароксабаном независимо от того, будет ему проводиться реваскуляризация или нет.
Женщина, 61 год, страдает диабетом. Симптомы стенокардии наблюдались в течение пяти месяцев, на коронарографии выявлен стеноз – 80%. Проведена реваскуляризация. Пациентка также может рассматриваться в качестве кандидата на терапию ривароксабаном с АСК.
Больной, 66 лет, перенес ИМ, получает двойную антиагрегантную терапию (АСК + тикагрелор). Поскольку пациент в возрасте 66 лет имеет атеросклероз с осложнениями, после окончания 12-месячного курса двойной антиагрегантной терапии он может быть переведен на комбинированную терапию АСК и ривароксабаном.
Какие благоприятные эффекты можно ожидать от комбинации ривароксабана в низкой дозе и АСК? Анализ результатов исследования COMPASS продемонстрировал, что применение комбинированной терапии ривароксабаном (2,5 мг два раза в сутки) и АСК (100 мг один раз в сутки) у пациентов с ИБС позволяет снизить частоту сердечно-сосудистой смерти на 25%, ишемического/неустановленного инсульта – на 50% в отсутствие повышения риска геморрагического инсульта и влияния на частоту ИМ19.
Атеротромбоз клинически проявляется не только развитием ИМ, но и нестабильной стенокардией, внезапной сердечной смертью, остановкой кровообращения. Проведенный по результатам исследования COMPASS анализ частоты коронарных осложнений (ИМ, внезапная сердечная смерть, нестабильная стенокардия, остановка кровообращения с успешной реанимацией) показал, что в группе ривароксабана и АСК частота ИМ и внезапной сердечно-сосудистой смерти снизилась на 15%, частота всех коронарных осложнений – на 17%.
Исследование COMPASS было досрочно завершено ввиду убедительного преимущества комбинированной терапии ривароксабаном и АСК.
Согласно исследованию, за два года наблюдения крупные кровотечения в группе ривароксабана в комбинации с АСК отмечались чаще, чем в группе монотерапии АСК (3,1 против 1,9%). Профессор Д.А. Андреев постарался приблизить эти данные к условиям реальной практики: «Если 100 пациентов будут принимать АСК в течение двух лет, то два из них перенесут большое кровотечение. Если к АСК будет добавлен ривароксабан, их станет три. Риск кровотечения при назначении комбинации ривароксабана и АСК повышается только в первый год приема, затем становится сопоставимым с терапией аспирином».
Кровотечение считается неизбежным следствием антитромботического лечения. Результаты ряда исследований (TRITON, TIMI 38, PLATO)27–30 демонстрируют повышение частоты больших кровотечений при добавлении к аспирину клопидогрела, прасугрела, тикагрелора на фоне снижения риска неблагоприятных ишемических событий.
В исследовании COMPASS показано, что при использовании комбинации ривароксабана и АСК частота фатальных кровотечений, внутричерепных кровотечений и кровотечений в критически важный орган не увеличивалась. Оценка крупных кровотечений по модифицированной шкале ISTH включала в том числе относительно незначимые кровотечения, требовавшие обращения за медицинской помощью, то есть пациент мог обратиться в приемный покой стационара по поводу кровотечения, которое не потребовало госпитализации17.
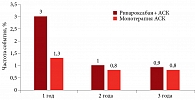
Разница в отношении крупных кровотечений, как правило, была обусловлена кровоизлияниями с локализацией в желудочно-кишечном тракте. При этом частота желудочно-кишечных кровотечений (ЖКК) повышалась в первый год лечения (3 против 1,3%), а затем резко снижалась и к концу третьего года становилась сопоставимой между группой комбинированной терапии АСК и ривароксабаном и группой монотерапии АСК (0,9 против 0,8% соответственно) (рисунок).
Согласно опубликованным данным, из 900 участников исследования с ЖКК у 70 (7,8%) при дополнительном обследовании был выявлен рак кишечника. Таким образом, вероятность выявления онкологического заболевания у пациентов после ЖКК увеличивалась практически в 13 раз. Аналогичная ситуация наблюдалась в отношении урогенитальных кровотечений. У каждого седьмого больного с кровотечением при использовании комбинированной антитромботической терапии выявлялся рак почек.
Анализ результатов исследования показал эффективность комбинированной терапии ривароксабаном и АСК во всех подгруппах пациентов. Исследователи пришли к заключению, что на эффективность ривароксабана 2,5 мг в комбинации с АСК не влияют наличие и давность ИМ (два, пять или десять лет назад), наличие реваскуляризации в анамнезе, уровень холестерина и возраст больного.
По словам профессора Д.А. Андреева, ривароксабан в дозе 2,5 мг два раза в сутки – первый и единственный новый пероральный антикоагулянт, который в комбинации с низкими дозами АСК, согласно исследованию COMPASS, приводит к снижению риска ИМ, инсульта или сердечно-сосудистой смерти на 24%.
Заключение
Даже на фоне применения современной терапии у пациентов с хронической ИБС и ЗПА риск развития сердечно-сосудистых событий сохраняется. Это требует поиска новых терапевтических подходов. Представленные экспертами результаты исследования COMPASS позволяют сделать вывод, что сочетание низких доз ривароксабана (Ксарелто) и АСК более эффективно по сравнению со стандартами лечения, способствует снижению ишемических событий и смертности. Польза от такого подхода распространяется фактически на все категории исследованных больных.
Публикация подготовлена при поддержке АО «БАЙЕР».
PP-XAR-RU-0145-1
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.