Возможности искусственного интеллекта в выявлении и контроле неврологических расстройств
- Аннотация
- Статья
- Ссылки
- English



Неврологические заболевания являются основной причиной инвалидности и смертности. Здоровье мозга стало основным приоритетом после принятия в 2022 г. Межотраслевого глобального плана действий Всемирной организации здравоохранения по борьбе с эпилепсией и другими неврологическими расстройствами на 2022–2031 гг. [1–6]. В то же время стремительное развитие искусственного интеллекта (ИИ) меняет алгоритм проведения неврологических исследований и сложившуюся клиническую практику. Взаимодействие неврологии и ИИ характеризуется огромным потенциалом в аспекте изменения медицинской сферы – от повышения точности диагностики неврологических расстройств до разработки индивидуальных планов лечения и ускорения исследований в области нейробиологии [7–12].
Внедрение ИИ в неврологическую практику знаменует собой значительный сдвиг парадигмы, меняющий подход к оказанию медицинской помощи. Благодаря своей роли в поддержке принятия клинических решений ИИ позволяет неврологам справляться со сложностями диагностики и лечения неврологических расстройств с беспрецедентной точностью и эффективностью [13–15]. Технологии ИИ органично дополняют традиционные методы диагностики и тем самым повышают способность выявлять такие состояния, как инсульт, по результатам сканирования, распознавать начальные признаки папиллярного отека и диабетической ретинопатии, прогнозировать состояние комы с помощью интерпретации данных электроэнцефалограммы (ЭЭГ). Подобная интеграция снижает диагностическую неопределенность и позволяет неврологам разрабатывать индивидуальные стратегии лечения, что в конечном итоге повышает качество медицинской помощи и эффективность лечения. ИИ не только дополняет традиционные клинические методы, но и способствует автоматизации рутинных задач, оптимизирует рабочие процессы, повышает общую эффективность работы неврологов. ИИ снижает рутинную нагрузку врачей. У них высвобождаются время и ресурсы для решения приоритетных задач, что делает возможным пациентоориентированный подход к оказанию медицинской помощи. По мере развития технологий ИИ неврологи получают в свое распоряжение передовые инструменты и знания, позволяющие им эффективно справляться со сложными клиническими ситуациями.
Таким образом, ИИ меняет будущее медицинской практики и открывает новую эру прецизионной неврологии [16].
Типы искусственного интеллекта и предшествующие исследования
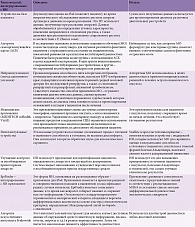
Несмотря на обширные исследования, помогающие диагностировать сложный спектр заболеваний, внедрение полученных результатов в клиническую практику оказалось сложной задачей. Машинное обучение помогает преодолеть разрыв между получением и интерпретацией клинических данных и точной диагностикой [3, 17, 18]. Типы ИИ представлены на рисунке.
Устройства с технологией ИИ, включая умные часы, смартфоны и планшеты, используются исследователями не только для выявления и стратификации сложных двигательных нарушений [11, 19] либо аритмий, в том числе фибрилляции предсердий [12, 20]. Такие устройства применяются и для прогнозирования аспирационной пневмонии у пациентов с нарушением глотания вследствие инсульта и деменции [14, 21], а также для повышения приверженности больных антикоагулянтной терапии (табл. 1). Эпилептологи используют интеллектуальные устройства с датчиками на запястье, подключенные к iPad, для обнаружения судорожной активности и разработки дифференциальной диагностики и алгоритмов лечения редких эпилептических синдромов. Эти исследования могли бы в дальнейшем расширить понимание патофизиологии феномена внезапной смерти при эпилепсии [21–29].
Основополагающим принципом прецизионной медицины является использование ИИ, который в конечном итоге станет важной составляющей неврологического лечения. Это новый подход к лечению и профилактике заболеваний, учитывающий множество переменных, таких как генетические особенности, окружающая среда и образ жизни. ИИ способен работать с беспрецедентной скоростью, используя огромные компьютерные мощности без какого-либо программирования человеком [8]. Перспективы применения ИИ во всех областях, особенно в неврологии, обнадеживают, поскольку его применение связано с прогнозированием исходов судорожных приступов, классификацией опухолей головного мозга, повышением качества нейрохирургических вмешательств, реабилитацией.
Переход пациентов, перенесших инсульт, на приложения для смартфонов, отслеживающие симптомы и прогрессирование заболевания, представляется многообещающим [9]. За последние два десятилетия было изобретено и исследовано множество гаджетов, оснащенных ИИ, для улучшения функциональности, эффективности диагностики и прогноза у пациентов с неврологическими расстройствами, например:
- Apple Watch, отслеживающие тремор и бессимптомную аритмию;
- устройства iPad, отслеживающие способность пациента к рисованию при подозрении на двигательные нарушения;
- компьютерная и магнитно-резонансная томография с ИИ, позволяющим специалистам анализировать сложные изображения;
- медицинские приложения с ИИ для улучшения приверженности пациентов лечению;
- приложение EpiFinder для определения типов эпилептических приступов для сортировки пациентов [10].
В неврологии появляются новые возможности в виде ИИ, который помогает улучшить прогноз.
Инсульт
Инсульт является основной причиной инвалидности и пятой по значимости причиной смерти в США. Каждый год у 795 тыс. американцев случается новый или повторный инсульт. По оценкам, ежегодно прямые медицинские расходы составляют 24 млрд долл. [30]. Только менее 5% пациентов получают внутривенную тромболитическую терапию, несмотря на острую необходимость в ней для сохранения тканей при остром ишемическом инсульте [31, 32]. Это может быть обусловлено отсутствием у врача опыта применения тромболитиков, риском кровоизлияния в 6% случаев при их использовании, проживанием пациентов в сельской местности, где возможности оказания медицинской помощи ограниченны, а также тем, что инсульты развиваются внезапно. Таким образом, необходимы оптимизация медицинской помощи и совершенствование технологий для решения этой сложной проблемы и снижения постоянно возрастающих затрат.
МО предсказывает не только риск повторного инсульта в течение года после транзиторной ишемической атаки или небольшого инсульта, но и время с момента его возникновения. Машинное обучение, которое является оптимальной альтернативой у пациентов с неизвестным временем развития инсульта (инсульт пробуждения), помогает врачам разрабатывать более эффективные терапевтические алгоритмы [14].
Умные устройства с приложениями, использующие, в частности, метод фотоплетизмографии, и портативные электрокардиографы, с большей точностью определяют частоту сердечных сокращений и вариабельность сердечного ритма, а также выявляют бессимптомную фибрилляцию предсердий, что помогает предотвратить эмболический инсульт [12].
Эпилепсия
С учетом разнообразия клинических проявлений эпилепсии частота ошибочных диагнозов составляет 26% в эпилептологических центрах и 20–40% – в обычных стационарах. Как следствие – частые необоснованные исследования и лечение. Применение машинного обучения при эпилепсии варьируется от диагностики эпилепсии [23], психогенных неэпилептических приступов и редких подтипов эпилепсии до предотвращения внезапной смерти при эпилепсии и минимизации вариабельности интерпретации ЭЭГ между наблюдателями. Показано, что машинное обучение может диагностировать височную эпилепсию за счет выявления изменений микросостояния, а не за счет обнаружения иктальных или интериктальных разрядов на повторной ЭЭГ кожи головы. В данном аспекте следует отметить влияние множества факторов, в частности прием лекарственных средств, недосыпание, смену исследователей. Алгоритм EpiFinder, используемый в третичном центре, способен отличать эпилептические синдромы от других приступов [23].
Пилотное исследование с использованием датчиков на браслетах выявило повышение активности эпидермиса (ПАЭ) при эпилептических приступах. Увеличение ПАЭ было пропорционально выше при генерализованных тонико-клонических приступах по сравнению со сложными парциальными [22]. Повышенный уровень катехоламинов в плазме крови после тонико-клонических приступов подтверждает данное предположение. Вероятно, эта вегетативная нестабильность симпатического всплеска во время приступов играет определенную роль в развитии внезапной смерти при эпилепсии [22]. Психогенные неэпилептические припадки напоминают эпилептические приступы и состоят из эпизодов пароксизмальных поведенческих проявлений, в том числе двигательных, сенсорных и поведенческих. У 20% пациентов с эпилепсией, направленных в специализированный центр, в конечном итоге с помощью золотого стандарта, видео-ЭЭГ, диагностируются психогенные неэпилептические приступы. Следовательно, существует необходимость в выявлении более качественных, быстрых и доступных тестов для снижения значительной хронической нетрудоспособности, потери рабочего времени, многократных госпитализаций и связанного с этим риска заболеваемости и смертности.
Исследователи смогли идентифицировать психогенные неэпилептические приступы, используя машинное обучение с многофакторным анализом нейровизуализации, а также вторично локализовать области мозга в лимбической правой нижней лобной извилине. В нижней лобной коре отмечались также изменения, связанные с компульсивно-импульсивными расстройствами, синдромом Туретта, болезнью Паркинсона с дискинезией, вызванной приемом леводопы. Алгоритм EpiFinder, используемый в третичном центре, позволил отличить эпилептические приступы от психогенных неэпилептических [23].
Сотрясение мозга
Сотрясение мозга – еще одна проблема, не имеющая подтвержденных критериев диагностики, что приводит к вариабельности результатов обследования. Клиническая картина включает когнитивные и некогнитивные нарушения, в том числе расстройства сна, равновесия и пр. Предыдущие исследования были сосредоточены на оценке результатов нейровизуализации, симптоматики и когнитивного тестирования, несмотря на разнообразную симптоматику. МО позволяет не только выявлять пациентов с сотрясением мозга и повышать качество диагностики на основе индивидуальных данных, включая нейровизуализацию, когнитивную сферу, движение глазных яблок. Оно также помогает исследовать менее изученные и сложные вестибулярные нарушения, чтобы лучше понимать и выявлять различные фенотипы, такие как когнитивные нарушения, глазодвигательные, аффективные расстройства, поражение шейного отдела позвоночника, головные боли и пр. [15].
Деменция
Лобно-височная деменция – нейродегенеративное заболевание, на долю которого приходится 20% случаев деменции у молодых людей и которое характеризуется высокой частотой ошибочных диагнозов. Это часто приводит к ухудшению самочувствия пациентов, излишним лабораторным обследованиям, посещениям клиники и повторной визуализации, а также к увеличению расходов на медицинскую помощь [29]. По сравнению с другими формами деменции лобно-височная деменция ассоциирована с худшим прогнозом и меньшей продолжительностью жизни пациентов [20]. Исследование, проведенное в Великобритании, показало, что алгоритмы глубокого обучения способны сократить количество необоснованных исследований, снизить затраты, повысить удовлетворенность пациентов лечением за счет повышения качества лечения [29].
Ограничения
Как уже отмечалось, ИИ может играть важную роль в выявлении неврологических расстройств [7]. Он преобразовал объем собранных данных в информацию, имеющую клиническую значимость [7]. Однако, несмотря на все преимущества, существуют огромные ограничения его применения и неизвестные правовые последствия (табл. 2).
В настоящее время мобильные приложения, используемые для мониторинга пароксизмальной формы фибрилляции предсердий и длительной антикоагулянтной терапии, зарекомендовали себя как эффективные инструменты. Однако ранее их использование нередко сопровождалось большим количеством ложноположительных результатов и дорогостоящим необоснованным обследованием [12]. Сказанное означает, что правительства и органы общественного здравоохранения должны принимать во внимание медико-правовой аспект и вопросы материально-технического обеспечения в целях систематического и своевременного скрининга, экономической эффективности и ведения пациентов с впервые выявленной фибрилляцией предсердий [12]. Вопрос, заменит ли ИИ врачей, остается спорным. Тем не менее роль ИИ, интегрированного в систему здравоохранения, переоценить сложно.
Выводы
Неврологические заболевания не только являются тяжелым бременем для экономики, увеличивая общие расходы, но и влияют на продолжительность жизни и тяжесть инвалидизации. Способность ИИ анализировать медицинские данные при профилактике заболеваний, диагностике, мониторинге состояния пациентов поможет точнее и эффективнее обрабатывать большие объемы данных. ИИ может повысить надежность диагностики фибрилляции предсердий, диагностировать эпилепсию, психогенные неэпилептические заболевания, сотрясение мозга и двигательные расстройства, а также нарушения вегетативных функций для предотвращения внезапной смерти при эпилепсии.
Успешная интеграция ИИ в неврологическую практику зависит от строгого соблюдения этических норм, защиты конфиденциальности данных и доступа к инновациям. Формирование культуры инноваций, сотрудничества и ответственного внедрения ИИ необходимо для того, чтобы использовать возможности ИИ и эффективно управлять сопутствующими рисками. Непрерывное развитие ИИ в неврологической практике способно изменить подход к лечению пациентов, стимулировать научные исследования и обеспечить передовую прецизионную медицину, направленную на расширение возможностей медицинских работников, улучшение результатов лечения и повышение качества жизни пациентов [16].
N.B. Khanmurzaeva, PhD, S.B. Khanmurzaeva. PhD, Kh.N. Ismailova, M.Z. Gadzhieva
Dagestan State Medical University
Contact person: Khadizhat N. Ismailova, khadizhat1704@icloud.com
In 1956, the American computer scientist John McCartney was the first to introduce the term and principles of artificial intelligence (AI). The term ‘artificial intelligence’ is used to describe ‘machines’ capable of demonstrating cognitive functions that humans associate with the human mind, such as ‘learning’ and ‘problem solving’. AI has become a revolutionary tool in the field of healthcare, especially in the field of early detection and accurate diagnosis of neurological disorders. AI's mastery of medical imaging analysis has significantly advanced this field, making it possible to identify neurological abnormalities in detail and accurately. By carefully analyzing MRI, CT, and X-ray images, AI-driven algorithms succeed in detecting subtle patterns indicative of various neurological disorders such as Alzheimer's disease, Parkinson's disease, multiple sclerosis, and brain tumors. These technologies not only increase the accuracy of diagnosis, but also allow for early intervention and improved patient outcomes. Moreover, AI uses extensive datasets, including medical histories, genetic information, and biosensor data, to predict and assess human susceptibility to neurological disorders. Ethical considerations highlight the importance of implementing AI in the detection of neurological disorders, emphasizing the need for transparent algorithms, strict data protection protocols, and unbiased AI systems to ensure patient confidentiality and trust in healthcare.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.