Возможности коротких схем терапии вульвовагинальных инфекций. Данные нового неинтервенционного исследования АНГАРА. XXVI Всероссийский научно-образовательный форум «Мать и дитя»
- Аннотация
- Статья
- Ссылки
Современным возможностям диагностики и новым рациональным подходам к лечению ВВИ был посвящен симпозиум, организованный в рамках XXVI Всероссийского научно-образовательного форума «Мать и дитя». Российские эксперты в области гинекологии и микробиологии обсудили применение в терапии ВВИ коротких схем комбинированных препаратов с широким спектром антимикробного и противогрибкового действия, характеризующихся высокой эффективностью при вагинитах любой этиологии, а также рассмотрели основные методы диагностики ВВИ.
Современным возможностям диагностики и новым рациональным подходам к лечению ВВИ был посвящен симпозиум, организованный в рамках XXVI Всероссийского научно-образовательного форума «Мать и дитя». Российские эксперты в области гинекологии и микробиологии обсудили применение в терапии ВВИ коротких схем комбинированных препаратов с широким спектром антимикробного и противогрибкового действия, характеризующихся высокой эффективностью при вагинитах любой этиологии, а также рассмотрели основные методы диагностики ВВИ.


Основные проблемы в лечении вульвовагинальных инфекций и их решение. Предварительные результаты неинтервенционного исследования АНГАРА
Симпозиум открыла заведующая отделением эстетической гинекологии и реабилитации Национального медицинского исследовательского центра акушерства, гинекологии и перинатологии им. академика В.И. Кулакова, профессор кафедры акушерства, гинекологии, перинатологии и репродуктологии Первого Московского государственного медицинского университета им. И.М. Сеченова, д.м.н. Инна Анатольевна АПОЛИХИНА. Она отметила, что проблемы лечения вульвовагинальных инфекций (ВВИ) в реальной гинекологической практике остаются актуальными.
Сегодня среди инфекционных заболеваний влагалища превалируют смешанные, или микст-инфекции. В мире в структуре ВВИ на долю смешанных инфекций приходится в среднем 30%. Бактериальный вагиноз (БВ) часто сопровождается вульвовагинальным кандидозом (ВВК), аэробным вагинитом, который также встречается в сочетании с трихомонадным вагинитом. Клинические проявления различных ВВИ схожи. Прежде всего пациентки с ВВИ предъявляют жалобы на воспалительные реакции – дискомфорт, зуд, жжение, диспареунию в области влагалища и наружных половых органов, патологические вагинальные выделения, нарушение мочеиспускания, рези и жжение в области уретры1, 2.
По словам эксперта, при выборе лекарственного средства необходимо учитывать спектр его действия и структуру возбудителей ВВИ. Так, при аэробном вагините наблюдается усиленный рост грамотрицательной или грамположительной аэробной микрофлоры, в том числе Escherichia coli. Трихомонадный вагинит обусловлен воздействием возбудителя Trichomonas vaginalis. Наиболее часто возбудителем ВВК становится Candida albicans (95%). Реже заболевание вызывается С. glabrata (5–10%), а также C. tropicalis, C. krusei и другими видами грибов рода Candida. Для БВ характерно преобладание таких бактерий, как Gardnerella vaginalis, Atopobium vaginae, Bacteroides spp., Prevotella spp., Mobiluncus spp., Mycoplasma hominis. При смешанном вагините выявляются различные сочетания анаэробов – возбудителей БВ, Candida spp., T. vaginalis.
Как известно, БВ – невоспалительное заболевание влагалища, в основе патогенеза которого лежат дисбактериоз влагалища, рост условно-патогенной микрофлоры на фоне уменьшения количества лактобактерий. Согласно последним клиническим рекомендациям Российского общества дерматовенерологов и косметологов и Российского общества акушеров-гинекологов, при использовании микроскопических методов диагностики БВ необходимо не только обращать внимание на наличие ключевых клеток, но и определять соотношение лейкоцитов и клеток вагинального эпителия.
БВ характеризуется высоким риском развития рецидивов. В среднем БВ развивается примерно у каждой третьей женщины в течение первых трех месяцев после лечения и у 80% – в течение девяти месяцев3, 4. Среди потенциальных причин высокой частоты рецидивов БВ можно отметить нерациональную терапию, неадекватную диагностику, а также формирование биопленок микроорганизмов5.
Образование биопленочных инфекций приводит к затяжному течению БВ и хронизации процесса, повышенной вероятности диссеминации возбудителя, неэффективности традиционной терапии. Бактерии в биопленках могут обмениваться плазмидами резистентности (передача резистентности от вида к виду). Кроме того, бактерии в биопленке не поддаются воздействию иммунной системы хозяина.
Как отметила профессор И.А. Аполихина, еще одна проблема лечения ВВИ связана с низким уровнем приверженности пациенток лечению. По данным исследований, 54% женщин не завершают назначенного курса терапии ВВИ. Начиная с четвертого дня применения препарата отмечается резкое увеличение числа женщин, которые самостоятельно прекращают лечение6.
Эксперт представила предварительные результаты многоцентрового проспективного наблюдательного исследования эффективности комбинированного препарата, в состав которого входят тиоконазол, тинидазол и лидокаин, в форме вагинальных суппозиториев в терапии ВВИ в условиях рутинной клинической практики (проект АНГАРА).
Цели исследования – оценить распространенность различных ВВИ по данным молекулярно-биологического исследования, Фемофлор-16 и микроскопии отделяемого мочеполовых органов и проанализировать клиническую эффективность препарата Гайномакс Плюс в качестве терапии ВВИ различного генеза у женщин репродуктивного возраста в условиях рутинной клинической практики.
В исследовании участвовало 150 женщин в возрасте 18–49 лет с патологическими выделениями из влагалища и по крайней мере с одной жалобой на вагинальную дисфункцию и диагнозом ВВИ.
Один суппозиторий препарата Гайномакс Плюс содержит лидокаин 100 мг, тинидазол 300 мг, тиоконазол 200 мг. В рамках исследования пациентки интравагинально применяли Гайномакс Плюс по одному суппозиторию перед сном на ночь в течение трех дней.
Установлено, что входящий в состав препарата Гайномакс Плюс тиоконазол действует на все виды грибов рода Candida, а также оказывает антибактериальное действие, в том числе в отношении грамположительных бактерий Staphylococcus spp. и Streptococcus spp., возбудителей T. vaginalis, G. vaginalis, Bacteroides spp. Тиоконазол – мощный азоловый антимикотик. Он оказывает мгновенный фунгицидный эффект, преодолевает микробную резистентность7.
Исследования показали, что Гайномакс Плюс имеет преимущества в лечении аэробного вагинита благодаря тиоконазолу. Доказана высокая активность препарата против грамположительных аэробов, высокий эффект при смешанных инфекциях. Важное свойство тиоконазола – отсутствие негативного влияния на собственный пул лактобактерий8, 9.
Тинидазол – средство нового поколения в борьбе с возбудителями БВ. Это противопротозойный препарат с противомикробным действием. Он активен в отношении T. vaginalis, Entamoeba histolytica, Lamblia intestinalis, оказывает бактерицидное действие в отношении анаэробных микроорганизмов Clostridium spp., Bacteroides spp., Eubacterium spp., Peptostreptococcus spp. и др. В то же время тинидазол лишен негативного влияния на естественную микрофлору влагалища, представителей семейства Lactobacillus. Одно из преимуществ тинидазола – редкая резистентность микроорганизмов к препарату.
Входящий в состав препарата Гайномакс Плюс лидокаин – местный анестетик, оказывает местное анестезирующее действие, купирует болевые ощущения у пациенток с симптомами ВВИ.
Накопленные данные позволяют сделать выводы об эффективности комбинированного препарата Гайномакс Плюс при ВВИ, в том числе в качестве эмпирической терапии при смешанных инфекциях.
Докладчик прокомментировала данные, полученные в исследовании АНГАРА. Анализ структуры ВВИ показал высокую частоту развития смешанных вагинитов. У участниц исследования выявлено частое сочетание аэробной и анаэробной флоры. Установлено, что цервицит часто сопровождает вагинит (один из четырех случаев), реже – БВ (один из восьми случаев)10.
Наиболее частыми жалобами пациенток при включении в исследование были патологические выделения, вагинальное жжение, зуд, неприятный запах, диспареуния, боль при мочеиспускании. По данным анализа Фемофлор-16, до лечения среди возбудителей ВВИ превалировали Candida spp., Ureaplasma, Eubacterium spp. и G. vaginalis.
По словам эксперта, при выборе препарата для терапии вагинальных инфекций необходимо учитывать предпочтения пациенток. Очевидно, для женщин в приоритете максимально быстрое избавление от симптомов ВВИ. Таким образом, короткий и эффективный курс лечения обеспечивает приверженность пациенток лечению.
Благодаря комбинации активных компонентов Гайномакс Плюс демонстрирует быстрое достижение положительного эффекта в отношении динамики клинических симптомов, уровня рН и микробного состава отделяемого из влагалища у пациенток с ВВИ.
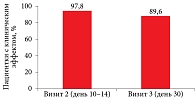
После трехдневного курса препаратом Гайномакс Плюс в исследуемой группе отмечалось быстрое купирование симптомов ВВИ, таких как патологические выделения, зуд, жжение, диспареуния, боль при мочеиспускании. Терапия препаратом Гайномакс Плюс способствовала клиническому успеху – отсутствию каких-либо жалоб у пациенток на визите у врача. Общая клиническая эффективность трехдневной терапии препаратом Гайномакс Плюс составила 89,6%, что не уступает эффективности десятидневного курса распространенными препаратами для лечения ВВИ (рис. 1).
Кроме того, после трехдневного приема препарата Гайномакс Плюс зафиксировано восстановление пула лактобацилл. По данным микроскопии отделяемого цервикального канала, на фоне применения препарата Гайномакс Плюс наблюдался эффект в лечении сопутствующего цервицита.
Оценка нежелательных явлений при использовании препарата Гайномакс Плюс показала хорошую переносимость терапии: только у 6 (4%) женщин были выявлены незначительные нежелательные явления – головная боль, вздутие живота, однократный жидкий стул, диарея, кожный зуд, цервикалгия. Терапия препаратом Гайномакс Плюс была безопасной и отличалась высокой комплаентностью10.
Назначение пациенткам с ВВИ трехдневного курса терапии препаратом Гайномакс Плюс ассоциировалось с высокой клинической эффективностью: симптомы заболевания купировались после первого суппозитория у 84% пациенток. Зарегистрирована высокая микробиологическая эффективность: эрадикация 90–100% аэробов, 80–100% анаэробов, 71% Candida, 100% Mycoplasma hominis. При этом 99,3% пациенток отметили удобство применения препарата Гайномакс Плюс (рис. 2).
Завершая выступление, профессор И.А. Аполихина подчеркнула, что полученные предварительные результаты исследования АНГАРА продемонстрировали высокую эффективность и безопасность препарата Гайномакс Плюс при ВВИ.
Стандартизация диагностики вульвовагинальных инфекций – залог успеха для клинициста
Как отметила заведующая отделом медицинской микробиологии Научно-исследовательского института (НИИ) акушерства, гинекологии и репродуктологии им. Д.О. Отта, заслуженный деятель науки РФ, д.м.н., профессор Алевтина Михайловна САВИЧЕВА, точный диагноз – основа правильного выбора метода лечения ВВИ.
В настоящее время основными методами лабораторной диагностики ВВИ являются микроскопическое исследование вагинального отделяемого и мультиплексные молекулярные методы, в частности полимеразная цепная реакция (ПЦР) в режиме реального времени. При необходимости применяют культуральные исследования (бактериологический посев) для определения чувствительности микроорганизмов к антибиотикам11.
На практике у врачей часто возникают сложности с интерпретацией данных микроскопии из-за низкой информативности трактовки результатов лабораторно-диагностических тестов, отсутствия стандартизации при заполнении бланков.
При выполнении микроскопического исследования для диагностики ВВИ важно выявить ключевые, базальные и парабазальные клетки, оценить наличие или отсутствие лактобацилл, определить соотношение лейкоцитов и клеток вагинального эпителия.
По словам эксперта, необходимо внедрять в работу лабораторной службы унифицированные бланки для заполнения результатов микроскопического анализа клинических материалов из влагалища, цервикального канала, уретры. Сегодня российскими специалистами подготовлен проект единого бланка микроскопического исследования отделяемого мочеполового тракта. Использование унифицированного бланка в клинической практике лабораторной службы позволит повысить качество и информативность клинических лабораторных исследований и упростить подход к диагностике ВВИ. В бланке указаны референсные значения показателей. Так, важным критерием диагностики ВВИ являются признаки воспаления, в первую очередь соотношение лейкоцитов и клеток вагинального эпителия. Воспалительный процесс констатируется при данном соотношении более 5:1. В свою очередь при исследовании отделяемого цервикального канала количество лейкоцитов более 30 в поле зрения указывает на повышенный уровень лейкоцитов и свидетельствует о текущем инфекционном процессе, включая цервицит.
При диагностике и лечении ВВИ необходимо учитывать наличие возрастных изменений вагинального микробиоценоза у женщин в разные возрастные периоды.
Сегодня для оценки микробиоценоза урогенитального тракта женщины используется высокотехнологичный молекулярно-генетический тест Фемофлор II. Он позволяет выявлять лакто- и бифидобактерии, условно-патогенные и патогенные микроорганизмы, включая возбудителей инфекций, передаваемых половым путем (ИППП), вирус папилломы человека (ВПЧ), герпесвирусы.
Профессор А.М. Савичева представила ряд клинических примеров дифференциальной диагностики ВВИ с использованием молекулярных методов оценки микробного состава вагинальной микробиоты. Она отметила, что в клинической практике при диагностике ВВК нередки случаи ошибочной трактовки лабораторных тестов. Например, у пациентки, получающей лечение по поводу ВВК, вызванного C. albicans, при проведении микроскопии вагинального мазка выявлены почкующиеся дрожжевые клетки. При углубленном исследовании вагинального мазка для выявления и типирования возбудителей рода методом ПЦР в режиме реального времени вместо C. albicans обнаружены C. glabrata и дрожжевые грибы, требующие комплексного подхода к терапии12.
Диагностика ВВК предполагает применение микроскопии вагинального мазка, молекулярных методов, культуральных методов исследования с видовой идентификацией и определением чувствительности грибов к антимикотическим препаратам. Для диагностики ВВК можно применять валидированные методы амплификации нуклеиновых кислот. Необходимо классифицировать ВВК по степени тяжести и осложнениям. Следует помнить, что обнаружение Candida spp. в отсутствие жалоб не требует лечения.
Диагностика БВ основана на результатах микроскопической оценки вагинального мазка, окрашенного по граму. Для БВ характерно увеличение пула факультативных и облигатных анаэробных бактерий, наличие ключевых клеток, снижение количества лактобацилл и повышение рН. Особенность БВ – отсутствие воспаления. Ключевую роль в патогенезе БВ играют G. vaginalis. Они прикрепляются к эпителиальным клеткам влагалища, инициируют образование биопленок, а также снижают окислительно-восстановительный потенциал влагалищной среды. О наличии биопленочного БВ свидетельствуют pH ≥ 5,3, выявление ключевых клеток и выраженный анаэробный дисбиоз в вагинальных мазках.
Диагноз вульвовагинальной атрофии должен быть основан на симптомах и дополнен клиническим обследованием. Для диагностики вульвовагинальной атрофии используется микроскопический метод с оценкой микробиоценоза влагалища. Для атрофии характерны увеличение количества парабазальных и базальных клеток и уменьшение поверхностных клеток многослойного плоского эпителия. Иногда можно обнаружить обилие лейкоцитов и присутствие бактерий, отличных от морфотипов лактобацилл.
Как отметила профессор А.М. Савичева, к редко встречающимся в клинической практике состояниям относят лактобациллез, цитолитический вагиноз. При лактобациллезе в мазках выявляется избыточное количество лактобацилл или увеличение их размера. При цитолитическом вагинозе помимо этого выявляют цитолиз клеток вагинального эпителия. Для диагностики подобного состояния можно использовать микроскопию вагинального мазка. Повышенный рН исключает цитолитический вагиноз.
Как уже отмечалось, в гинекологической практике часто встречаются ВВИ смешанной этиологии. В ходе микроскопического исследования микробиоценоза влагалища выявляются признаки наличия смешанной инфекции (аэробный вагиноз и БВ, ВВК и аэробный вагиноз, ВВК и БВ).
При смешанных ВВИ применяют комплексные препараты с широким спектром действия (антимикотическим и антибактериальным). В качестве препарата выбора при ВВИ смешанной этиологии можно рассматривать Гайномакс. В состав препарата Гайномакс входят активные компоненты с доказанной эффективностью тиоконазол и тинидазол. Тиоконазол характеризуется выраженным противогрибковым действием в отношении дрожжевых и дрожжеподобных грибов рода Candida, а также антибактериальным эффектом в отношении аэробов и анаэробов. Противопротозойный препарат тинидазол высокоактивен против T. vaginalis, Entamoeba histolytica, Giardia lamblia, а также оказывает бактерицидное действие на анаэробную флору (Bacteroides spp., Clostridium spp., Eubacterium spp. и др.)13.
Тинидазол – мощное антибактериальное средство, безопасное для собственных лактобацилл14. Кроме того, к преимуществам тинидазола относят более длительный период полувыведения и благоприятный профиль безопасности.
В исследовании с участием 65 беременных с БВ и ВВК сравнивали эффективность и безопасность применения препарата Гайномакс в форме суппозиториев коротким (трехдневным) или более продолжительным (семидневным) курсом. В обеих группах после лечения препаратом Гайномакс отмечались уменьшение бактериальной массы до нормальных значений, повышение количества лактобактерий и нормализация уровня рН. Таким образом, Гайномакс способствует повышению количества лактобактерий и нормализации уровня рН при лечении беременных с БВ и ВВК15.
Результаты исследований продемонстрировали, что тиоконазол имеет самую низкую минимальную ингибирующую концентрацию (МИК) по сравнению с другими препаратами. При этом тиоконазол вызывает подавление роста большинства возбудителей при концентрациях значительно ниже его МИК. В концентрациях, в четыре раза превышающих его МИК, тиоконазол оказывает быстрый (в течение часа) фунгицидный эффект.
В сравнительном исследовании способности имидазолов (клотримазола, эконазола, кетоконазола, миконазола и тиоконазола) ингибировать и уничтожать C. albicans установлено, что тиоконазол вызывает гибель всех изолятов в течение восьми часов, в то время как остальные исследуемые препараты не приводят к гибели даже одного изолята в течение указанного периода времени16.
В заключение профессор А.М. Савичева подчеркнула, что в основе дифференциальной диагностики ВВИ лежит комплексный подход с использованием микроскопических исследований и современных молекулярно-биологических методов. Применение качественных методов диагностики и своевременное назначение кратковременных курсов терапии комбинированным препаратом Гайномакс ассоциируется с быстрым и эффективным выздоровлением и повышением качества жизни пациенток с ВВИ.
Обзор международных клинических рекомендаций: курс на снижение длительности лечения вульвовагинальных инфекций
Главный научный сотрудник акушерско-гинекологического отдела НИИ акушерства и педиатрии Ростовского государственного медицинского университета, д.м.н., профессор Светлана Олеговна ДУБРОВИНА проанализировала международный опыт и современные тенденции в лечении ВВИ. Она отметила, что микробы являются постоянными спутниками человека. В исследованиях последних лет установлено, что организм человека состоит из человеческих клеток всего на 43%, остальные принадлежат микроорганизмам. Сегодня часто используются термины «микробиота» и «микробиом», которые имеют разные значения. Микробиота – совокупность микроорганизмов, живущих внутри и на поверхности тела человека, тогда как микробиом составляют гены этих микроорганизмов. Интересно, что даже если два человека имеют 99,5% общих генов, одинаковых кишечных бактерий у них всего 25%.
Одним из способов существования микроорганизмов является биопленка – сообщество различных микроорганизмов, плотно фиксированных на эпителии и укрытых защитным белково-полисахаридным каркасом. Изучение особенностей механизмов образования и функционирования биопленок необходимо для понимания патогенеза инфекционных заболеваний, повышения эффективности диагностики ВВИ и антимикробной терапии.
Прогрессирование цервикальной интраэпителиальной неоплазии ассоциировано с повышением разнообразия вагинального микробиома. Так, микробиом с высоким разнообразием и низким уровнем относительной численности Lactobacillus spp. связан с увеличением риска персистенции ВПЧ и тяжести заболевания17.
Исходя из современных представлений, вагинальную микробиоту у женщин можно классифицировать по типам состояния микробного сообщества. Выделяют четыре типа вагинальной микробиоты, в которой преобладают представители рода Lactobacillus. Кроме того, обнаружен тип микробиоты, ассоциированный исключительно с бифидобактериями18, 19.
На состав вагинальной микробиоты влияют уровень гормонов, менструация, сексуальная активность, диета, прием антибактериальных и антимикотических препаратов, ношение определенной одежды, спринцевание, курение20.
Согласно рекомендациям Международного общества по изучению вульвовагинальных заболеваний (The International Society for the Study of Vulvovaginal Disease, ISSVD) 2023 г., ощущаемое пациенткой усиление выделений необязательно является патологией и не должно автоматически требовать лечения. Изменения влагалищной микробиоты в отсутствие симптомов не требуют лечения. Применение гормональных контрацептивов способствует нормобиозу21. В рекомендациях представлены подходы к диагностике ВВИ и основные характеристики микроскопии при различных состояниях (ВВК, БВ, трихомониазе, лактобациллезе, атрофическом вагините, цервиците и др.).
По мнению экспертов ISSVD, микроскопия влажного препарата служит надежным инструментом диагностики БВ.
Культуральный посев считается золотым стандартом диагностики кандидоза. При этом посев следует проводить в хронических или рецидивирующих случаях ВВК, при неэффективности лечения, подозрении на присутствие видов C. non-albicans или наличии симптомов и отрицательном результате микроскопии. Тесты на чувствительность целесообразно проводить только при подозрении на резистентность грибов рода Candida21.
Одним из важных условий эффективности терапии ВВИ является приверженность пациенток лечению. По данным Всемирной организации здравоохранения, приверженность терапии в развитых странах составляет в среднем 50%. Плохая приверженность долгосрочной терапии существенно снижает эффективность лечения, что делает проблему критически важной для здоровья населения с позиций как качества жизни, так и экономики здравоохранения22.
В клинических рекомендациях Минздрава России (2022) сказано, что лечение БВ осуществляется препаратами группы нитроимидазола и клиндамицином с целью исчезновения или снижения количества ключевых клеток при микроскопическом исследовании во время контрольного обследования и достижения клинического выздоровления23. Назначают клиндамицин, крем 2%, 5,0 г интравагинально один раз в сутки (на ночь) в течение семи дней, или метронидазол, гель вагинальный, по 5,0 г интравагинально два раза в сутки в течение пяти дней, или клиндамицин, суппозитории вагинальные, 100 мг интравагинально один раз в сутки (на ночь) в течение трех дней.
Кроме того, взрослым с БВ рекомендовано назначать per os клиндамицин 300 мг два раза в сутки в течение семи дней, или тинидазол 2,0 г один раз в сутки в течение трех дней, или метронидазол 500 мг два раза в сутки в течение семи дней.
В отечественных и международных рекомендациях прослеживается тенденция к снижению длительности курса терапии БВ4.
Профессор С.О. Дубровина отметила, что БВ часто протекает на фоне ВВК, поэтому целесообразно применять комбинированные препараты с противомикробным, противогрибковым и противовоспалительным эффектами.
В рекомендациях по лечению ИППП, выпущенных Центром по контролю и профилактике заболеваний Департамента здравоохранения США (Centers for Disease Control and Prevention, CDC) в 2021 г., в разделе по ВВК отмечено, что краткосрочные препараты для местного применения (1–3 дня) эффективны при неосложненном ВВК. Лечение азолами приводит к облегчению симптомов и микробиологической эффективности у 80–90% пациенток, завершивших терапию24.
В отношении Candida non-albicans предусмотрен более длительный курс терапии (7–14 дней) с применением азоловых антимикотиков. Нистатин не рекомендован в качестве альтернативы у пациенток с ВВК24.
Результаты исследований подтверждают, что короткие курсы терапии ВВИ значительно повышают приверженность пациенток лечению. Доказано, что в отличие от долгосрочной антимикотической терапии (12–20 дней) назначение трехдневного курса тиоконазола в составе препарата Гайномакс Плюс приводит не только к достижению клинического выздоровления, но и к повышению приверженности пациенток с ВВК лечению6.
Опубликованы данные о связи между БВ и выраженной персистенцией хламидийной инфекции. Установлено, что БВ ассоциируется с большей устойчивостью хламидий. Эффективное лечение БВ и оптимизация вагинального микробиома способствуют элиминации хламидий. Нормализация микробиоты влагалища может стать новой стратегией предотвращения хламидийной инфекции25.
По словам эксперта, в рекомендациях CDC отмечается необходимость оптимизации лечения пациенток с БВ и трихомониазом из-за риска развития резистентности T. vaginalis к метронидазолу. Если после семидневного приема высоких доз метронидазола или тинидазола перорально наблюдается неэффективность лечения, возможен переход на другие схемы терапии:
- пероральный прием высоких доз тинидазола (2 г/сут) + тинидазол интравагинально 500 мг два раза в сутки в течение 14 дней;
- пероральный прием тинидазола (1 г три раза в сутки) + интравагинальный паромомицин в течение 14 дней24, 26.
Кроме того, наблюдается тенденция к увеличению резистентности Neisseria gonorrhoeae к азитромицину. В рекомендациях CDC сказано, что применение двойной терапии цефтриаксоном и азитромицином при гонококковой инфекции нецелесообразно. В США для лечения неосложненной гонореи рекомендуется только однократное внутримышечное введение цефтриаксона27.
Резюмируя сказанное, профессор С.О. Дубровина отметила, что положения международных клинических рекомендаций, результаты клинических исследований и клинический опыт свидетельствуют о высокой эффективности при лечении ВВИ коротких курсов комбинированных препаратов, в состав которых входят активные компоненты с доказанными антимикробным и противовоспалительным эффектами (Гайномакс, Гайномакс Плюс).
Реальная клиническая практика в лечении вульвовагинальных инфекций
Заведующая кафедрой акушерства и гинекологии № 1 Омского государственного медицинского университета, главный внештатный специалист по акушерству и гинекологии Минздрава Омской области, д.м.н. Ирина Вячеславовна САВЕЛЬЕВА рассказала о современных принципах лечения ВВИ в реальной клинической практике. В начале выступления она прокомментировала результаты отечественного клинического исследования по оценке возможности комбинированной терапии смешанного вагинита у женщин репродуктивного возраста.
Проведен ретроспективный анализ эффективности терапии смешанного вагинита у 158 пациенток в возрасте 18–45 лет, которым назначали препараты в форме суппозиториев Гайномакс (тиоконазол 100 мг, тинидазол 150 мг) и гайномакс Плюс (тиоконазол 200 мг, тинидазол 300 мг, лидокаин 100 мг) в течение трех дней28. Критериями эффективности лечения были исчезновение клинических симптомов заболевания и нормализация лабораторных показателей. Выбор препаратов Гайномакс и гайномакс Плюс был обусловлен доказанной эффективностью и безопасностью комбинации тиоконазола и тинидазола в лечении ВВИ. Показаниями к применению препаратов Гайномакс и гайномакс Плюс являются ВВК, трихомонадный вульвовагинит, неспецифический вагинит (аэробный вагинит), БВ и микст-инфекции. В многочисленных исследованиях показано выраженное противогрибковое и антибактериальное действие тиоконазола. В свою очередь тинидазол – высокоактивный противопротозойный препарат с противомикробным действием, не влияет на лактофлору даже в высоких дозах. Применение комбинации тиоконазола и тинидазола коротким курсом обеспечивает элиминацию полного спектра потенциальных возбудителей при ВВИ на фоне сохранения собственной микробиоты.
Согласно полученным результатам, симптомы заболевания полностью регрессировали у 95,6% пациенток. На 5–7-й день после окончания лечения зафиксировано лабораторное улучшение у всех пациенток, включенных в ретроспективный анализ: общая бактериальная масса снизилась до 107 ± 0,6, количество аэробных и анаэробных микроорганизмов – до 102 ± 1,0. Количество лактобактерий увеличилось в 1,7 раза, рН влагалищного содержимого снизился до 4,0 ± 0,4. Отношение количества лейкоцитов к количеству эпителиальных клеток достигло 1:1. Таким образом, на фоне лечения произошла эрадикация условно-патогенных бактерий и грибов рода Candida. Полное излечение достигнуто у 151 (95,6%) пациенток из 158. На дообследование в кожно-венерологический диспансер направлены 7 (4,4%) пациенток с подозрением на ИППП28.
Терапия комбинированными препаратами, содержащими тиоконазол и тинидазол (Гайномакс и гайномакс Плюс), в течение трехдневного курса показала высокую эффективность у пациенток со смешанным вагинитом.
Распространенность вагинитов смешанной этиологии обусловливает необходимость изучения новых подходов к лечению. Основной целью лечения должно быть воздействие на выявляемую флору путем местного применения комбинированных препаратов, в частности антибактериального препарата широкого спектра действия и антимикотика азолового ряда, обеспечивающих элиминацию возбудителей и предотвращение развития резистентности условно-патогенных бактерий. Применение данных препаратов соответствует требованиям международных и российских рекомендаций. Комбинированные препараты Гайномакс и Гайномакс Плюс характеризуются высоким клиническим эффектом при ВВИ, в том числе смешанных вагинитах, оказывают быстрое бактерицидное действие на возбудителей и не подавляют собственные лактобактерии. Использование комбинированных препаратов обеспечивает стабильность влагалищной экосистемы и профилактику возможных осложнений28.
Результаты метаанализа четырех клинических исследований использования препарата Гайномакс в терапии ВВК, БВ и трихомониаза показали, что применение препарата Гайномакс значительно повышает шансы клинического излечения: БВ – в 20 раз, микробиологического излечения БВ – в 16 раз, микробиологического излечения от ВВК – в 21 раз, трихомониаза – в 29 раз. Установлены ассоциации между приемом препарата и статистически значимым достоверным снижением в ходе лечения патологических вагинальных выделений в 25 раз, симптоматики воспаления – в 33 раза, покраснения вульвы – в 11 раз. Полученные данные подтверждают высокую эффективность и безопасность интравагинального применения комбинации тинидазола и тиоконазола при ВВК, БВ и трихомониазе29.
Интерес представляют данные многоцентрового открытого исследования эффективности короткого курса терапии ВВИ. В исследовании участвовали 69 небеременных репродуктивного возраста (18–50 лет) хотя бы с одним клиническим симптомом ВВИ и положительным результатом лабораторного исследования, подтверждающим наличие возбудителя. Пациентки, включенные в исследование, получали комбинированный препарат (300 мг тинидазола, 200 мг тиоконазола, 100 мг лидокаина) по одному вагинальному суппозиторию в сутки в течение трех дней. После завершения лечения за женщинами наблюдали еще в течение 27 дней. Анализ данных показал, что полного клинического выздоровления достигли на десятый день наблюдения 80,6% пациенток, на 30-й день – 86,6%. Выраженное улучшение отмечалось на десятый день наблюдения у 17,9%, на 30-й день – у 10,4% женщин. Отсутствие эффекта от терапии на десятый и 30-й день зафиксировано у минимального количества женщин – 1,5 и 3% соответственно. Эксперты пришли к выводу, что комбинированный препарат является высокоэффективным и безопасным в терапии ВВК и БВ30.
В завершение И.В. Савельева представила предварительные результаты отечественного многоцентрового проспективного наблюдательного исследования эффективности комбинированного препарата тиоконазола, тинидазола и лидокаина в форме вагинальных суппозиториев в терапии ВВИ в условиях реальной клинической практики (АНГАРА). Научный руководитель исследования – профессор И.А. Аполихина. В исследовании участвовали 13 центров России и 150 пациенток репродуктивного возраста.
В Омске было набрано 30 пациенток с симптомами ВВИ, две из которых были исключены на этапе набора по критериям исключения. В исследовании приняли участие 28 женщин. У большинства из них (93%) в качестве предварительного диагноза рассматривался острый вагинит. После выполнения лабораторных исследований у 25% пациенток выявлены смешанные инфекции (микст-инфекции). В ходе исследования 28 пациенток с ВВИ получали трехдневный курс терапии комбинированным препаратом (тиоконазол, тинидазол и лидокаин) в форме вагинальных суппозиториев. В результате лечения комбинированным препаратом (тиоконазол, тинидазол и лидокаин) в форме вагинальных суппозиториев у пациенток зафиксирована положительная динамика клинических симптомов ВВИ. По окончании лечения симптомы ВВИ купировались у всех участниц исследования. Уже ко второму визиту (10–14-й день) полностью исчезли жалобы на патологические выделения, вагинальное жжение, зуд, неприятный запах, диспареунию, боль при мочеиспускании. Нежелательные явления на фоне терапии не зарегистрированы. На данный момент рецидивы ВВИ в наблюдаемой группе пациенток отсутствуют, период наблюдения за пациентками составляет около четырех месяцев.
Таким образом, предварительные результаты исследования демонстрируют высокую клиническую и микробиологическую эффективность комбинированного препарата, в состав которого входят тиоконазол, тинидазол и лидокаин (Гайномакс Плюс). Оптимальные дозы активных компонентов препарата обеспечивают максимально широкий спектр действия и высокую эффективность при вагинитах любой этиологии, включая смешанные формы. Короткий курс терапии ВВИ, минимальный риск развития нежелательных явлений способствуют высокой приверженности пациенток лечению.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.