Акне и розацеа: индивидуализация терапии и разбор клинических случаев. Сателлитный симпозиум компании Galderma
- Аннотация
- Статья
- Ссылки
![Рис. 1. Дифференциальная диагностика розацеа и акне (по [1])](/upload/resize_cache/iblock/57e/cc80ge2r5vfb36nzegq5fmj0pw01voce/195_350_1/Galderma1.jpg)




Во вступительном докладе заведующий кафедрой дерматовенерологии с клиникой Первого Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова, профессор, д.м.н. Евгений Владиславович СОКОЛОВСКИЙ сделал акцент на миссии компании Galderma, которая с момента своего основания в 1981 г. работает в тесном партнерстве со специалистами здравоохранения и предлагает высококачественные, передовые решения в области дерматологии, разработанные на основе научных достижений. В настоящее время компания, работая в области терапевтической дерматологии, придерживается философии SKIN (СКИН – программа образовательных проектов в дерматологии), которая предлагает инновационные решения для индивидуальных потребностей пациентов с различными дерматозами.
Акне и розацеа в современных реалиях: ключевые моменты
По словам профессора кафедры дерматовенерологии с клиникой Первого Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова, члена Международного экспертного комитета по лечению акне, д.м.н. Елены Александровны АРАВИЙСКОЙ, акне и розацеа – входят в число наиболее часто встречающихся в рутинной дерматологической практике заболеваний кожи. К общим признакам акне и розацеа можно отнести локализацию на лице, высыпания в виде папул и пустул, а также то, что акне и розацеа являются хроническими воспалительными дерматозами, относятся к болезням врожденного иммунитета, существенно влияют на качество жизни1.
В то же время они имеют ряд существенных различий, начиная с возраста начала заболевания, который при акне приходится на пубертат, а при розацеа – на 40+ лет.
Диагностическими критериями при акне служат комедоны (открытые и закрытые), при розацеа – центрофациальная эритема и фимы. Акне характеризуется повышенной секрецией кожного сала, а розацеа – нормальной секрецией. Симптомокомплекс чувствительной кожи характерен для розацеа, а образование рубцов – для акне (рис. 1).
Акне – это хронический воспалительный дерматоз, который проявляется открытыми и закрытыми комедонами и воспалительными поражениями кожи в виде папул, пустул, узлов2. На сегодняшний день акне входит в топ-10 самых частых болезней человечества. По данным исследований, акне встречается более чем у 20% взрослого населения земного шара и более чем у 85% подростков, стойкие косметические дефекты (постакне) с развитием рубцов наблюдаются у 40% пациентов3.
Понимание патогенеза акне значительно расширилось с обнаружением микрокомедонов в области устья сального волосяного аппарата. Избыточная кератинизация в фолликуле, дефицит линолевой кислоты, экспрессия филаггрина, продукция интерлейкина 1α (ИЛ-1α), формирование биопленки Cutibacterium acnes, экспрессия кератина, избыток андрогенов играют роль в патофизиологии акне. Именно микрокомедоны являются предшественниками появления воспалительных элементов (ВЭ)4.
Следовательно, точкой приложения терапевтического воздействия становятся микрокомедоны. Установлено, что из микрокомедонов образуется до 52% папул. Препаратами патогенетического действия на микрокомедоны в первую очередь являются топические ретиноиды. Согласно проведенным исследованиям, сразу после отмены терапии топическими ретиноидами начинается формирование микрокомедонов5.
Современное представление о патогенезе акне предусматривает развитие воспаления4. Провоспалительные молекулы первично вовлечены в патогенез акне, их регуляция начинается на ранних стадиях развития акне – еще до фолликулярного гиперкератоза6, 7. При воспалении также требуется терапевтическое воздействие ретиноидами.
Принципы ведения пациентов с акне регламентированы российскими и международными клиническими рекомендациями. Основные алгоритмы ведения пациентов с акне в нашей стране отражены в клинических рекомендациях Российского общества дерматовенерологов и косметологов (РОДВК) 2020 г. Среди авторитетных международных документов следует отметить Европейское руководство по терапии акне 2016 г., Практическое руководство по ведению пациентов с акне для клиницистов Глобального альянса 2018 г. и руководство Американской академии дерматологии (American Academy of Dermatology, AAD) по ведению пациентов с вульгарными акне 2024 г. Все эти документы содержат важный постулат о том, что ретиноиды являются основой наружной терапии акне легкой и среднетяжелой степеней, поскольку они обладают комедолитическим действием, уменьшают количество микрокомедонов и оказывают противовоспалительный эффект8.
Безусловно, при долгосрочном ведении пациентов с акне требуется персонализированный подход. Неслучайно неудовлетворенные медицинские потребности при акне прежде всего обусловлены долгосрочным течением заболевания и лечением.
Профессор Е.А. Аравийская акцентировала внимание коллег на ряде аспектов, связанных с лечением акне, локализующихся на коже туловища. Такое расположение высыпаний обусловливает особенности лечения: их труднее лечить, чем акне на коже лица, поскольку они локализуются на больших участках поверхности туловища. Некоторые дерматологи предполагают, что для терапии акне на коже туловища необходимо применять только системные препараты8–10.
По оценкам специалистов, у 50% пациентов с элементами акне на лице высыпания присутствуют и на коже туловища. Акне с локализацией только на туловище – довольно редкое явление, они встречаются лишь у 3% пациентов. Неудовлетворенные медицинские потребности также связаны с необходимостью коррекции симптомокомплекса постакне, в первую очередь атрофических рубцов11, 12. К тому же недостаточно данных об эффективности лечения акне на коже туловища, поскольку результаты почти всех международных клинических исследований и публикаций ограничиваются данными о лечении акне с локализацией на коже лица. Поэтому и рекомендации по лечению акне с локализацией на коже туловища довольно ограниченны по сравнению с таковыми при локализации акне на коже лица. Между тем около 75% пациентов с акне на коже лица охотно откликаются на предложение врача о лечении акне, локализованных на коже туловища10–14.
Эксперт подчеркнула, что в обновленные рекомендации AAD (2024 г.) включен топический ретиноид трифаротен (Аклиф) для лечения акне от средней до тяжелой степени с локализацией на коже лица и на коже туловища15. Трифаротен, зарегистрированный под торговым названием Аклиф (производитель и держатель регистрационного удостоверения – компания Galderma), представлен и на российском фармацевтическом рынке. Согласно Резолюции Совета экспертов под эгидой РОДВК (27.04.2024 г. и 10.10.2025 г.), трифаротен рекомендован к внесению в клинические рекомендации РОДВК в рамках актуализации раздела «Акне вульгарные».
Ретиноиды применяются в медицине более 100 лет. До недавнего времени различали три поколения ретиноидов, к которым относятся следующие препараты: третиноин, изотретиноин, тазаротен, адапален и др. Трифаротен представляет собой новый ретиноид четвертого поколения, который разрабатывается с 2010 г. Каждое поколение ретиноидов модифицировали для повышения их стабильности и специфичности воздействия, а также минимизации побочных эффектов16, 17.
Топический ретиноид после нанесения на кожу действует непосредственно в сально-волосяном фолликуле через связывание с RAR-рецепторами (Retinoic Acid Receptor – ядерный рецептор ретиноевой кислоты). Последнее ведет к активации генов, регулирующих процессы кератинизации, пролиферации и воспаления18, 19.
Молекула третиноина связывается с RAR-альфа-, бета- и гамма-рецепторами, молекулы адапалена и тазаротена – с RAR-бета- и гамма-рецепторами, молекула трифаротена – с RAR-гамма-рецепторами, которые являются преобладающим типом в ядрах кератиноцитов (90%)17, 20. Трифаротен обладает 20-кратной селективностью в отношении RAR-гамма- по сравнению с RAR-альфа- и RAR-бета-рецепторами, тогда как третиноин, тазаротен и адапален менее специфичны18.
Таким образом, трифаротен, действуя целенаправленно в ядрах кератиноцитов, нарушает ключевые патофизиологические механизмы развития акне18.
Резюмируя вышесказанное, профессор Е.А. Аравийская констатировала:
- трифаротен – первый ретиноид четвертого поколения с выраженной селективной активностью по отношению к RAR-гамма-рецепторам;
- трифаротен воздействует на комедоны, значительно уменьшая их количество;
- трифаротен обладает выраженным противовоспалительным действием;
- трифаротен активирует экспрессию генов с помощью модулируемых ретиноидами путей, таких как дифференцировка и пролиферация клеток эпидермиса.
Высокая активность и стабильность трифаротена в кератиноцитах (более 24 часов) сочетается с быстрым метаболизмом в микросомах печени человека (t1/2 трифаротена = 5 минут) и выведением из организма. Как следствие – благоприятный профиль безопасности и отсутствие накопления препарата с течением времени18, 21. Быстрая деградация в гепатоцитах при нанесении даже в максимально возможной дозе позволяет использовать препарат для нанесения на большие участки поверхности туловища.
Эксперт также отметила, что компанией Galderma была предложена глобальная концепция ONE ACNE для оптимизации и индивидуализации наружной терапии акне в помощь практикующим врачам. В нее вошли безрецептурные лекарственные средства (Базирон® АС, Дифферин®) и рецептурные препараты (Эффезел®, Аклиф)22–26.
Гель для наружного применения Базирон® АС, содержащий бензоила пероксид (БПО) в двух дозировках, 2,5 и 5%, и Дифферин®, содержащий адапален 0,1% и выпускаемый в форме геля и крема, показаны в качестве наружной терапии акне легкой степени тяжести. Эти препараты назначают пациентам старше 12 лет: Базирон® АС – пациентам с единичными ВЭ (папулы, пустулы) на лице, Дифферин® – пациентам с единичным или умеренным числом невоспалительных элементов (НВЭ) (комедоны) акне на лице в течение трех месяцев. Дифферин® также может применяться в качестве поддерживающей терапии.
Гель для наружного применения Эффезел®, содержащий фиксированную комбинацию БПО 2,5% + адапален 0,1%, и крем Аклиф (трифаротен 50 мкг/г или 0,005%) применяют в качестве наружной терапии акне средней степени тяжести: Эффезел® назначают пациентам старше 9 лет с умеренным числом ВЭ (< 20) и НВЭ (< 20) для лечения акне в течение 12 недель и в качестве поддерживающей терапии; Аклиф – пациентам старше 12 лет с многочисленными ВЭ (> 20) и НВЭ (> 20) акне на лице и туловище в течение трех месяцев. Крем Аклиф может применяться длительно – до 52 недель.
Эксперт привела два клинических примера эффективного применения крема Аклиф (трифаротен 50 мкг/г) при акне средней тяжести с локализацией на коже лица и на коже туловища.
В первом случае пациентка обратилась с обострением папуло-пустулезных акне на коже лица средней степени тяжести – 3 балла по шкале Investigator’s Global Assessment (IGA), 45 ВЭ и 75 НВЭ. Ей была назначена наружная терапия кремом Аклиф (трифаротен 50 мкг/г) один раз в сутки вечером в течение трех месяцев в сочетании с дерматокосметикой (для очищения и увлажнения кожи). Через три месяца применения крема Аклиф и средств дерматокосметики у пациентки улучшилось состояние кожи до показателя IGA = 1–0, число ВЭ – 2, число НВЭ – 28.
Во втором случае у пациента было обострение папуло-пустулезных акне с локализацией на коже туловища средней степени тяжести с многочисленными элементами – 3 балла по шкале PGA (Physician’s Global Assessment). Пациенту была назначена терапия кремом Аклиф один раз в сутки вечером в течение трех месяцев в сочетании с доксициклином 100 мг в течение месяца. После курса терапии у пациента улучшилось состояние кожи до показателя PGA = 0.
Далее профессор Е.А. Аравийская остановилась на научных тенденциях и достижениях в изучении розацеа на современном этапе.
Розацеа – хронический воспалительный дерматоз, характеризующийся поражением кожи лица в виде эритемы, папуло-пустулезных элементов, фим и поражением глаз. Розацеа наблюдается у лиц обоих полов в возрасте 30–50 лет, но чаще этому заболеванию подвержены женщины с определенным фототипом (1 и 2). В России, по данным исследования RISE (2015 г.), заболеваемость составляет около 5%27, 28.
Патогенез розацеа развивается на основе нейрососудистой дисрегуляции, а также нарушений адаптивного иммунного ответа и врожденного иммунитета29. В дисрегуляции врожденного иммунитета главенствующая роль принадлежит клещам рода Demodex, что обусловливает применение наружной терапии топическим ивермектином30.
Факторы активации клещей Demodex включают низкую увлажненность кожи, повышенную васкуляризацию и воспаление31. К средствам патогенетического воздействия на факторы активации клеща относятся топический ивермектин, дерматокосметика, лазеры, комбинация ивермектина и бримонидина тартрата, комбинация ивермектина и системных антибиотиков.
Результаты одноцентрового пилотного исследования подтвердили наличие у топического ивермектина противопаразитарного и противовоспалительного эффектов32. Было показано, что 12-недельная терапия ивермектином способствовала снижению популяции клещей рода Demodex и уровня провоспалительных цитокинов ИЛ-8, ИЛ-37, а также экспрессии toll-подобных рецепторов (TLR) и фактора некроза опухоли альфа (TNF-α).
Установлено, что воспаление присутствует уже на этапе эритемато-телеангиэктатической розацеа. Довольно быстро развивается дисрегуляция адаптивного иммунитета33. Активация врожденного иммунитета, эпидермальная гиперплазия, воспаление лежат в основе развития симптомокомплекса чувствительной кожи, классической моделью которого является розацеа34, 35.
Выбор терапевтического подхода к лечению пациентов с розацеа зависит от клинической картины и подтипа заболевания. Согласно международным и клиническим рекомендациям РОДВК 2020 г., пациенту с подтипом I и нестойкой эритемой назначается терапия бримонидином, при стойкой эритеме показано лечение бримонидином и использование лазерных технологий. У пациентов с папуло-пустулезным подтипом розацеа легкого, среднего и тяжелого течения к препаратам первой линии относится ивермектин, при тяжелом течении ивермектин возможно сочетать с системной терапией антибиотиком.
Профессор Е.А. Аравийская продемонстрировала оптимальные терапевтические подходы с использованием крема ивермектин 1% (Солантра®) на двух примерах.
В первом примере пациентке с розацеа была назначена наружная терапия препаратом Солантра® (ивермектин) один раз в сутки вечером в течение четырех месяцев в комбинации с импульсным лазером на красителе V-beam № 3. Подобный подход позволил добиться улучшения состояния кожи до показателя IGA = 0.
Во втором примере пациентке с папуло-пустулезным подтипом розацеа и осложнением в виде периорального/стероидного дерматита была назначена комбинированная терапия топическим ивермектином (Солантра®) один раз в сутки вечером в сочетании с топическим пимекролимусом и импульсным лазером на красителе V-beam. Лечение в течение пяти месяцев было эффективным – у пациентки отмечено выраженное улучшение состояния кожи лица.
В заключение эксперт отметила, что появляются все новые данные о патогенезе таких распространенных хронических воспалительных дерматозов, как акне и розацеа. Сегодня для их успешного лечения важна комплексная патогенетическая и базисная терапия.
Трифаротен: опыт первого года применения у пациентов с акне и новые возможности
Совместное выступление заведующей кафедрой кожных и венерических болезней им. В.А. Рахманова Сеченовского университета д.м.н. Ольги Юрьевны ОЛИСОВОЙ и профессора кафедры кожных и венерических болезней им. В.А. Рахманова Сеченовского университета, д.м.н. Елены Сергеевны СНАРСКОЙ было посвящено обзору международных данных по применению препарата Аклиф (трифаротен) при акне, подтвержденных результатами нескольких международных исследований и собственным клиническим опытом.
Первый в своем роде ретиноид четвертого поколения трифаротен впервые в мире был зарегистрирован 30 октября 2019 г. Управлением по контролю качества пищевых продуктов и лекарственных средств США (Food and Drug Administration, FDA). Далее препарат получил регистрацию в Европейском союзе, Великобритании, ОАЭ, Австралии, Латинской Америке, ЮАР, Индии и других странах.
В сентябре 2022 г. препарат Аклиф (трифаротен 50 мкг/г или 0,005%) был зарегистрирован в России. Крем Аклиф показан к применению пациентам в возрасте 12 лет и старше для наружной терапии акне средней и тяжелой степеней при наличии многочисленных комедонов, папул и пустул на лице и/или туловище25. Препарат производится на заводе Galderma во Франции и выпускается во флаконах с дозирующим устройством объемом 30 и 75 г.
Первое представление препарата Аклиф российским дерматологам и косметологам состоялось 17 мая 2024 г. на сателлитном симпозиуме «Новые возможности наружной терапии: ретиноид четвертого поколения трифаротен», организованном в рамках научно-практической конференции «Рахмановские чтения». Представление нового ретиноида 4-го поколения, которого ждали более 20 лет, вызвало большой интерес со стороны отечественных специалистов.
Сотрудники кафедры и клиники кожных и венерических болезней им. В.А. Рахманова одними из первых в нашей стране получили клинический опыт применения крема Аклиф в рутинной практике, по результатам которого была опубликована статья36. Ольга Юрьевна и Елена Сергеевна поделились с участниками симпозиума собственным клиническим опытом применения крема Аклиф в лечении пациентов с вульгарными акне.
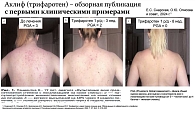
Так, в статье был представлен клинический случай пациентки К., 19 лет, с диагнозом вульгарные акне среднетяжелой степени с локализацией на коже спины, 3 балла по шкале PGA. На коже спины имелись множественные папуло-пустулезные высыпания, при этом лицо было свободно от высыпаний. Пациентке был назначен крем Аклиф (трифаротен 50 мкг/г) наружно ежедневно один раз в сутки в вечернее время. Уже через три недели применения отмечен выраженный (на 60%) регресс ВЭ до 2 баллов по шкале PGA. Через восемь недель наружной терапии кремом Аклиф у пациентки кожа стала свободна от высыпаний, PGA = 0 (чистая кожа) (рис. 2).
Глобальное изучение возможностей трифаротена началось в 2010 г., а пик публикаций пришелся на период с 2018 по 2025 г. В настоящее время препарату посвящено более 70 статей в PubMed.
Трифаротен имеет обширную доказательную базу, включающую пять крупных международных исследований III–IV фазы с участием около 3300 пациентов (PERFECT 1 и 2, SATISFY, DUAL, STARТ, LEAP).
В двух международных многоцентровых рандомизированных 12-недельных исследованиях III фазы PERFECT 1 и 2 по оценке применения крема трифаротен 50 мкг/г для лечения акне средней степени тяжести с локализацией высыпаний на коже лица и туловища приняли участие 2400 пациентов в 10 странах37. В многоцентровом исследовании III фазы SATISFY с участием 453 пациентов из Европы и США оценивали долгосрочную (в течение 52 недель) безопасность и эффективность крема трифаротен 50 мкг/г при лечении акне средней степени тяжести с локализацией высыпаний на коже лица и туловища38.
В международных исследованиях PERFECT 1 и 2 эффективность лечения трифаротеном оценивали по пятибалльным шкалам IGA (для процесса на коже лица) и PGA (для процесса на коже туловища), где 4 балла – тяжелое течение, 0 – чистая кожа. На 12-й неделе показатели эффективности при применении на коже лица (IGA) и туловища (PGA), а также изменение количества ВЭ и НВЭ (как абсолютное, так и в процентах) были статистически значимо (р < 0,001) в пользу у трифаротена по сравнению с кремом-основой (плацебо)37.
Значимые положительные изменения в виде уменьшения числа ВЭ и НВЭ начали отмечаться на коже лица уже через одну неделю терапии трифаротеном и через две недели – на коже туловища. Исследования продемонстрировали доказанную эффективность и хороший профиль безопасности трифаротена с приемлемой местной переносимостью у пациентов с акне как на коже лица, так и на коже туловища37.
Результаты долгосрочного исследования SATISFY продемонстрировали приемлемый и контролируемый профиль безопасности и хорошую переносимость трифаротена и постоянное улучшение в течение 52-недельного периода наблюдения у пациентов с акне средней степени тяжести с локализацией высыпаний на коже лица и туловища. Общий успех терапии (улучшение по шкалам IGA и PGA) постоянно увеличивался со значительным терапевтическим преимуществом в конце исследования38.
На основании результатов данных исследований были сформулированы следующие выводы37, 36:
- разработка селективного ретиноида нового поколения трифаротена для топического применения расширяет возможности наружной терапии акне с локализацией на коже лица и туловища;
- по сравнению с ретиноидами предыдущих поколений трифаротен проявляет свою эффективность в более короткие сроки, что повышает приверженность пациентов к лечению;
- согласно данным масштабных международных исследований, заметное снижение количества ВЭ и НВЭ на фоне терапии трифаротеном наблюдается уже через одну неделю на коже лица и через две недели – на коже туловища;
- трифаротен продемонстрировал приемлемый и контролируемый профиль безопасности и местной переносимости при нанесении на кожу лица и туловища.
При назначении терапии ретиноидами следует учитывать возможность ретинизации – периода адаптации кожи к ретиноидам. На этом этапе у пациентов могут возникнуть временные побочные эффекты в виде покраснения, сухости, шелушения и раздражения кожи (ретиноидный дерматит), поскольку кожа вырабатывает толерантность к активному ингредиенту лекарственного препарата. Ретинизация, как правило, начинается через несколько дней после применения препарата и может длиться около месяца (в среднем две – шесть недель)39, 40.
Для того чтобы снизить риск таких реакций, рекомендуется с самого начала лечения наружными ретиноидами, в том числе кремом Аклиф, применять увлажняющие средства, а при необходимости – уменьшить частоту их использования или временно приостановить применение25.
Схема применения крема Аклиф для достижения оптимальных результатов предусматривает: бережное очищение кожи лица и/или туловища с помощью деликатно очищающего средства; нанесение крема Аклиф тонким слоем на кожу лица и/или туловища один раз в сутки вечером; увлажнение кожи лица и/или туловища по мере необходимости для минимизации сухости и раздражения кожи; ежедневное использование солнцезащитных средств с SPF 30 или выше (рис. 3); ношение головных уборов и одежды, закрывающих открытые участки лица и туловища25.
Врачам рекомендуется информировать пациентов о том, что проявления ретиноидного дерматита свойственны всем препаратам, содержащим ретиноиды, и свидетельствуют о действии препарата. К тому же данные проявления – временные, они будут сокращаться по мере адаптации кожи к ретиноиду и на фоне применения дерматокосметических средств1, 14, 23–25.
Далее экспертами были представлены клинические случаи применения крема Аклиф (трифаротен 50 мкг/г) у пациентов со средней степенью тяжести акне с многочисленными элементами на коже лица и туловища.
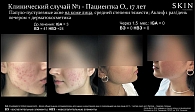
Клинический случай 1. Пациентка О., 17 лет, студентка. Фототип кожи по Фитцпатрику – III. Анамнез: больна в течение пяти лет с обострениями два-три раза в год, заболевание началось с поражения кожи лица. Семейный анамнез: вульгарные акне у матери. Предыдущее лечение: применяла наружно азелаиновую кислоту, салициловый спирт, системную терапию доксициклином 100 мг в сутки с краткосрочным эффектом. Наличие сопутствующих заболеваний отрицает. Последнее обострение – в течение двух недель. Диагноз: «папуло-пустулезные акне с локализацией на коже лица средней степени тяжести, IGA = 3, ВЭ – 41, НВЭ – 24». Назначено лечение: крем Аклиф (трифаротен) наружно ежедневно один раз в день в вечернее время с дерматокосметикой (использование увлажняющего крема, деликатного очищающего средства и фотозащиты). Результат лечения: через полтора месяца от начала терапии кожа стала свободной от высыпаний: IGA = 0, ВЭ – 0, НВЭ – 0. Пациентке рекомендованы длительная терапия трифаротеном в интермиттирующем режиме для поддержания клинической ремиссии и дерматологический уход за кожей лица (рис. 4).
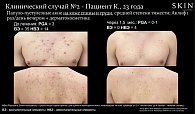
Клинический случай 2. Пациент К., 23 года, IT-специалист. Фототип кожи по Фитцпатрику – II. Анамнез: болен в течение девяти лет с обострениями два-три раза в год. Заболевание началось с поражения кожи груди, а затем спины. Семейный анамнез: вульгарные акне у отца на коже лица. Предыдущее лечение: ранее нерегулярно применял наружные средства с содержанием бензоила пероксида и клиндамицина с временным эффектом. Наличие сопутствующих заболеваний отрицает. Последнее обострение – в течение одной недели. Диагноз: «папуло-пустулезные акне с локализацией на коже груди и спины средней степени тяжести, PGA = 3, ВЭ – 35, НВЭ – 14». Назначено лечение: крем Аклиф один раз в день в вечернее время в сочетании с дерматокосметикой. Результат лечения: через полтора месяца от начала терапии отмечен значимый регресс ВЭ на груди и спине: PGA = 0–1, ВЭ – 0, НВЭ – 4. Пациенту рекомендована длительная терапия трифаротеном в интермиттирующем режиме (рис. 5).
Трифаротен изучали в комбинированной терапии для лечения тяжелых папуло-пустулезных акне, а также в качестве препарата воздействия на развитие рубцов постакне и на акне-индуцированную поствоспалительную гиперпигментацию в международных исследованиях IV фазы (DUAL, START, LEAP)41–43.
Так, в многоцентровом рандомизированном исследовании DUAL изучали эффективность и безопасность применения крема трифаротен (один раз в сутки вечером) совместно с доксициклином (одна таблетка в сутки вечером) в течение 12 недель для терапии пациентов 12 лет и старше с папуло-пустулезными акне тяжелого течения на коже лица41. Тяжелую степень папуло-пустулезных акне определяли по следующим критериям: IGA = 4, ВЭ – 20 и более, НВЭ – 30–120, не более четырех узлов. Дополнительно пациентам было рекомендовано ежедневно использовать средства по уходу за кожей.
Согласно полученным данным, комбинированная терапия кремом трифаротен в сочетании с доксициклином для приема внутрь при тяжелых папуло-пустулезных акне с единичными узлами продемонстрировала значительное снижение числа ВЭ и НВЭ, а также успешное завершение терапии к 12-й неделе у 78% пациентов на фоне хорошей переносимости. Результатами комбинированной терапии топического трифаротена и доксициклина были удовлетворены 86% пациентов41.
Профессор Е.С. Снарская и член-корр. РАН, профессор О.Ю. Олисова привели в пример клинические случаи успешного применения комбинации «крем Аклиф + доксициклин».
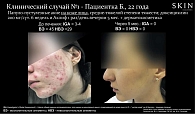
Клинический случай 1. Пациентка Б., 22 года, студентка. Фототип кожи по Фитцпатрику – III. Анамнез: больна с 16 лет, заболевание началось с поражения кожи лица. Семейный анамнез: акне на коже лица у матери в юности. Предыдущее лечение: при обострениях применяла наружно азелаиновую кислоту, ретиноиды, системную терапию антибиотиками. Наличие сопутствующих заболеваний отрицает. Последнее обострение – в течение трех недель. Диагноз: «папуло-пустулезные акне с локализацией на коже лица среднетяжелой степени, IGA = 3–4, ВЭ – 45, НВЭ – 29». Назначено лечение: крем Аклиф (трифаротен) наружно ежедневно один раз в день в вечернее время в течение пяти месяцев в сочетании с доксициклином 200 мг/сут в течение шести недель, а также использование увлажняющего крема, деликатного очищающего средства и фотозащиты. Результат лечения: через пять месяцев от начала терапии кожа стала свободной от высыпаний: IGA = 0, ВЭ – 0, НВЭ – 0. Пациентке рекомендованы длительная терапия трифаротеном в интермиттирующем режиме для поддержания клинической ремиссии и дерматологический уход за кожей лица (рис. 6).
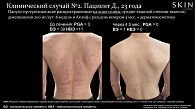
Клинический случай 2. Пациент Д., 23 года, служащий. Фототип кожи по Фитцпатрику – III. Анамнез: болен с 16 лет, заболевание началось с поражения кожи лица (комедоны и сальность), затем – кожи спины. Семейный анамнез не отягощен. Предыдущее лечение: при обострениях применял наружно азелаиновую кислоту, салициловый спирт, процедуры экстракции с умеренным краткосрочным эффектом. Наличие сопутствующих заболеваний отрицает. Последние шесть месяцев отмечает ухудшение состояния. Диагноз: «папуло-пустулезные акне, распространенные, с локализацией на коже спины средней-тяжелой степени (множественные элементы), экскориации, PGA = 3 балла, ВЭ – 39, НВЭ – 11». Назначено лечение: крем Аклиф (трифаротен) наружно один раз в день в вечернее время в течение пяти месяцев в сочетании с доксициклином 200 мг/сут в течение шести недель, а также использование увлажняющего крема, деликатного очищающего средства и фотозащиты. Результат лечения: через 4,5 месяца от начала терапии удалось добиться улучшения состояния кожи до показателя IGA = 0, остались экскориации, ВЭ – 1, НВЭ – 0. Пациенту рекомендованы длительная терапия трифаротеном в интермиттирующем режиме для поддержания клинической ремиссии и дерматокосметический уход за кожей спины (рис. 7).
В заключение эксперты высказали единодушное мнение о том, что акне является хроническим воспалительным заболеванием, требующим от врача индивидуального подхода к каждому пациенту, назначения оптимально подобранной терапии и постоянного наблюдения за динамикой. Всем пациентам для поддержания клинической ремиссии и снижения риска развития рецидивов необходима поддерживающая терапия, особенно пациентам со среднетяжелыми и тяжелыми формами акне.
Розацеа: дифференциальный подход и разбор клинических случаев
Заведующий кафедрой кожных и венерических болезней Военно-медицинской академии им. С.М. Кирова, заслуженный деятель науки РФ, профессор, д.м.н. Алексей Викторович САМЦОВ в своем выступлении поделился современными представлениями о патофизиологии розацеа, принципами дифференциальной диагностики и своим опытом ведения пациентов с розацеа. Эксперт отметил, что розацеа как отдельное заболевание было впервые описано известным английским дерматологом Робертом Уилланом (Robert Willan) в 1813 г. Термин «розацеа» он предложил, чтобы показать отличие этого дерматоза от вульгарных акне (acne vulgaris), поскольку многие авторы тех лет идентифицировали оба состояния и связывали их с повышенной продукцией кожного сала.
На сегодняшний день патофизиология розацеа детально изучена. Согласно современным представлениям, важную роль играют генетическая предрасположенность, а также триггеры, под действием которых развивается нейроваскулярная дисрегуляция и нарушение регуляции врожденной иммунной системы29. Под влиянием экзогенных и эндогенных факторов нарушается регуляция врожденного и адаптивного иммунного ответов, в результате возникают выраженное воспаление, вазодилатация и нейрогенная дисрегуляция, клинически проявляющиеся папулами, пустулами, телеангиэктазиями, эритемой44.
Таким образом, розацеа – хроническое воспалительное заболевание, которое включает в себя сосудистые дисфункции, активацию кателицидинов и инфламмасом. Эти провоспалительные пути объясняют патогенез розацеа, однако он, вероятно, неодинаков у разных пациентов. Особенности генетики и факторов окружающей среды могут изменить патогенез розацеа, что объясняет различия в клинической картине и тяжести заболевания29.
Для дифференциальной диагностики важным является тот факт, что розацеа локализуется почти исключительно на коже лица. Это обусловлено особенностями строения сосудистой сети кожи лица, представленной крупными короткими сосудами, которые изгибаются под прямым углом в глубокую сеть45. Кроме того, экспрессия кателицидина LL-37 связана с активацией витамина D в кератиноцитах ультрафиолетовыми лучами, что в определенной степени объясняет локализацию розацеа на коже лица46.
Существенные изменения в классификации розацеа произошли в 2002 г., когда было опубликовано руководство международной группы экспертов по критериям диагностики заболевания. В руководстве выделены четыре основных подтипа розацеа (эритемато-телеангиэктатический, папуло-пустулезный, фиматозный, глазной) и один вариант гранулематозной розацеа47. Авторы исследования отметили, что такие редкие формы, как болезнь Морбигана, розацеа конглобата, розацеа fulminans, грам-негативная и стероидная розацеа, не относятся к розацеа.
В 2016 г. экспертным комитетом Национального общества по розацеа США были выделены два диагностических фенотипа: стойкая эритема лица и фимы. Было указано, что диагноз устанавливается при наличии одного диагностического или двух больших фенотипов (папулы, пустулы, преходящая эритема, телеангиэктазии, поражения глаз). По словам эксперта, основным диагностическим критерием следует считать наличие стойкой эритемы центральной части лица. Согласно клиническим рекомендациям РОДВК (2020 г.), для диагностики розацеа не требуются дополнительные лабораторные методы исследования, также не применяются инструментальные диагностические исследования. При офтальморозацеа показана консультация врача-офтальмолога. Также рекомендуется консультация врача-гастроэнтеролога, поскольку у пациентов нередко имеются заболевания желудочно-кишечного тракта27.
Эритемато-телеангиэктатический подтип розацеа (ЭТПР) характеризуется наличием стойкой эритемы, локализующейся преимущественно на лбу, щеках, боковых поверхностях носа, подбородке при отсутствии поражения периоральной области. На фоне эритемы у больных появляются телеангиэктазии.
Папуло-пустулезный подтип розацеа (ПППР) характеризуется следующей клинической картиной. Папуло-пустулезные высыпания часто имеют ярко-красную окраску. По месту распространения эритемы возможно формирование отека. В анамнезе приливы выражены меньше, чем при эритемато-телеангиэктатическом субтипе.
Фиматозный подтип розацеа встречается довольно редко в клинической практике. Он характеризуется значительным утолщением ткани и неравномерной бугристостью кожи. Возникновение таких изменений на коже носа называют ринофимой, на коже лба – метафимой, на коже подбородка – гнатофимой, на коже ушных раковин – отофимой.
Глазной подтип, или офтальморозацеа, клинически преимущественно представлен сочетанием блефарита и конъюнктивита. Нередко наблюдаются конъюнктивальные телеангиэктазии.
Гранулематозный вариант розацеа чаще всего локализуется на щеках и периорифициальной области. Этот вариант заболевания характеризуется плотными желтыми или коричнево-красноватыми папулами, которые желтят при диаскопии. Для постановки окончательного диагноза рекомендуется провести гистологическое исследование.
Профессор А.В. Самцов подчеркнул, что при проведении дифференциальной диагностики розацеа с акне в первую очередь следует обращать внимание на характерное для розацеа наличие стойкой эритемы центральной части лица. При акне первоначальными высыпаниями являются папулы и пустулы, окруженные венчиком гиперемии, которые могут возникать на лице, плечах, верхней и нижней части спины и груди1.
Эксперт представил клинические примеры дифференциальной диагностики розацеа с псориазом лица, себорейным дерматитом, микозом лица, пиодермией лица, дискоидной красной волчанкой (ДКВ), розацеаподобным дерматитом, периоральным дерматитом.
Лечение розацеа предусматривает комплексный подход с учетом вероятных причин обострения (триггеров), особенностей течения, симптоматики заболевания и психосоциального статуса больного. Согласно клиническим руководствам, среди современных средств наружной терапии к препаратам первой линии относятся ивермектин и бримонидин.
В основе лечебных мероприятий при розацеа лежит обеспечение адекватного ежедневного ухода за чувствительной кожей, который должен включать бережное очищение, увлажнение и фотозащиту48, 49. Несмотря на то что существуют терапевтические методы лечения атопического дерматита, акне и розацеа, практическим рекомендациям по комплексному уходу за кожей, который является неотъемлемой частью лечения этих хронических дерматозов, уделяется недостаточно внимания49.
Дерматологам при ведении пациентов с розацеа необходимо руководствоваться клиническими рекомендациями РОДВК (2020 г.). Алгоритмы ведения пациентов с розацеа также отражены в рекомендациях, разработанных Глобальным консенсусом по диагностике и лечению розацеа (Global ROSacea COnsensus, ROSCO) в 2016 г. и обновленных в 2019 г.49.
Согласно клиническим рекомендациям РОДВК (2020 г.), наружное лечение является предпочтительным для всех типов розацеа, за исключением гипертрофического, при котором наиболее эффективными оказываются хирургическое лечение и системные ретиноиды. К препаратам первой линии для наружной терапии розацеа относится крем ивермектин 1% (Солантра®), который наносят ежедневно на кожу лица один раз в сутки на ночь на протяжении всего курса лечения длительностью до четырех месяцев. Результаты применения ивермектина один раз в сутки в масштабном международном исследовании ATTRACT в течение 52 недель показали существенное увеличение безрецидивного периода у пациентов с умеренным и тяжелым течением папуло-пустулезной розацеа27.
Ивермектин, являющийся активным веществом препарата Солантра®, относится к группе авермектина, который оказывает противовоспалительное действие благодаря подавлению выработки ряда воспалительных цитокинов. Ивермектин также вызывает гибель клещей рода Demodex, продукты жизнедеятельности которых вызывают воспаление в коже50.
В рекомендациях ROSCO (2019 г.) предложена новая цель терапии розацеа – достижение состояния «чистая кожа». Это позволяет добиться высокой удовлетворенности пациентов от проводимого лечения, длительного безрецидивного периода и максимального снижения влияния розацеа на качество жизни пациента. Ивермектин показан при всех степенях тяжести папуло-пустулезного подтипа розацеа: легкой, средней и тяжелой (рис. 8).
При персистирующей эритеме рекомендуется применять бримонидина тартрат (Мирвазо® Дерм)51, аппаратные методики IPL, PDL. Комбинированная терапия кремом Солантра® и гелем Мирвазо® Дерм показана при сочетании нескольких клинических проявлений заболевания52.
Выбор в пользу ивермектина обусловлен его более выраженной клинической эффективностью по сравнению с метронидазолом. Так, в сравнительном исследовании было продемонстрировано, что на фоне применения 1% ивермектина один раз в сутки по сравнению с 0,75% метронидазолом два раза в сутки к 16-й неделе наблюдается статистически достоверно (p < 0,001) более выраженное уменьшение количества ВЭ – 83 против 73,7, причем значимая эффективность ивермектина по сравнению с метронидазолом отмечается, начиная с третьей недели терапии (р < 0,05)53.
Важным вопросом ведения пациентов с розацеа является профилактика обострений заболевания. Согласно рекомендациям РОДВК (2020 г.), профилактика обострений розацеа предусматривает ограничение или исключение воздействия триггерных факторов, бережный уход за кожей и поддерживающую терапию наружными препаратами27.
В качестве поддерживающей наружной терапии предпочтительно использовать крем ивермектин. В исследовании ATTRACT (часть В) было показано, что ивермектин на 30 дней увеличивает время до первого рецидива по сравнению с метронидазолом. У пациентов, применявших наружную терапию 1% ивермектином один раз в сутки, не появлялись признаки заболевания в течение 115 дней по сравнению с 85 днями у пациентов при использовании 0,75% метронидазола два раза в сутки54.
Профессор А.В. Самцов представил клинические случаи эффективного применения крема 1% ивермектина (Солантра®) и геля 0,5% бримонидина тартрата (Мирвазо® Дерм) у пациентов с различными подтипами розацеа в сочетании со средствами по уходу за кожей лица.
Клинический случай 1. Пациент, 32 года, профессия – повар. Фототип кожи по Фитцпатрику – II. Анамнез: страдает высыпаниями на коже лица на протяжении года, в течение последних семи дней симптомы обострились. Предыдущее лечение по назначению дерматолога: топические кортикостероиды (ТГКС), топический метронидазол, пимекролимус с незначительным и кратковременным эффектом. Сопутствующее заболевание – артериальная гипертензия. Клиническая картина: изменения на коже носят ограниченный характер с локализацией в области лба, носа, щек, представлены яркой эритемой, отечностью, телеангиэктазиями. Диагноз: «эритемато-телеангиэктатический подтип розацеа средней степени тяжести, IGA = 3». Лечение: назначена терапия гелем Мирвазо® Дерм ежедневно один раз в день утром, пациент проинформирован о правильном применении и ожидаемом времени до появления видимых улучшений – 30 минут. Терапию проводили в сочетании с увлажняющим кремом и деликатным очищающим средством. Результат лечения: через 11 дней – значительное улучшение, эритема уменьшилась, хотя телеангиэктазии сохранялись. Пациент удовлетворен эффективностью и переносимостью назначенной терапии, ему назначено применение геля Мирвазо® Дерм до следующего наблюдения, запланированного через один месяц (рис. 9).
Клинический случай 2. Пациентка, 39 лет, род деятельности – кинолог. Фототип кожи по Фитцпатрику – III. Анамнез: страдает высыпаниями на коже лица на протяжении нескольких лет, в течение месяца симптомы обострились. Предыдущее лечение проводила самостоятельно различными ТГКС с отрицательным эффектом. Сопутствующее заболевание – хронический пиелонефрит. Клиническая картина: изменения на коже носят ограниченный характер с локализацией в области лба, носа, щек, подбородка, представлены папулами, пустулами на фоне эритемы, телеангиэктазиями. Диагноз: «папуло-пустулезный подтип розацеа легкосредней степени тяжести», IGA = 2–3. Лечение: крем Солантра® ежедневно один раз в сутки вечером, дополнительно – натрия тиосульфат 30% внутривенно № 10, супрастин 1,0 мл внутримышечно № 10, а также использование увлажняющего крема, деликатного очищающего средства, солнцезащитного крема SPF 50+. Результат лечения: через 30 дней терапии отмечено заметное улучшение, уменьшилось число ВЭ, сохраняются телеангиэктазии. IGA = 1. Пациентка удовлетворена эффективностью и переносимостью назначенного лечения, ей назначено применение крема Солантра® до следующего наблюдения, запланированного через один месяц (рис. 10).
Клинический случай 3. Пациентка, 49 лет, профессия – учитель. Фототип кожи по Фитцпатрику – II. Анамнез: страдает высыпаниями на коже лица в течение неопределенного времени, симптомы обострились в течение последних 14 дней. Предыдущее лечение осуществлялось с помощью дерматолога и самостоятельно с применением метронидазола наружно с кратковременным эффектом. Наличие сопутствующих заболеваний отрицает. Клиническая картина: изменения на коже носят ограниченный характер с локализацией в области лица, лба, верхних век, носа, щек, представлены папулами, пустулами на фоне эритемы, телеангиэктазиями. Диагноз: «папуло-пустулезный подтип розацеа средней степени тяжести», IGA = 3. Лечение: крем Солантра® ежедневно один раз в сутки вечером с использованием увлажняющего крема, деликатного очищающего средства и солнцезащитного крема SPF 50+. Результат лечения: уже через 10 дней терапии пациентка отметила улучшение состояния (IGA = 2), через 12 недель – значительное улучшение: отсутствовали ВЭ и эритемы, сохранялись телеангиэктазии. IGA = 0. Пациентка удовлетворена эффективностью и переносимостью назначенного лечения. Ей рекомендована поддерживающая терапия кремом Солантра® в интермиттирующем режиме (два раза в неделю).
Подводя итоги, профессор А.В. Самцов сформулировал следующие выводы:
- Солантра® (ивермектин) – препарат с серьезной доказательной базой, который относится к первой линии терапии и рекомендуется при всех степенях тяжести папуло-пустулезного подтипа розацеа.
- Препарат широко применяется во всем мире в виде монотерапии при легкой и средней степенях тяжести, а в комбинации с системным антибиотиком – при тяжелой папуло-пустулезной розацеа.
- Крем Солантра® может применяться в комбинации с гелем Мирвазо® Дерм при папуло-пустулезной розацеа с выраженной эритемой (данные исследования MOSAIC).
- После окончания основного курса лечения папуло-пустулезной розацеа показана поддерживающая терапия ивермектином (Солантра®) для контроля над заболеванием и продления ремиссии.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.