Маршрут построен: путь пациента от терапии акне и розацеа до эстетических улучшений. «Интегративная дерматовенерология и косметология. Новые стандарты взаимодействия»
- Аннотация
- Статья
- Ссылки






Открывая симпозиум, профессор кафедры дерматовенерологии с клиникой Первого Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова, эксперт Института красоты «Галактика», д.м.н. Елена Александровна АРАВИЙСКАЯ отметила, что на современном этапе лечение социально значимых дерматозов – акне и розацеа – требует междисциплинарного подхода, в котором участвуют дерматологи и косметологи. Она напомнила аудитории, что компания Galderma – один из мировых лидеров в производстве лекарственных препаратов для лечения различных дерматозов, косметических средств и продукции инъекционной косметологии. Компания с 1981 г. предлагает высококачественные, разработанные на основе научных инноваций, передовые решения в области дерматологии и эстетической медицины. Galderma работает в тесном партнерстве со специалистами здравоохранения (врачами и фармацевтами), чтобы поддерживать их доверие и удовлетворять индивидуальные потребности пациентов на высоком уровне. Обширный ассортимент продукции компании на глобальном уровне разработан с учетом различных индивидуальных потребностей пациентов в области эстетической медицины, дермато-косметических средств и лекарственных препаратов для лечения дерматологических заболеваний.
По словам эксперта, в соответствии с позицией компании Galderma, кожа каждого человека рассматривается как отдельная жизненная история с необходимостью индивидуального подхода. На сегодняшний день компания Galderma предлагает дерматологам и косметологам в ежедневной практической работе использовать концепцию SKIN (skin – кожа, knowledge – знания, innovation – инновации, network – сообщество) и присоединиться к сообществу инновационных знаний в дерматологии (рис. 1). Прежде всего SKIN – всеобъемлющая образовательная программа для специалистов здравоохранения, которая предоставляет новейшую научную информацию и объединяет специалистов здравоохранения в одно сообщество для изучения и обмена передовым профессиональным опытом. Философия SKIN, предложенная компанией Galderma, представляет собой инновационные решения для индивидуальных потребностей каждого конкретного пациента.
Инновационный подход в терапии акне. 500 дней применения трифаротена в России
Продолжая тему современных методов лечения дерматологических заболеваний, профессор Е.А. Аравийская в своем докладе рассказала об инновационном подходе к терапии акне с применением трифаротена. Последние годы ознаменовались появлением новых научных данных о патофизиологии акне, расширением возможностей лечения с появлением в практической медицине ретиноида нового, четвертого поколения трифаротена, применяемого для наружной терапии вульгарных акне с локализацией на коже лица и туловища.
Согласно традиционным представлениям, в основе патогенеза акне лежат четыре механизма: увеличение продукции кожного сала, избыточный фолликулярный гиперкератоз, усиленная микробная колонизация Cutibacterium acnes и высвобождение медиаторов воспаления в коже. При этом в развитии акне важное значение приобретает сочетание нескольких звеньев патогенеза1, 2.
В патогенезе акне важную роль играют не только андрогены, но и инсулиноподобный фактор роста 1 (ИФР-1), а также метаболические сигналы, специфические иммунные реакции. По результатам исследований установлено, что в основе цикла развития акне лежит микрокомедон – предшественник всех видимых элементов (открытых и закрытых комедонов, папул, пустул), связанный с нарушением гомеостаза верхнего отдела сально-волосяного фолликула. К механизмам формирования микрокомедонов относят дефицит линолевой кислоты, гиперэкспрессию филаггрина, продукцию интерлейкина (ИЛ) 1 альфа, C. acnes и ее биопленку, экспрессию кератина, влияние андрогенов и др.3.
В исследованиях было показано, что микрокомедон является точкой приложения терапевтического воздействия. Установлено, что на фоне применения топических ретиноидов наблюдается снижение количества микрокомедонов. Сразу после отмены терапии топическими ретиноидами снова начинается формирование микрокомедонов, а в дальнейшем появляются воспалительные и невоспалительные элементы акне. Данные исследований подтверждают ключевую роль топических ретиноидов в поддерживающей терапии акне4.
Также, согласно многочисленным публикациям, воспаление при акне играет важную, первичную роль и предшествует фолликулярному гиперкератозу3. Сегодня среди препаратов, эффективно воздействующих на развитие воспаления при акне, можно отметить ретиноиды третьего и четвертого поколений. Так, в нескольких широкомасштабных международных исследованиях продемонстрирована клиническая эффективность топического ретиноида четвертого поколения трифаротена в терапии пациентов с вульгарными акне средней степени тяжести.
Эксперт подчеркнула, что подходы к лечению акне основаны на принципах доказательной медицины. При назначении лечения врачам следует руководствоваться клиническими рекомендациями по ведению пациентов с акне, разработанными Российским обществом дерматовенерологов и косметологов (РОДВК) с учетом международного опыта5.
В соответствии с российскими и международными рекомендациями по лечению акне, ретиноиды являются основой наружной терапии акне легкой и среднетяжелой степеней тяжести, поскольку обладают комедолитическим действием, уменьшают количество микрокомедонов и обладают противовоспалительным эффектом6.
Ретиноиды относятся к классу молекул – производных витамина А или имеющих структурное или функциональное сродство с витамином А7. Можно считать, что история топических ретиноидов началась в 1925 г. с публикации статьи о нарушении кератинизации у крыс с дефицитом витамина А8. Еще в 1933 г. были описаны проявления гиповитаминоза А у людей, в частности фринодермы. Исследования в области синтеза ретиноидов, в том числе третиноина, начались в 1940 гг. В 1984 г. появился адапален, а в 2010 г. был синтезирован трифаротен.
Профессор Е.А. Аравийская представила классификацию ретиноидов. К натуральным ретиноидам относят витамин А, эфиры витамина А (ретинила), ретинальдегид. Группа синтетических ретиноидов подразделяется на поколения в зависимости от их химической структуры и фармакологических свойств. К первому поколению ретиноидов относятся третиноин, изотретиноин и алитретиноин; ко второму поколению – ацитретин и этретинат (применяются в качестве системных препаратов для лечения псориаза и других дерматозов); к третьему поколению – адапален, тазаротен, бексаротен (противоопухолевый препарат); к четвертому поколению – трифаротен9.
В целом эволюцию ретиноидов можно охарактеризовать как поиск таргетной молекулы, которая максимально работает на нужные рецепторы ретиноевой кислоты. Ретиноиды связываются с ядерными рецепторами клеток кожи, которые включают ретиноидные Х-рецепторы (RXR) и рецепторы ретиноевой кислоты (RAR). Воздействие на RAR-γ (гамма-рецепторы) прежде всего приводит к активации генов, ответственных за кератинизацию, пролиферацию, дифференцировку клеток и воспаление.
Трифаротен – мощный агонист RAR-γ, специфически связывается с гамма-подтипом RAR, который является преобладающим типом рецепторов в коже (˜90%)10. Трифаротен обладает 20-кратной селективностью в отношении RAR-гамма-рецепторов по сравнению с RAR-альфа- и RAR-бета-рецепторами, тогда как третиноин, тазаротен и адапален менее специфичны10, 11.
При использовании топических ретиноидов важно учитывать их фотостабильность и фотолабильность, связанные с воздействием ультрафиолетового (УФ) излучения. Например, третиноин является высоко фотолабильным и значимо деградирует под влиянием УФ-лучей, тогда как препараты третьего (адапален) и четвертого поколений (трифаротен) характеризуются фотостабильностью12–14.
Кроме того, с появлением новых поколений топических ретиноидов наблюдается отчетливый тренд на улучшение переносимости терапии. Так, в исследовании показано, что терапию трифаротеном отличает более благоприятный профиль безопасности, легкое или среднее раздражающее действие в начале лечения, при этом оно является преходящим, и низкая частота отмены препарата15.
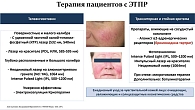
Первый ретиноид четвертого поколения трифаротен воздействует на комедоны, значительно уменьшая их количество, обладает выраженными противовоспалительными свойствами. Трифаротен активирует экспрессию генов с помощью модулируемых ретиноидами путей, таких как дифференцировка и пролиферация клеток эпидермиса (рис. 2). Таким образом, наружное применение трифаротена призвано обеспечить клинически доказанную эффективность и благоприятный профиль безопасности при лечении угревой сыпи11.
По мнению докладчика, сегодня имеются неудовлетворенные медицинские потребности при акне: персонализированное, долгосрочное ведение пациентов, выявление акне на коже туловища и их лечение, профилактика и лечение осложнений заболевания (рубцовых изменений, поствоспалительной гиперпигментации). Следует отметить, что локализации элементов акне на коже лица часто сопутствуют акне на коже туловища: по данным исследований, примерно у 50% пациентов с акне с проявлениями на коже лица также имеются высыпания на коже груди и/или спины16.
Одним из основных преимуществ препарата трифаротен является возможность использования на больших участках кожи туловища. В 2019 г. Управление по контролю за качеством пищевых продуктов и медикаментов США (Food and Drug Administration, FDA) одобрило применение трифаротена (Аклиф) для лечения акне на коже лица и туловища (грудь, спина и плечи).
В 2024 г. эксперты Американской академии дерматологов (American Academy of Dermatology, AAD) включили трифаротен в рекомендации по ведению пациентов с акне средней/тяжелой степени тяжести17.
В нашей стране, в соответствии с резолюцией Совета экспертов под эгидой РОДВК, трифаротен рекомендован к внесению в федеральные клинические рекомендации по лечению акне на коже лица и туловища (грудь, спина, плечи).
Препарат Аклиф – крем для наружного применения с концентрацией 0,005%, или 50 мкг/г, действующего вещества трифаротен – зарегистрирован в РФ в 2022 г. Аклиф показан к применению пациентам в возрасте старше 12 лет и взрослым пациентам для наружной терапии угревой сыпи – акне (acne vulgaris) средней и тяжелой степеней при наличии многочисленных комедонов, папул и пустул на лице и туловище.
Доказанная клиническая эффективность и благоприятный профиль безопасности препарата Аклиф были продемонстрированы в нескольких широкомасштабных международных клинических исследованиях. Так, в исследованиях PERFECT-1 и PERFECT-2 c участием 2400 пациентов оценивали клиническую эффективность применения крема трифаротена 50 мкг/г в лечении пациентов с акне средней степени тяжести с локализацией высыпаний на коже лица и туловища в течение 12 недель. Результаты исследований показали, что трифаротен обладает доказанной эффективностью, благоприятным профилем безопасности и хорошо переносится при лечении акне как на лице, так и на туловище18.
В исследовании SATISFY было установлено, что при длительном применении (52 недели) крем трифаротен 50 мкг/г у 453 пациентов с акне средней степени тяжести демонстрирует благоприятный профиль безопасности, продолжительную клиническую эффективность и хорошую местную переносимость19.
В ряде исследований было показано, что трифаротен активен и стабилен в кератиноцитах, но быстро метаболизируется и выводится из организма, что обусловливает благоприятный профиль безопасности и отсутствие накопления (кумуляции) препарата с течением времени11, 20.
Появление селективного ретиноида нового поколения Аклиф (трифаротен) для топического применения значительно расширяет возможности наружной терапии акне средней степени тяжести с локализацией на коже лица и туловища. Благодаря более целенаправленному (селективному) воздействию на кератиноциты, по сравнению с ретиноидами предыдущих поколений, а также быстрому метаболизму в микросомах печени человека (t1/2 трифаротена = 5 минут) трифаротен подходит для нанесения на большие участки поверхности туловища. При этом трифаротен проявляет свое действие в более короткие сроки, повышая приверженность пациентов к лечению21.
Как отметила профессор Е.А. Аравийская, доказанная клиническая эффективность и благоприятный профиль безопасности делают препарат Аклиф перспективным средством в дерматологической практике.
Далее эксперт коснулась проблемы ретинизации – периода адаптации кожи к воздействию ретиноидов. На этом этапе у пациентов могут возникнуть временные побочные эффекты, такие как покраснение, сухость, шелушение и раздражение кожи (ретиноидный дерматит), поскольку кожа вырабатывает толерантность к активному ингредиенту лекарственного препарата. Ретинизация, как правило, начинается через несколько дней от начала применения препарата и может длиться около месяца (две – шесть недель) (рис. 3)22.
С целью преодоления раздражающего эффекта на кожу пациентов при производстве ретиноидов применяют такие технологические приемы, как микронизация, липосомальные технологии, использование кремовой основы и др. Терапевтические пути снижения риска ретинизации включают интермиттирующий режим применения, нанесение небольшого количества препарата, терапию короткого контакта, использование средств дерматокосметики.
Крем Аклиф наносят тонким слоем на пораженные участки лица и туловища. Одного нажатия на дозирующее устройство достаточно для нанесения на всю пораженную поверхность лица. Двух нажатий на дозирующее устройство достаточно для нанесения на всю верхнюю часть туловища. В общей характеристике лекарственного препарата указано, что при применении препарата Аклиф могут развиваться покраснение, шелушение, сухость и жжение кожи. Чтобы снизить риск возникновения таких реакций, пациентам рекомендуют с момента начала лечения применять увлажняющие средства, а при необходимости уменьшать частоту применения препарата или временно приостанавливать его использование. Если у пациента наблюдается постоянная сухость кожи или раздражение, в первые четыре – шесть недель применения крема Аклиф возможно уменьшение частоты нанесения препарата: через день или через два-три дня один раз в сутки на ночь23.
Важное значение для повышения компетентности лечения акне имеет обучение пациентов. Врачу необходимо объяснять пациентам правила нанесения лекарственных средств с ретиноидами и давать рекомендации по уходу за кожей, чтобы избежать или минимизировать проявления ретиноидного дерматита (рис. 4). Комплексный уход за кожей при акне состоит из четырех компонентов: очищение, лечение, увлажнение и фотозащита24.
Профессор прокомментировала два клинических случая применения трифаротена для лечения акне в реальной клинической практике. Пациентке с обострением папуло-пустулезных акне с локализацией на коже лица средней степени тяжести был назначен крем Аклиф один раз в день вечером в комбинации со средствами дерматокосметики для очищения и увлажнения кожи. Через три месяца терапии препаратом Аклиф у пациентки отмечено выраженное улучшение состояния кожи, произошел регресс папуло-пустулезных элементов. Второй клинический случай был представлен у пациента с акне на коже туловища.
В заключение профессор Е.А. Аравийская отметила, что акне – хроническое воспалительное заболевание, при котором от врача требуется индивидуальный подход к каждому пациенту. При назначении терапии пациенту с акне следует руководствоваться клиническими рекомендациями с учетом степени тяжести и локализации процесса, особенностей анамнеза, факторов риска и длительности заболевания. Поддерживающая терапия особенно важна у пациентов со среднетяжелой и тяжелой степенями акне. Современная интегративная концепция лечения акне предполагает комплексный подход, который включает сочетание лекарственных препаратов и косметологических методик.
На приеме пациент с розацеа. Управление ремиссией
Заведующая кафедрой дерматовенерологии и косметологии, ректор Центральной государственной медицинской академии Управления делами Президента РФ, заслуженный деятель науки РФ, профессор, д.м.н. Лариса Сергеевна КРУГЛОВА в своем докладе подробно рассказала о современных подходах к клинически эффективному контролю розацеа – достижению и поддержанию устойчивой ремиссии заболевания.
Розацеа – генетически детерминированный хронический воспалительный дерматоз мультифакторной природы с преимущественной локализацией на коже лица, в основе развития которого преобладают ангионевроз, иммунные нарушения, характеризующиеся сосудистыми, воспалительными, реже фиматозными или офтальмологическими нарушениями.
В патогенезе розацеа ключевую роль играют генетически детерминированное нарушение нейроваскулярной регуляции и иммунная дисрегуляция. Под воздействием различных триггерных факторов у пациентов происходит активация системы врожденного (кателицидиновая система, толл-подобные рецепторы) и адаптивного (Т-клетки) иммунитета25.
Нейроиммунные реакции, развивающиеся при розацеа, после воздействия триггерных факторов (УФ-облучение, высокие или низкие температуры и др.) приводят к увеличению трансэпидермальной потери воды, снижению гидратации, салоотделения и, как следствие, к нарушению кожного барьера. Кроме того, увеличиваются продукция цитокинов (фактора некроза опухоли альфа, ИЛ-1, ИЛ-6), количество тучных клеток. Происходит повышение выработки провоспалительных пептидов, развивается вторичное воспаление. У пациентов с розацеа формируется синдром чувствительной кожи, клиническими симптомами которого являются болезненность, жжение, зуд, покалывание, сухость, стянутость кожи. Для купирования данных симптомов применяются средства дерматокосметики25.
Диагноз «розацеа» может быть рассмотрен при наличии одного из основных диагностических признаков и одного из дополнительных. К основным критериям относят наличие следующих признаков: транзиторная эритема, стойкая эритема, папулы и пустулы, телеангиэктазии. Дополнительные критерии: жжение/покалывание/отек лица, сухость кожи лица, воспалительные элементы, «глазные» симптомы (офтальморозацеа), фиматозные изменения.
При ведении пациентов необходимо учитывать, что розацеа ассоциирована со многими коморбидными заболеваниями, оказывающими провоцирующее действие на ее течение, среди которых: психоэмоциональные расстройства; кардиоваскулярные заболевания; гормональные нарушения у женщин и эритематозная реакция, вызванная менопаузой; пищевая аллергия; поллинозы; метаболический синдром; дислипидемия; патология желудочно-кишечного тракта. Наличие инфекции Helicobacter pylori также способствует ухудшению симптомов розацеа. Элиминация H. pylori на фоне специфического лечения приводит к улучшению состояния кожи у пациентов с розацеа. Таким образом, выявление сопутствующих патологий, как и триггерных факторов, у пациентов с розацеа является необходимым условием для контроля над заболеванием26, 27.
Для осмотра и визуальной оценки поверхностных поражений кожи при розацеа используется дерматоскопия. Эритематозно-телеангиэктатическому подтипу розацеа свойственны линейные ретикулярные сосуды, сосуды полигональной формы (сетчатое расположение), эритемы; папуло-пустулезному подтипу – менее выраженные полигональные сосуды, папулы, пустулы, эритема, а также клещи рода Demodex28.
К более редким формам розацеа относят фиматозный подтип, который характеризуется утолщением тканей и их разрастанием, наличием пустул, папул, бляшек, эритемы и телеангиэктазий. При офтальморозацеа кожные симптомы не являются обязательным условием для диагностики. Данный подтип отличается поражением век, роговицы или конъюнктивы. У пациентов с офтальморозацеа наблюдаются раздражение глаз, жжение, резь, гиперемия и снижение остроты зрения, телеангиэктазии краев, хронический блефарит и рецидивирующие халязионы29.
Лечение розацеа направлено на достижение контроля над заболеванием и улучшение качества жизни пациентов. Комплексный подход к лечению розацеа включает (рис. 5):
- купирование симптомов (лекарственная терапия, аппаратные методики, специализированная дерматокосметика);
- уменьшение дискомфорта от проявлений заболевания (декоративная косметика);
- поддерживающую терапию (ежедневный уход за кожей, комплексные программы проактивной терапии);
- изменение стиля жизни пациента (уменьшение или устранение влияния провоцирующих факторов, постоянный уход за кожей)25, 30.
Согласно отечественным рекомендациям, в лечении розацеа используют топические и системные препараты. При папуло-пустулезном подтипе розацеа местно применяют ивермектин, метронидазол, азелаиновую кислоту. При эритематозно-телеангиэктатическом подтипе – бримонидина тартрат. Из системных препаратов назначают доксициклин, изотретиноин в низких дозировках. В качестве физиотерапевтического лечения рекомендуется применение источников некогерентного интенсивного светового излучения (Intense Pulsed Light, IPL) и диодных, калий-титанил-фосфатных, александритовых и, наиболее современных, длинноимпульсных неодимовых лазеров на алюмо-иттриевом гранате31.
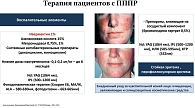
Эксперт отметила, что при выборе метода терапии пациентов с розацеа необходимо учитывать подтип заболевания, степень тяжести, преобладающую клиническую симптоматику. В клинической практике врача-косметолога часто встречаются пациенты с эритематозно-телеангиэктатическим подтипом розацеа. Лечение пациентов с данным подтипом розацеа направлено на воздействие на транзиторную или стойкую эритему, а также на телеангиэктазии.
Современным лекарственным препаратом, влияющим на сосудистый компонент при стойкой или транзиторной эритеме при розацеа, является агонист альфа-2-адренергических рецепторов бримонидина тартрат (гель Мирвазо® Дерм). Также для лечения эритемы используют фототехнологии, а при отеке применяют микротоковую терапию и ботулинотерапию. Для воздействия на телеангиэктазии в зависимости от их диаметра и глубины залегания применяют терапию с использованием лазеров различной интенсивности (рис. 6). На фоне терапии необходимо обеспечивать ежедневный уход за чувствительной кожей лица с помощью очищающих, увлажняющих и солнцезащитных косметических средств.
Гель Мирвазо® Дерм предназначен для симптоматического лечения эритемы лица при розацеа. Применение геля Мирвазо® Дерм приводит к уменьшению эритемы вследствие прямой вазоконстрикции сосудов кожи. После нанесения препарат вызывает сужение кровеносных сосудов лица, которые аномально расширены при розацеа. Лечение бримонидином носит симптоматический характер: стойкая эритема возвращается, как только заканчивается действие препарата32. В исследованиях показано, что бримонидина тартрат в форме геля для наружного применения, применяемый один раз в день утром, хорошо переносится, имеет благоприятный профиль безопасности и доказанную клиническую эффективность даже при длительном лечении розацеа33. Препарат Мирвазо® Дерм широко применяется в клинической практике для долгосрочного контроля симптомов розацеа при эритематозно-телеангиэктатическом подтипе и/или при сочетании подтипов с клинически выраженной эритемой.
При назначении препарата Мирвазо® Дерм необходимо подробно информировать пациентов о специфике его применения. Прежде всего, препарат применяют не более одного раза в сутки утром. Кроме того, препарат Мирвазо® Дерм нельзя наносить при наличии признаков дерматита или раздражения кожи, на открытые раны, область вокруг глаз. После проведения лазерных процедур нужно отложить его применение. Возобновлять применение препарата Мирвазо® Дерм нужно через пять – семь дней после аппаратной процедуры. Препарат Мирвазо® Дерм возможно использовать совместно с другими препаратами, применяемыми для лечения воспалительных элементов при розацеа. Они могут быть нанесены на кожу только после высыхания геля Мирвазо® Дерм, а не одновременно с ним. После нанесения и высыхания препарата Мирвазо® Дерм возможно использование косметических средств.
Профессор Л.С. Круглова представила клинический случай ведения пациентки с эритематозно-телеангиэктатическим подтипом розацеа. Пациентка имеет заболевание розацеа в течение пяти лет. Наблюдается неконтролируемая эритема, обострения происходят четыре – шесть раз в год на фоне стресса, инсоляции, погрешностей в диете. Ранее проводимое лечение было основано преимущественно на использовании аппаратных методов (фототерапия) и применении специализированной дерматокосметики.
Пациентке рекомендовано устранение триггерных факторов и назначено лечение: наружно – гель бримонидина тартрата 0,5% (Мирвазо® Дерм) один раз в сутки утром, дополнительно – деликатное очищающее средство и увлажняющий крем, а также курсовое применение фототерапии широкополосным некогерентным светом (длина волны – 440–950 нм). В дни проведения процедур и в последующие пять дней применение Мирвазо® Дерм не показано.
На фоне лечения получены положительные результаты в виде улучшения состояния кожи лица и купирования симптомов розацеа. Пациентка удовлетворена эффективностью и переносимостью назначенной терапии, ей рекомендовано продолжать лечение с использованием препарата Мирвазо® Дерм один раз в сутки на постоянной основе, а также соблюдать рекомендации по уходу за кожей и контролю над триггерными факторами.
При папуло-пустулезном подтипе розацеа лечение направлено в основном на купирование воспалительных элементов – папул и пустул, а также телеангиэктазий. Пациентам назначают аппаратные методы терапии, фотодинамическую терапию. Золотым стандартом лечения папуло-пустулезного подтипа розацеа является топическая терапия (рис. 6). Применение наружных препаратов является эффективным методом лечения в отношении снижения количества воспалительных высыпаний и выраженности ассоциированной с ними эритемы. Показавшим большую клиническую эффективность препаратом для лечения папуло-пустулезного подтипа розацеа является 1% крем ивермектина (Солантра®). Его характеризует противовоспалительное и противопаразитарное действия. Ивермектин способен вызывать гибель клещей рода Demodex, которые являются одной из причин воспаления кожи при розацеа. Крем с ивермектином применяется один раз в сутки на ночь до достижения состояния «чистой кожи».
Для лечения эритемы при папуло-пустулезном подтипе розацеа можно применять бримонидина тартрат в форме геля один раз в сутки. Пациентам с выраженной стойкой, перифолликулярной эритемой можно назначать комбинированную терапию: 0,5% гель бримонидина тартрата утром и 1% крем ивермектина на ночь.
Ивермектин обеспечивает стойкий длительный эффект терапии. По данным исследований, cреднее время до первого рецидива было значительно больше (115 против 85 дней), а частота рецидивов в конце периода исследования была значительно ниже у пациентов, которые лечились 1% ивермектином один раз в день по сравнению с 0,75% метронидазолом два раза в день. После достижения результата «чистая кожа» или «почти чистая кожа» длительное применение крема с ивермектином значительно продлило ремиссию розацеа по сравнению с кремом с метронидазолом34.
Профессор Л.С. Круглова прокомментировала клинические примеры пациентов с розацеа, получающих терапию ивермектином. Пациентка с папуло-пустулезным подтипом розацеа среднетяжелого течения получала терапию 1% кремом с ивермектином (Солантра®) и средства дерматокосметики для очищения, увлажнения, фотозащиты. Через четыре месяца применения крема Солантра® и средств дерматокосметики у пациентки улучшилось состояние кожи до показателя IGA (Investigator Global Assessment Scale – шкала общей оценки исследователя) = 0 (чистая кожа). Пациентка удовлетворена эффективностью и переносимостью терапии, отмечает улучшение качества жизни. Ей рекомендовано продолжить терапию кремом Солантра® в интермиттирующем режиме (три раза в неделю) один раз в сутки на ночь. С учетом наличия эритемы пациентке рекомендовано использование геля Мирвазо® Дерм один раз в сутки утром на постоянной основе, а также соблюдение рекомендаций по уходу за кожей и контроль над триггерными факторами.
В другом клиническом примере за помощью обратился пациент с сочетанием трех подтипов розацеа – папуло-пустулезным, эритематозно-телеангиэктатическим и фиматозным. Ранее получал топическую и системную терапию без положительного клинического результата. Пациенту было рекомендовано устранение триггерных факторов и назначено лечение: наружно – ивермектин (Солантра®) один раз в сутки вечером, средства дерматокосметики. Также назначен системный изотретиноин в низких дозировках (8 мг). Кроме того, пациент получал фототерапию: IPL-терапию (520–1100 нм, плотность потока – 19 дж/см2, длительность импульса – 9 мс) и неодимовый лазер (1064 нм) в одну процедуру. После курса терапии у пациента были купированы воспалительные элементы, оценка по IGA составила 0 баллов (чистая кожа). Пациент отметил значительное улучшение качества жизни. В дальнейшем ему рекомендовано применять на постоянной основе 1% крем ивермектина один раз в сутки на протяжении шести месяцев, а также соблюдать рекомендации по уходу за кожей.
Также эффективность комбинированного подхода к лечению была продемонстрирована на примере пациентки с сочетанием папуло-пустулезного и эритематозно-телеангиэктатического подтипов розацеа. Из анамнеза известно, что пациентка имеет заболевание розацеа в течение трех лет, ранее получала топическую и системную антибактериальную терапию без положительного эффекта. Течение розацеа – среднетяжелое. Пациентке назначена комбинация топических препаратов: ивермектин в форме крема (Солантра®) один раз в сутки вечером, утром – гель с бримонидина тартратом (Мирвазо® Дерм) один раз в сутки (возможно в режиме «по необходимости», но не чаще одного раза в сутки). Дополнительно рекомендовано устранение триггерных факторов, применение деликатных очищающих средств и увлажняющего крема для кожи.
После проведения курса лечения у пациентки отмечено выраженное улучшение состояния кожи лица. В дальнейшем ей рекомендована поддерживающая терапия препаратом Солантра® один раз в сутки вечером через день на протяжении трех месяцев, по мере необходимости применять гель с бримонидина тартратом (Мирвазо® Дерм) один раз в сутки утром.
В завершение своего выступления профессор Л.С. Круглова подчеркнула, что опыт клинической практики свидетельствует о доказанной клинической эффективности ивермектина в форме 1% крема (Солантра®) в монотерапии легких и среднетяжелых форм папуло-пустулезной розацеа, а также в комбинированной терапии тяжелых форм. При ведении пациентов с розацеа следует помнить, что выбор метода терапии зависит от подтипа розацеа или сочетания подтипов, а также степени тяжести процесса. Необходимо оценивать клинические симптомы и подбирать пациенту персонализированный терапевтический комплекс, включая лекарственные препараты и методы эстетической медицины.
Акне и розацеа в практике косметолога: сочетанные методики
Об особенностях лечения пациентов с акне и розацеа с точки зрения эстетической медицины рассказала врач-дерматовенеролог, косметолог, международный преподаватель по инъекционным и аппаратным методикам, член экспертного совета компании Galderma, научный руководитель TORICLINIC и учебного центра TORICLINIC MED, Юлия Юрьевна ДЬЯЧЕНКО. Она отметила, что ведение пациентов с хроническими воспалительными дерматозами требует междисциплинарного подхода, направленного на коррекцию ключевых патогенетических звеньев заболеваний, своевременное выявление триггерных факторов. Только комплексный подход к терапии акне и розацеа позволяет обеспечить эффективный контроль симптомов и предотвратить прогрессирование воспалительного процесса. В соответствии с современными клиническими рекомендациями, алгоритм лечения акне и розацеа включает медикаментозную терапию, косметологические методы и коррекцию образа жизни5.
Согласно современным представлениям, акне – хроническое воспалительное заболевание, проявляющееся открытыми или закрытыми комедонами и воспалительными поражениями кожи в виде папул, пустул, узлов5. Опубликованные данные свидетельствуют о потенциале современных методов лечения акне. Особое внимание уделяется наружной терапии акне. К лекарственным препаратам для лечения акне средней и тяжелой степеней, доказавшим клиническую эффективность с высоким уровнем рекомендаций, относятся наружные ретиноиды. Кроме того, для лечения акне применяют противомикробные препараты (бензоила пероксид), антибиотики, азелаиновую кислоту, комбинированную терапию, особенно у пациентов с акне, сопровождающихся большим числом воспалительных элементов. При среднем и тяжелом течении акне назначается системная терапия. Среди системных препаратов пациентам с акне показаны ретиноиды, антибиотики (доксициклин, миноциклин), антиандрогены, комбинированные оральные контрацептивы, глюкокортикостероиды35.
По словам эксперта, в результате длительно существующего воспаления при акне формируются устойчивые изменения кожи. По данным ряда публикаций, при течении заболевания более одного месяца без адекватной терапии появляется риск возникновения симптомокомплекса постакне. Это дисхромии: поствоспалительная гиперпигментация (меланоцитарного характера), поствоспалительная эритема сосудистого характера, а также рубцы (атрофические, гипертрофические, келоидные)36.
Постакне значительно снижает качество жизни пациентов, оказывает негативное влияние на их психоэмоциональное состояние и социальную адаптацию.
Розацеа – хронический воспалительный дерматоз, характеризующийся поражением кожи лица в виде эритемы и папуло-пустулезных элементов, фим и поражений глаз31.
Терапевтическая стратегия при лечении розацеа фокусируется на сочетании воздействия на иммунный компонент и нейровоспаление. В лечении розацеа применяют наружные (ивермектин, бримонидин, ингибиторы кальциневрина, азелаиновая кислота, метронидазол) и системные (антибиотики, изотретиноин, стабилизаторы мембран тучных клеток, адреноблокаторы) препараты, а также методы эстетической медицины31.
Данные опубликованных исследований показывают, что воспалительный процесс и сосудистая реакция – основа патогенеза розацеа37, 38.
Методы эстетической медицины в лечении хронических воспалительных дерматозов направлены на звенья патогенеза, связанные с воспалительным процессом и сосудистой реакцией. Терапия с применением аппаратных методик является частью комплексного подхода к лечению воспалительных дерматозов, который включает лекарственные препараты и косметологические процедуры. Аппаратное воздействие в большинстве случаев не рекомендуется проводить в активную фазу акне и розацеа. На сегодняшний день в терапии акне, постакне и розацеа применяют следующие аппаратные методы (рис. 8):
- игольчатый RF;
- фракционный фототермолиз неаблятивный – Er: glass (длина волны лазера 1550–1927 нм);
- фракционный фототермолиз аблятивный – СО2-лазеры (длина волны лазера 10 600 нм) и Er: YAG (длина волны лазера 2940 нм);
- пикосекундные лазеры (длина волны 532–785–1064 нм);
- IPL-фототехнологии (длина волны 430–515–560–585–640–690 нм);
- PDL-технологии (лазеры на красителе) (длина волны 585–595 нм);
- Nd: YAG (длина волны 1064 нм);
- фотодинамическая терапия (длина волны 400–670 нм).
К инъекционным методам, которые широко используются в косметологической практике, относятся плазмотерапия, ревитализация (скинбустеры, аминокислотные кластеры, коллагенсодержащие препараты и др.), введение нейропротеина. К дополнительным методам эстетической медицины можно отнести применение различных видов чистки (ультразвуковая, механическая, аппаратная Hydrafacial), химических пилингов (азелаиновый, салициловый, миндальный и др.), дерматокосметики для ухода за кожей, средств с солнцезащитным фактором (Sun Protection Factor, SPF).
Далее Ю.Ю. Дьяченко акцентировала внимание аудитории на особенностях подходов к эстетическому лечению акне, постакне и розацеа.
Терапия пациентов с акне включает применение дерматокосметики для чувствительной и проблемной кожи, а также средства с SPF не менее 30, экстракцию комедонов, химические пилинги в режиме один раз в одну-две недели. Также фототерапия при акне может способствовать уменьшению выраженности сосудистой реакции. В первую очередь при акне применяют лазеры на красителе, отличающиеся точечным, локальным воздействием, а также широкоимпульсный свет (длина волны 430–515–560 нм). В рамках инъекционной терапии используют методы плазмотерапии, ревитализации препаратами на основе аминокислот и полинуклеотидов. Следует отметить, что в активный период воспалительного процесса инъекционная терапия не проводится. Кроме того, применяются аппаратные методы: фотодинамическая терапия: красный 630 нм, синий 420 нм, желтый 590 нм (акцент на красный 630 нм делается при приеме изотретиноина), при отсутствии признаков ретиноидного дерматита и полной адаптации кожи к топическим ретиноидам. Неаблятивный и аблятивный фототермолиз и пикосекундные лазеры используют на следующем этапе при отсутствии новых высыпаний и у пациентов с формированием постакне.
В схему лечения пациентов с постакне входит применение дерматокосметики для чувствительной кожи, средств с SPF не менее 30. Также используют методы инъекционной терапии. При этом плазмотерапия является подготовительным этапом, далее проводится ревитализация препаратами на основе аминокислот, полидезоксирибонуклеотидов (PNDR), стабилизированной гиалуроновой кислоты 20 мг/мл при наличии атрофических рубцов. При наличии гипертрофических рубцов пациентам показано локальное использование нейропротеина в мезоразведении. Аппаратная терапия при акне заключается в применении IPL, лазеров на красителях, игольчатого RF, неаблятивных и аблятивных фракционных лазеров.
Большое значение в современном лечении розацеа имеет использование аппаратной терапии. Назначение определенного аппаратного метода зависит от клинической картины заболевания и получаемого пациентом лечения. Используют такие методы аппаратной терапии, как фотодинамическая терапия: красный 630 нм, синий 420 нм, желтый 590 нм (только красный 630 нм при приеме изотретиноина), IPL 430–515–560 нм. При этом Nd: YAG (1064 нм) используют для глубоких сосудов, так как они имеют большую длину волны. Калий-титанил-фосфатный лазер с длиной волны 532 нм подходит для поверхностных сосудистых дефектов. Процедура проводится курсом из двух – четырех сеансов, интервал – три-четыре недели. Кроме того, в лечении пациентов с розацеа используют дерматокосметические средства, ультразвуковую и аппаратную чистки (при наличии показаний), а также инъекционную терапию.
В завершение своего доклада Ю.Ю. Дьяченко отметила необходимость комплексного персонализированного подхода к лечению пациентов с акне и розацеа с применением современных аппаратных методов и лекарственных препаратов с доказанной эффективностью и безопасностью. Современное лечение акне и розацеа должно быть направлено на достижение стойкой ремиссии заболевания и улучшение качества жизни больных.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.