Актуальные вопросы диагностики, лечения и контроля легкой бронхиальной астмы
- Аннотация
- Статья
- Ссылки
- English



Актуальность проблемы
Бронхиальная астма (БА), будучи заболеванием, известным с давних времен, только в середине 1970-х гг. приобрела статус одной из глобальных проблем здравоохранения. В настоящее время распространенность БА остается высокой. БА снижает качество жизни пациентов, может стать причиной не только инвалидности, но и летального исхода. Астма – сложное многофакторное расстройство, требующее тщательного анализа всех нарушений функционирования организма, влияющих на клиническую выраженность заболевания.
Определение астмы, закрепленное в GINA (Global Initiative for Asthma – Глобальная инициатива по бронхиальной астме) 2014 г., не утрачивает актуальности и сегодня: БА – это гетерогенное заболевание, обычно характеризующееся хроническим воспалением дыхательных путей. БА диагностируется по наличию в анамнезе симптомов со стороны органов дыхания, таких как свистящие хрипы, одышка, чувство заложенности в груди и кашель, которые варьируются по времени суток и интенсивности, а также изменяющейся по своей выраженности обструкции дыхательных путей [1].
Официальная российская статистика оперирует предельно низкими показателями заболеваемости БА. Не случайно в последние годы по инициативе Российского респираторного общества были проведены современные эпидемиологические исследования, методология которых основывалась на рекомендациях Европейского респираторного общества. Исходя из этих достоверных данных можно утверждать, что проблема БА актуальна не только в России, но и в других странах.
Согласно статистическим данным Минздрава России за 2016 г., в нашей стране официально зарегистрировано 1 515 296 млн пациентов с БА (коды по Международной классификации болезней 10-го пересмотра – J45 «Астма», J46 «Астматический статус») [2]. Однако, по оценкам специалистов, численность больных БА как минимум в пять-шесть раз превышает данные официальной статистики и составляет около 9 915 000 млн [3]. Чем можно объяснить подобный разброс данных? Причин много. Но, пожалуй, главные – поздняя постановка диагноза БА, недостаточная осведомленность врачей о патогенезе заболевания, отсутствие необходимого лечения. Результаты эпидемиологических исследований с участием как детей, так и взрослых, особенно пожилых, свидетельствуют, что БА не диагностируется, а значит, пациенты не получают адекватного лечения. Сказанное прежде всего относится к пациентам с легкой астмой, которые привыкают не только к преходящим респираторным симптомам, но и последующим проявлениям заболевания.
Из-за неспецифического характера симптомов вместо БА часто устанавливают альтернативные диагнозы.
В ряде случаев БА диагностируют как различные формы бронхита и назначают курсовое лечение антибиотиками и противокашлевыми препаратами, которые не приносят пациентам облегчения.
В силу высокой распространенности БА как причины свистящих хрипов и связанных с этим симптомов расхожее среди врачей утверждение «все, что сопровождается свистящими хрипами, еще не является БА» следовало бы перефразировать: все, что сопровождается свистящими хрипами, является БА, пока не доказано обратное [4].
Выявленное эпидемиологическими методами распределение пациентов с БА по степени тяжести выглядит так: 70% – легкая степень, 25% – средняя и 5% – тяжелая. Эти данные отличаются от официальных статистических данных, согласно которым легкими формами заболевания страдают около 20% пациентов, среднетяжелыми – 70%, тяжелыми – 10% [4–8]. Таким образом, в официальной базе Минздрава России имеется информация примерно о 1,5 млн больных. Это обусловлено тем, что на ресурс в первую очередь поступают сведения о тяжелых больных, которые неоднократно вызывают скорую помощь, несколько раз в год переносят госпитализацию и проходят длительные курсы стационарного лечения. То есть на учете состоят пациенты, как правило, с тяжелой формой болезни. У трех из пяти больных БА устанавливают на поздних стадиях.
Одна из основных проблем внутренней медицины – гиподиагностика легких форм БА. Не случайно у пациентов с легкими формами БА, даже при наличии выраженных симптомов и возможности проведения функциональных методов исследования, нередко диагностируют различные формы бронхита. Как следствие – неадекватное и неэффективное лечение антибиотиками, отхаркивающими и противокашлевыми препаратами. Именно легкие формы заболевания нередко принимают за хронический бронхит с аллергическим или астматическим компонентом.
Сказанное подтверждает актуальность проблемы диагностики БА, адекватного лечения и контроля заболевания не только при тяжелом, но и легком течении.
Диагностика
Тщательный сбор анамнеза позволяет установить причины, продолжительность и особенности развития симптомов, наличие аллергических реакций у пациента и его кровных родственников, характер обострений. Помимо дыхательных расстройств при БА часто выявляются признаки сопутствующих аллергических заболеваний, а также признаки воспаления верхних дыхательных путей (воспаление носовых проходов, носовые полипы, увеличение миндалин). Нередко при осмотре кожных покровов обнаруживают признаки атопического дерматита, экземы и крапивницы, которые также подтверждают диагноз астмы [1, 4, 6, 7].
Оптимальным и наиболее стандартизированным показателем бронхиальной обструкции является объем форсированного выдоха за первую секунду (ОФВ1). Этот показатель позволяет провести объективное измерение функции легких, не зависящее от пациента. Повышение ОФВ1 более чем на 12% и 200 мл после терапии бронходилататорами указывает на обратимую обструкцию воздушного потока и предполагает (но не диагностирует) БА [9]. При легком течении БА показатели ОФВ1 могут быть в пределах нормы, поэтому альтернативным методом измерения обструкции дыхательного потока является форсированный экспираторный поток, измеряемый между 25 и 75% форсированной жизненной емкости легких (ФЖЕЛ) (МОС25–75) (рис. 1). Измеряемые при более низких объемах легких по сравнению с ОФВ1 показатели снижения МОС25–75 могут быть более чувствительны с точки зрения выявления обструкции в малых дыхательных путях [10]. По данным исследований, у пациентов с высоким риском развития астмы МОС25–75 показателен в прогнозировании гиперреактивности дыхательных путей [11]. В случае бессимптомного течения БА у молодых пациентов и детей показатель МОС25–75 достаточно чувствителен [12]. Однако его использование ограничено из-за отсутствия стандартизированных значений. Кроме того, на показатель влияют дыхательные маневры, что нередко обусловливает ложноположительные и ложноотрицательные результаты [13].
В диагностике легкой БА используются тесты на выявление гиперреактивности дыхательных путей (ГДП) – характерного признака БА. Гиперреактивность может развиваться в ответ на воздействие неспецифических раздражителей окружающей среды, фармакологических препаратов и медиаторов воспаления. Помимо воспаления дыхательных путей факторы, способствующие механической обструкции дыхательных путей, также вовлечены в патогенез ГДП. Речь идет об эпителиальной проницаемости, гипертрофии гладкой мускулатуры, гиперсекреции слизи и ремоделировании дыхательных путей [14, 15].
У пациентов с подозрением на астму, несмотря на нормальные показатели функции легких, в ответ на провокационный стимул обычно развивается бронхоспазм. Прямая стимуляция, во время которой вещество, вызывающее бронхоспазм посредством прямого воздействия на гладкие мышцы, поглощается в дыхательных путях, – наиболее широко используемый метод оценки гиперреактивности бронхов. Аэрозольный метахолин, поставляемый в удвоенных концентрациях до тех пор, пока ОФВ1 не снизится более чем на 20%, часто используется для бронхопровокационной пробы. Концентрация, вызывающая 20%-ное снижение, обозначается PC20 (провокационная концентрация, приводящая к 20%-ному снижению ОФВ1) и может использоваться для количественной оценки степени ГДП. PC20 менее 16 мг/мл соответствует легкой форме ГДП, менее чем 4 мг/мл – средней, менее 1 мг/мл – тяжелой форме ГДП. Более низкие уровни PC20 обычно соответствуют более тяжелым формам астмы. Гиперреактивность бронхов также связана с повышенным риском развития персистирующей астмы и ремоделирования дыхательных путей [16, 17].
Другие бронхоконстрикторные тесты, наиболее распространенные в клинической практике, включают в себя исследования с непрямыми провокационными агентами, такими как ингаляционный маннитол и тест с физической нагрузкой. Положительный ответ на эти стимулы (более чем 15%-ное снижение ОФВ1) служит специфическим индикатором БА. Не оказывая непосредственного воздействия на гладкие мышцы, непрямая стимуляция способствует высвобождению медиаторов воспаления в клетках дыхательных путей, которые затем взаимодействуют с гладкой мускулатурой дыхательных путей, вызывая бронхоспазм. В такой ситуации сложнее оценить реакцию на дозу. Тем не менее результаты непосредственно связаны с проявлением обычных симптомов астмы. Например, прямая стимуляция у спортсменов с подозрением на бронхоспазм, вызванный физической нагрузкой, с меньшей вероятностью выявит сужение бронхов, чем непрямые стимулы с использованием теста с физической нагрузкой [18].
Наряду с оценкой симптомов, анамнеза, физикальных данных и показателей функции внешнего дыхания для установления диагноза важен аллергологический статус. Обычно используются скарификационные, внутрикожные и прик-тесты. Однако в ряде случаев кожные тесты приводят к ложноотрицательным или ложноположительным результатам. Поэтому часто проводится исследование специфических IgE-антител в сыворотке крови. Эозинофилия крови и мокроты также свидетельствует об аллергическом процессе. Эозинофилия играет ключевую роль в оценке диагноза БА. Если заболевание сопровождается высокой эозинофилией (> 12–15%), обследование необходимо расширить. Это поможет исключить наличие легочного васкулита, других системных заболеваний, а также грибковой сенсибилизации или паразитоза. С точки зрения аллергологического статуса данная группа больных фенотипически неоднородна: у одних имеется четко очерченный атопический паттерн, у других не удается выявить значимых признаков аллергизации. Тем не менее необходимо тщательное аллергологическое обследование, поскольку нередко даже у давних гормонозависимых больных выявляются не распознанные ранее аллергены [19]. Пациентам с легким течением БА доступно именно аллергологическое обследование. Если подтвердить диагноз БА и исключить альтернативные диагнозы невозможно, целесообразно проведение эмпирической терапии ингаляционными глюкокортикостероидами (ИГКС) и коротко действующими бета-2-агонистами (КДБА) по требованию с оценкой эффекта через один-два месяца.
Лечение
Бронхиальная астма – хроническое персистирующее воспалительное заболевание дыхательных путей. Признаки аллергического воспаления обнаруживаются не только при легком течении заболевания, но и в период ремиссии. Воспалительный процесс приводит к гиперреактивности бронхов, обструкции и возникновению респираторных симптомов. В связи с этим необходима длительная, иногда постоянная базисная терапия бронхиальной астмы независимо от стадии (обострение или ремиссия) и формы (легкая, тяжелая) заболевания.
В зависимости от выраженности воспаления выделяют четыре степени тяжести течения БА: легкую интермиттирующую, легкую персистирующую, средней тяжести персистирующую, тяжелую персистирующую. Иногда выделяют тяжелую персистирующую стероидозависимую БА. Провести четкую границу между легкой интермиттирующей и легкой персистирующей БА, между легкой персистирующей и среднетяжелой астмой не всегда возможно. Помочь в этом вопросе способны только правильное лечение и адекватный контроль над течением заболевания.
К критериям постановки легкого персистирующего течения относятся симптомы один раз в неделю или чаще, но реже одного раза в день. Обострения заболевания могут нарушать активность и сон. Ночные симптомы возникают чаще двух раз в месяц, пиковая скорость выдоха (ПСВ) > 80% должного значения, колебания ПСВ 20–30% должного значения. При частых обострениях применяется терапия третьей ступени (средней тяжести). Следует также помнить, что у пациентов с легкой астмой высока вариабельность течения БА: обострения могут возникать на фоне вирусных инфекций, в случае контакта с аллергенами, сигаретным дымом, при эмоциональных и физических нагрузках. Качество жизни таких пациентов снижается из-за появления симптомов заболевания и приступов удушья.
Принципы лечения легкой БА изложены в национальных и международных клинических рекомендациях. Препаратами выбора для купирования симптомов легкой астмы являются КДБА. Однако возможность их использования в качестве монотерапии рассматривается только при интермиттирующей БА (первая ступень терапии) [1, 4]. В режиме приема «по требованию» КДБА быстро и эффективно устраняют симптомы БА. Однако действие препаратов ограничено по времени, они не снижают воспаление дыхательных путей и не предупреждают развитие обострений [20, 21].
Препаратами выбора при легкой персистирующей астме являются ИГКС. Альтернативой им служат антагонисты лейкотриеновых рецепторов [22–24]. Если полного контроля заболевания в течение двух недель достичь не удается, назначают ИГКС. Эти противовоспалительные препараты снижают активность воспаления, выраженность ГДП и частоту обострений. Предполагается, что раннее назначение ИГКС способно снизить темпы или предотвратить развитие структурных изменений слизистой оболочки вследствие хронического воспаления. В препаратах бронхов лиц, умерших от астмы, обычно обнаруживают выраженную инфильтрацию слизистой оболочки клетками воспаления [1].
Терапия ИГКС при легкой БА вполне обоснованна. Дело в том, что у пациентов с незначительными проявлениями БА, у которых отмечаются воспалительные изменения, также существует риск смерти от астмы. Таким образом, даже в отсутствие клинических проявлений у пациентов с легкой астмой могут сохраняться воспаление слизистой оболочки бронхов и бронхиальная гиперреактивность.
Итак, легкая БА сама по себе является заболеванием, требующим противовоспалительной терапии низкими дозами ИГКС (100–200 мкг беклометазона дипропионата с пропеллентом гидрофторалканом, 200–400 мкг будесонида через дозированный порошковый ингалятор и т.д.) [25–27]. Если на фоне указанной дозы препарата достичь контроля не удается, пациента переводят на следующую ступень терапии, но он уже не относится к пациентам с легкой БА. Однако перед повышением ступени следует убедиться, что больной реально принимает назначенные препараты, владеет техникой ингаляционного введения лекарственного средства, не имеет постоянного контакта с аллергеном, получает адекватное лечение по поводу сопутствующих заболеваний [28, 29].
Следует отметить, что значительная часть пациентов с легкой БА не привержена регулярной терапии ИГКС. Не случайно возникла концепция приема ИГКС по требованию – логическое продолжение концепции единого ингалятора (MART®, SMART®), зарегистрированной для терапии пациентов со среднетяжелой и тяжелой астмой. В рамках этой концепции особый интерес представляет новый комбинированный препарат СабаКомб®, зарегистрированный в России в марте 2016 г. Препарат выпускается в форме аэрозоля для ингаляций. В состав препарата СабаКомб® входят КДБА сальбутамол (100 мкг) и ИГКС беклометазона дипропионат (250 мкг).
Эффективность и безопасность препарата СабаКомб® оценивали в двойном слепом рандомизированном исследовании BEST с участием около 455 больных легкой астмой, получавших разные схемы терапии шесть месяцев [30]. Критериями включения были легкая персистирующая астма в течение последних шести месяцев, возраст 18–65 лет, ОФВ1 до использования бронхолитика ≥ 75% должного значения, обратимость ≥ 12% после ингаляции 200 мкг сальбутамола или положительный тест с метахолином. Только 30–36% больных имели опыт предшествующей базисной терапии ИГКС. Дизайн исследования BEST представлен на рис. 2.
При оценке функции дыхания и симптомов по четырехбалльной шкале достоверной разницы между группами не выявлено. Тем не менее у больных, получавших комбинацию беклометазона/сальбутамола по требованию, показатель утренней ПСВ был выше (р = 0,03), а уровень симптомов ниже (0,62 против 0,95) по сравнению с теми, кто получал только сальбутамол по требованию. Более существенная разница между группами отмечалась в отношении числа обострений астмы. Доля пациентов с одним и более обострением БА в группе комбинированной терапии «беклометазон/сальбутамол» по требованию и группе регулярной терапии беклометазоном была значительно ниже, чем в группе регулярной терапии комбинацией «беклометазон/сальбутамол» и группе сальбутамола по требованию.
Важно, что кумулятивная доза сальбутамола была сопоставимой во всех группах, а кумулятивная доза беклометазона достоверно (р < 0,001) ниже в группе комбинированной терапии по требованию по сравнению с группами регулярной терапии беклометазоном и регулярной комбинированной терапии беклометазоном/сальбутамолом. Так, среднесуточная доза беклометазона в группе комбинированной терапии по требованию составила 103 мкг, в группе регулярной терапии беклометазоном – 430 мкг. Таким образом, авторы исследования BEST подтвердили, что персистирующая БА требует терапии ИГКС, а терапия комбинацией «беклометазон/сальбутамол» по требованию эквивалентна постоянной терапии беклометазона дипропионатом по основным показателям эффективности лечения (проходимость бронхов, профилактика обострений, симптомы БА), но при этом позволяет снизить общую нагрузку ГКС в четыре раза [30–33].
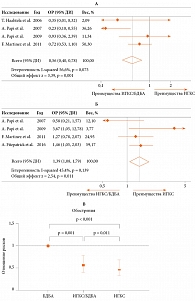
В декабре 2017 г. был опубликован метаанализ результатов шести рандомизированных клинических исследований, в которых изучали эффективность терапии фиксированными комбинациями ИГКС и бета-2-агониста с быстрым началом действия (БДБА) у пациентов с легкой астмой. Согласно метаанализу, всего в исследованиях участвовало 1300 пациентов с интермиттирующей и легкой персистирующей БА. По сравнению с монотерапией сальбутамолом для купирования симптомов, чаще всего используемой у пациентов с легкой астмой, комбинация ИГКС/БДБА по требованию снижала риск обострений астмы (относительный риск (ОР) 0,56; p = 0,001). По сравнению с базисной терапией ИГКС и использованием сальбутамола для купирования симптомов применение ИГКС/БДБА по требованию сопровождалось незначительным увеличением риска обострений астмы (ОР 1,39; p = 0,011) (рис. 3). По сравнению с терапией сальбутамолом новая терапевтическая опция значимо увеличивала время до первого обострения БА (ОР 0,52; p = 0,002). В то же время значимых различий с базисной терапией ИГКС не зафиксировано (ОР 1,3; p = 0,286) (рис. 4). Необходимо учитывать, что для базисной терапии ИГКС характерна низкая приверженность пациентов лечению. Использование комбинации ИГКС/БДБА позволяет увеличить приверженность терапии и снизить кумулятивную дозу ИГКС в 2–5 раз по сравнению с базисной терапией.
На основании проведенного анализа авторы сделали вывод, что эффективность фиксированных препаратов ИГКС/БДБА в режиме «по требованию» (только при возникновении симптомов БА) превосходит таковую терапии сальбутамолом для купирования симптомов и сравнима с эффективностью базисной терапии ИГКС.
Итак, назначение фиксированных комбинаций ИГКС/БДБА рассматривается как высокопотенциальная терапевтическая опция, особенно у пациентов с низкой приверженностью терапии [34].
В 2017 г. группой экспертов Российского респираторного общества и Российской ассоциации аллергологов и клинических иммунологов были разработаны согласованные рекомендации по выбору терапии для пациентов с легкой астмой. Эксперты сошлись во мнении, что, поскольку легкая астма зачастую недооценивается как пациентом, так и врачом, необходимы актуализация проблемы и пересмотр подходов к терапии. Схема выбора терапии при легкой астме, рекомендованная российскими экспертами, представлена в таблице [32].
Заключение
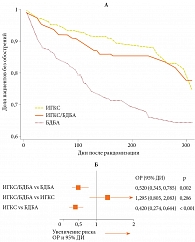
Легкое течение БА может долгое время протекать бессимптомно, но приводить к тяжелым обострениям, требующим срочной госпитализации. Легкое течение не гарантирует больному хороший контроль над симптомами и низкий риск обострений. Например, в исследовании AIR контроль над заболеванием отмечался только у 55% больных легкой БА [35]. В исследовании, проведенном в 2009 г. в США, оптимальный контроль зафиксирован у 58 и 69% пациентов с интермиттирующей и легкой персистирующей БА соответственно [36]. У 23% российских больных БА, получавших терапию первой-второй ступени по GINA, имела место неконтролируемая БА, у 38% – частичный контроль над заболеванием [37].
Основными причинами отсутствия контроля у пациентов с легкой БА являются низкая приверженность регулярной терапии ИГКС и неправильная техника ингаляции.
В российских согласованных рекомендациях сформулированы четкие показания к назначению фиксированных комбинаций ИГКС/КДБА по требованию [31]. В большинстве случаев БА – пожизненное или по крайней мере многолетнее заболевание с риском развития тяжелых обострений. Поэтому важно использовать все средства, позволяющие максимально выполнить рекомендации и застраховать пациента на случай развития обострений.
Своевременная диагностика и адекватное лечение позволяют предотвратить прогрессирование заболевания. Однако низкая приверженность пациентов с легкой формой БА регулярной базисной терапии ИГКС требует новых терапевтических подходов. В связи с этим перспективным представляется применение фиксированной комбинации беклометазона/сальбутамола (СабаКомб®). Препарат СабаКомб® можно использовать и для поддерживающей терапии, и для купирования симптомов легкой БА у взрослых пациентов.
Интермиттирующий прием комбинации ИГКС/КДБА – перспективный вариант лечения легкой БА, позволяющий снизить риск обострений, добиться контроля над заболеванием и сохранить качество жизни.
N.P. Knyazheskaya
N.I. Pirogov Russian National Research Medical University
Contact person: Nadezhda Pavlovna Knyazheskaya, kniajeskaia@mail.ru
As practice shows, mild asthma is quite difficult to be diagnosed. Paradoxically, but the disease responding well to therapy is difficult to be treated: patients often refuse to use and doctors to prescribe basic drugs which include in particular inhaled glucocorticosteroids (ICS) in low doses. It is not surprising that in patients with mild BA severe exacerbations develop on the background of low adherence to therapy. The appointment of fixed combination of beta-2-short-acting agonist and ICS on demand is the effective and proven method of mild BA treatment, allowing reducing the risk of exacerbations and ICS drug load, as well as to maintain the quality of life. Fixed combination SabaСomb® (beclomethasone dipropionate/salbutamol) is featured by an extensive evidence base and efficiency in the treatment of patients with mild BA.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.