Безопасность и эффективность применения железа протеин сукцинилата с фолиновой кислотой при лечении железодефицитной анемии у беременных женщин
- Аннотация
- Статья
- Ссылки

Частота анемий у беременных довольно высока и колеблется от 15 до 30%. По данным Минздравсоцразвития РФ, за последние 10 лет частота анемий у беременных увеличилась в 6,3 раза. Около 90% всех анемий у беременных приходится на долю железодефицитной (ЖДА). По данным ряда авторов, анемией страдают примерно 56% беременных в зависимости от места жительства и социально-экономического положения [2, 3].
Этиология, клиника и диагностика ЖДА
При железодефицитной анемии развивается быстрая утомляемость, слабость, возможна потеря аппетита, одышка и отеки. При тяжелой анемии нарушается основная функция эритроцитов – доставка кислорода к тканям организма. Таким образом, возникающие при анемии патологические изменения связаны с гипоксией. Выраженный дефицит железа способствует увеличению риска преждевременных родов, задержке роста плода [2, 4].
Дефицит железа во время беременности связан с увеличением потребности в нем организма беременной женщины. Так, во II–III триместрах он достигает 5,6–6 мг/сут, что обусловлено увеличением расхода железа, связанным с развитием плаценты и плода (до 350–380 мг), образованием дополнительного глобулярного объема, сопровождающегося усиленным эритропоэзом (450–550 мг), увеличением размеров матки и другими потребностями (150–200 мг) [5, 16].
Железо способно связываться с глобулином трансферрином, который синтезируется печенью. Трансферрин обладает специфической способностью связывать, транспортировать и отдавать железо; он активно участвует в обмене железа в костном мозге, связывается с рецепторами на эритробластах и клетках ретикуло-гистиоцитарной системы, выполняя функцию носителя и распределителя железа. Депо железа – это главным образом печень, селезенка и костный мозг. Резервы железа представлены в виде двух негеминовых соединений: растворимого ферритина – белкового комплекса, выполняющего роль временного хранилища железа, и нерастворимого гемосидерина, который накапливается в печени (клетках Купфера), в костном мозге, макрофагах и может использоваться медленно, при необходимости. Общее количество резервного железа составляет примерно 1500 мг [4, 7].
Потребность организма в железе обеспечивается в основном за счет железа, поступающего с пищей. Частично она удовлетворяется за счет собственных запасов железа или при приеме препаратов железа. Многоплодная беременность и длительная лактация способствуют истощению депо железа [8, 9].
По литературным данным, анемия осложняет течение беременности и родов. В 40–50% случаев развивается гестоз, преждевременные роды наступают у 11–42% женщин, слабость родовой деятельности отмечается у 10–15%, кровотечения в родах возникают у 10% рожениц, послеродовой период осложняется гнойно-септическими заболеваниями у 12% и гипогалактией у 38% родильниц [2, 6, 10, 11].
Установлено, что дефицит железа у беременных приводит к развитию ЖДА у новорожденных, что неблагоприятно сказывается на умственном и моторном развитии ребенка и может стать причиной серьезных нарушений иммунного статуса в раннем неонатальном периоде. Почти у половины детей, рожденных матерями с ЖДА, к концу первого года жизни диагностируется анемия [12].
Выделяют следующие признаки железодефицитной анемии у беременных:
- гемоглобин ниже 110 г/л;
- эритроциты менее 3,5 млн;
- цветовой показатель ниже 0,8–0,85;
- гематокрит менее 0,30–0,33;
- сывороточное железо менее 10 мкмоль/л (10 мкг/л);
- возрастание железосвязывающей способности сыворотки (ЖССС).
Степень тяжести анемии беременных определяют на основании классификации М.М. Шехтмана [3, 13] в зависимости от уровня гемоглобина:
- легкая – 110–91 г/л;
- среднетяжелая – 90–81 г/л;
- тяжелая – ниже 80 г/л.
Исследования показали, что профилактика ЖДА показана следующим категориям беременных женщин:
- в популяциях с высокой распространенностью дефицита железа;
- при обильных и длительных менструациях, предшествовавших беременности;
- при беременностях, следующих друг за другом;
- при многоплодной беременности (60–100 мг/сут);
- при длительной лактации.
Для профилактики ЖДА, согласно рекомендации ВОЗ, достаточно принимать 40–60 мг железа в течение двух последних триместров.
В первом триместре не рекомендуется 2-валентное (солевое) железо из-за возможного тератогенного воздействия на плод. Необходимо помнить, что избыток железа не всасывается и часто вызывает побочные реакции со стороны желудочно-кишечного тракта.
Лечение ЖДА
Лечение железодефицитной анемии основывается на применении препаратов железа и рациональном питании.
Абсорбция железа из продуктов питания зависит от ряда факторов. Железо находится в пище в трехвалентной форме и, прежде чем абсорбироваться, должно быть восстановлено до двухвалентного железа. Максимальное количество железа, которое может усваиваться из пищи, не превышает 2,5 мг в сутки. Железо для синтеза гемоглобина поступает не только из пищи, но и из распадающихся эритроцитов. После поглощения железо образует комплекс с трансферрином и поступает в эритробласт костного мозга.
При применении препарата железа на 7–10-й день от начала лечения наблюдаются первые изменения в крови: увеличение числа ретикулоцитов.
Содержание гемоглобина повышается от 0,3 до 1,0 г в неделю, что выражается существенным увеличением средней концентрации клеточного гемоглобина (СККГ) спустя 2–3 недели после начала терапии, но не ранее 10–14-го дня. Повышение уровня гемоглобина на 50% происходит приблизительно в течение месяца. В ряде случаев сроки нормализации показателей гемоглобина увеличиваются до 6 недель. После восстановления уровня гемоглобина необходимо продолжение лечения в течение 1–2 месяцев в меньших (профилактических) дозах с целью пополнения запасов железа в организме.
Среди побочных явлений, связанных с приемом железа внутрь, наиболее частыми являются тошнота, анорексия, металлический вкус во рту, запоры, реже – поносы [14, 15].
Большинство современных препаратов железа вызывают незначительные побочные явления. В этих случаях препарат отменяют и используют парентеральный путь введения.
Следует отметить, что препараты трехвалентного железа, представляющие собой железосодержащие комплексы, имеют более высокий профиль безопасности по сравнению с двухвалентными солевыми препаратами железа 1-го поколения.
Цель, материалы и методы исследования
Цель нашего исследования – оценить эффективность и переносимость препарата трехвалентного железа последнего поколения Ферлатум Фол (железа протеин сукцинилат с фолиновой кислотой) в лечении железодефицитной анемии у беременных женщин.
Критерии включения: возраст женщин – от 16 до 45 лет, срок беременности – от 12 недель, уровень Hb – менее 110 г/л, цветовой показатель – ниже 0,85, сывороточное железо – ниже 12 мкмоль/л.
Критерии исключения: острые и хронические инфекционные заболевания, заболевания желудочно-кишечного тракта (язвы, эрозии, энтериты, резекция тонкой кишки, резекция желудка по Бильрот-II, синдром недостаточности всасывания и др.), гемосидероз, гемохроматоз, нарушение усвоения железа (сидероахрестическая анемия, свинцовая анемия, пернициозная анемия), анемия с вероятностью смешанного генеза (дефицит железа и витамина В12, железоперераспределительные анемии на фоне активного воспалительного процесса и др.), почечная недостаточность, цирроз печени, хронический панкреатит, гипотиреоз, прием других препаратов железа, антацидов, аскорбиновой кислоты. Отказ пациента от лечения и выполнения предписаний врача.
Методы исследования: общеклиническое исследование перед началом лечения, через 10–12 дней, через 30 дней и через 60 дней.
Определение следующих гематологических параметров: количества эритроцитов, цветового показателя (ЦП), уровней гематокрита, гемоглобина, сывороточного железа, трансферрина, ферритина, ретикулоцитов, общей железосвязывающей способности сыворотки (ОЖСС). Оценивали параметры артериального давления, пульса в покое и цвет кожных покровов, астении.
Результаты
Было обследовано 60 беременных женщин с железодефицитной анемией в возрасте 24–36 лет. Все они принимали препарат Ферлатум Фол (раствор 15 мл – 800 мг железа протеин сукцинилата в одном флаконе (эквивалентно 40 мг элементарного трехвалентного железа) и 185 мкг фолиновой кислоты (0,235 мг в виде кальция фолината пентагидрата содержится в крышке-дозаторе)) по 1 флакону 2 раза в сутки – утром и вечером ежедневно в течение 60 дней. Средний возраст женщин составил 25,6 ± 2,8 лет, срок беременности на начало исследования – 16–33 недели.
Из осложнений беременности у этих женщин угроза прерывания беременности наблюдалась в 83,3 ± 6,8% случаев, поздний гестоз – в 23,3 ± 7,7%, хроническая плацентарная недостаточность – в 10 ± 5,5% и гипотрофия плода – в 6,7 ± 4,6%.
Из соматической патологии чаще наблюдались хронический пиелонефрит вне обострения в 26,7 ± 8,1% случаев, сахарный диабет 1 и 2 типа – в 20,0 ± 7,3%, наследственная тромбофилия – в 6,7 ± 4,6%.
В начале исследования 27 (90 ± 5,5%) беременных предъявляли жалобы на астению, головокружение. При объективном исследовании у 16 (53,3 ± 9,1%) пациенток выявлена тахикардия (ЧСС ≥ 80 ударов в минуту), средняя ЧСС составила 80,4 ± 0,8 ударов в минуту. Бледность кожных покровов отмечена у 20 (66,7 ± 8,6%) пациенток с ЖДА. Уровень артериального давления (АД) варьировал от 90/60 до 105/65 мм рт. ст. Средние показатели эритропоэза до начала лечения составляли: эритроциты – 3,3 ± 0,3 х 106 мм3, гемоглобин – 103,6 ± 5,0 г/л, гематокрит – 29,5 ± 1,6%, ретикулоциты – 5,2 ± 1,7‰, ЦП – 79,8 ± 2,5. Средний уровень сывороточного железа составил 9,0 ± 2,2 мкмоль/л, трансферрина – 3,2 ± 0,4 мг/л, ферритина – 18,1 ± 6,6 мкг/л, ОЖСС – 86,2 ± 2,0 мкмоль/л.
На момент окончания исследования из 60 беременных 38 (63,3 ± 8,8%) пациенток выписались с прогрессирующей беременностью и 22 (36,7 ± 8,8%) родили. Пятнадцать женщин родоразрешились через естественные родовые пути, кесарево сечение было проведено у 5 беременных женщин, из них у 2 – в связи с преждевременной отслойкой нормально расположенной плаценты. Средняя кровопотеря при естественных родах составила 240,9 ± 28,7 мл, при кесаревом сечении – 663,6 ± 122,6 мл. Преждевременные роды были у 3 пациенток (2 двойни). Родились 24 живых ребенка (2 двойни). Средняя масса тела при рождении у новорожденных составила 2784,8 ± 694,7 г, длина – 47,4 ± 4,1 см, средняя оценка по шкале Апгар составила 7 ± 1,4 балла.
В послеродовом периоде ЖДА наблюдалась у 5 женщин (8,3%), среднее значение гемоглобина составило 103,9 ± 17,3 г/л. Из осложнений в послеродовом периоде имело место 1 гипотоническое кровотечение в раннем послеродовом периоде.
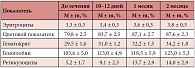
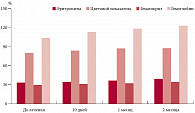
В таблицах 1 и 2 представлена динамика гематологических параметров у беременных в течение всего периода исследования.
Из данных таблицы 1 и рисунка 1 видно, что в результате лечения все гематологические показатели улучшились. Уровень эритроцитов увеличился на 0,5 х 106 (13,2%), гемоглобина – на 20 единиц (15,8%), гематокрита – на 4,7 (13,8%), ЦП – на 0,08 (9%), число ретикулоцитов увеличилось в 2,7 раза.
Из данных таблицы 2 видно, что уровень сывороточного железа вырос в 1,9 раза – на 49%, трансферрина – на 9,1%, ферритина – на 28,8%, уровень ОЖСС снизился на 10,7% (с 86,2% перед началом лечения до 80,8% через 2 месяца).
Обсуждение и выводы
В результате проведенного лечения беременных с ЖДА препаратом Ферлатум Фол (железа протеин сукцинилат в сочетании с фолиновой кислотой) было показано, что его эффективность является высокой. Показатели эритропоэза увеличились у всех исследуемых женщин. Увеличение числа эритроцитов составило 13,2%, гемоглобина – 15,8%, число ретикулоцитов увеличилось в 2,7 раза. Уровень сывороточного железа увеличился уже через 10–12 дней и оставался высоким на протяжении всего лечения. Показатели ферритина начали увеличиваться через 10–12 дней лечения и достигли пика через 1 месяц, после чего стабилизировались на достаточно высоком уровне. Показатель ОЖСС максимально снизился к концу 1-го месяца лечения, затем наметилась тенденция к некоторому повышению.
Хорошая переносимость и безопасность препарата наблюдалась в 100% случаев. Никаких побочных эффектов, связанных с приемом препарата Ферлатум Фол, обнаружено не было.
Препарат Ферлатум Фол с учетом его высокой эффективности, безопасности и отличной переносимости может быть использован для лечения ЖДА при беременности.Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.