Персонифицированный подход к лечению беременных с бактериальным вагинозом
- Аннотация
- Статья
- Ссылки
- English
Материал и методы. В исследовании участвовало 96 беременных, которые были разделены на три группы: 24 пациентки первой группы применяли клиндамицин вагинально по одной свече на ночь в течение семи дней и лактобактерии по одной капсуле два раза в сутки 14 дней, 35 пациенток второй группы – клиндамицин 300 мг по одной таблетке два раза в день семь дней, клиндамицин + бутоконазол крем 5 г в течение семи дней, лактобактерии по одной капсуле два раза в день 14 дней, 37 пациенток третьей группы – клиндамицин + бутоконазол крем 5 г в течение семи дней, нистатин 1 млн два раза в день семь дней, лактобактерии по одной капсуле два раза в день 14 дней.
Результаты. Эффективность лечения в первой группе составила 95,8%: по критерию Амселя – 100%, по результату микроскопического исследования – 91,6%, ПЦР – 95,8%. Во второй группе эти показатели составили 98, 100, 94 и 94,2%, в третьей – 97,2, 100, 100 и 91,8% соответственно.
Выводы. Суммарная эффективность лечения достигла 97%. Дифференцированный подход к лечению повышает эффективность терапии на 7% и снижает частоту рецидивов в два раза.
Материал и методы. В исследовании участвовало 96 беременных, которые были разделены на три группы: 24 пациентки первой группы применяли клиндамицин вагинально по одной свече на ночь в течение семи дней и лактобактерии по одной капсуле два раза в сутки 14 дней, 35 пациенток второй группы – клиндамицин 300 мг по одной таблетке два раза в день семь дней, клиндамицин + бутоконазол крем 5 г в течение семи дней, лактобактерии по одной капсуле два раза в день 14 дней, 37 пациенток третьей группы – клиндамицин + бутоконазол крем 5 г в течение семи дней, нистатин 1 млн два раза в день семь дней, лактобактерии по одной капсуле два раза в день 14 дней.
Результаты. Эффективность лечения в первой группе составила 95,8%: по критерию Амселя – 100%, по результату микроскопического исследования – 91,6%, ПЦР – 95,8%. Во второй группе эти показатели составили 98, 100, 94 и 94,2%, в третьей – 97,2, 100, 100 и 91,8% соответственно.
Выводы. Суммарная эффективность лечения достигла 97%. Дифференцированный подход к лечению повышает эффективность терапии на 7% и снижает частоту рецидивов в два раза.



Введение
Патологические бели часто отмечаются у гинекологических пациенток. К предикторам возникновения белей относят психоэмоциональный стресс, половой контакт, курение, спринцевание. Согласно последним данным, употребление большого количества углеводов и отсутствие в рационе мяса служат факторами риска развития бактериального вагиноза (БВ) [1].
На фоне БВ снижается содержание лактобактерий и увеличивается уровень условно патогенных бактерий, в том числе связанных с БВ. Главную роль в развитии БВ играют Gardnerella vaginalis и Atopobium vaginae [2]. Паритет беременностей и родов повышает частоту БВ. При повреждениях и деформации шейки матки содержимое цервикального канала поступает во влагалище, в результате чего изменяется pH, а именно снижается кислотность [3]. Предиктором развития БВ считается также нарушение микрофлоры кишечника. В 50% случаев имеют место БВ и дисбактериоз кишечника [4].
Частота рецидивов БВ достигает 80% в течение девяти месяцев после лечения, 60% – в течение 12 месяцев. Согласно клиническим рекомендациям, критерием выздоровления служит результат микроскопического исследования спустя 14 дней после терапии [5].
По данным зарубежных авторов, в настоящее время существуют диагностические тесты для подтверждения БВ. Тест Nuswab (LabCorp, Северная Каролина) – качественный показатель определения A. vaginae, бактерии Megasphaera 1-го типа, Lactobacillus crispatus. Тест SureSwab – качественный и количественный показатель определения Lactobacillus spp., A. vaginae, Megasphaera-1, G. vaginalis. ПЦР-исследование (Нью-Джерси) применяют для определения качественного и количественного показателя Candida albicans, C. tropicalis, C. parapsilosis, С. dubliniensis, Lactobacillus spp., A. vaginae, Megasphaera-1, G. vaginalis. Комплексный анализ (Нью-Джерси) позволяет установить качественный и количественный показатель доминирования Lactobacillus spp., A. vaginae, Megasphaera-1, G. vaginalis. Тест Fem Exam (Калифорния) демонстрирует уровень фермента сиалидазы, качественный показатель pH влагалища и активность аминов. Иммуноферментный анализ (ИФА), система IMMULITE (Германия), позволяет установить концентрацию интерлейкина (ИЛ) 6 и индуцируемого белка 10 в амниотической жидкости и уровень фактора некроза опухоли (ФНО) альфа во влагалище. Метод исследования ИФА, экспресс-тест QuickLine (Германия) определяют уровни ИЛ-6 и ФНО-альфа [6].
Золотым стандартом диагностики БВ признаны микроскопия по граму, оценка по Ньюдженту. В России применяются также молекулярные биологические тесты [1]. Используется ПЦР-диагностика: чувствительность теста Фемофлор-16 (ЗАО «ДНК-Технология», Москва) достигает 99%, специфичность – 93%, теста АмплиСенс Флороценоз – 100 и 91% соответственно [7].
Цель – разработать дифференцированный подход к терапии беременных с БВ.
Материал и методы
В исследование, проведенное в женской консультации (Лобненская центральная городская больница), было включено 96 беременных в возрасте 18–45 лет с установленным и лабораторно подтвержденным диагнозом БВ.
Критериями включения в исследование были:
- возраст беременных во втором триместре 18–45 лет;
- установленный диагноз БВ;
- одноплодная беременность;
- наличие подписанного информированного согласия на участие в исследовании.
Критерии невключения:
- инфекции, передаваемые половым путем, выявленные во время беременности;
- непереносимость клиндамицина, нистатина, препарата Лактожиналь, других вагинальных средств;
- хронические заболевания в стадии декомпенсации или сопровождающиеся полиорганной недостаточностью, острые психические заболевания.
Диагноз БВ у беременных был установлен на основании критериев Амселя и ПЦР-исследования (АмплиСенс Флороценоз).
Пациентки были разделены на три группы в зависимости от возбудителя: 24 пациентки первой группы (G. vaginalis > 106–109 ГЭ/мл, Enterobacteriaceae, Staphylococcus spp. > 104 ГЭ/мл) применяли клиндамицин вагинально по одной свече на ночь в течение семи дней и лактобактерии по одной капсуле два раза в сутки 14 дней, 35 пациенток второй группы (G. vaginalis > 106–109 ГЭ/мл, A. vaginae > 106 ГЭ/мл) – клиндамицин 300 мг по одной таблетке два раза в день в течение семи дней, клиндамицин + бутоконазол крем 5 г семь дней, лактобактерии по одной капсуле два раза в день 14 дней, 37 пациенток третьей группы (G. vaginalis в титре > 106–109 ГЭ/мл, C. albicans > 104 ГЭ/мл) – клиндамицин + бутоконазол крем 5 г семь дней, нистатин 1 млн два раза в день в течение семи дней, лактобактерии по одной капсуле два раза в день 14 дней.
Контрольную группу составили 26 пациенток.
Статистическая обработка данных проводилась в программе SPSS STATISTICS v. 26. Количественные показатели оценивали на соответствие нормальному распределению с помощью критерия Колмогорова – Смирнова. Показатели, соответствовавшие нормальному распределению, представляли в виде двух параметров – среднего арифметического (M) и стандартного отклонения (SD). Для сравнения количественных показателей в трех группах использовали параметрические критерии, t-критерий Cтьюдента, 95%-ный доверительный интервал (ДИ) в отношении шансов (ОШ).
Результаты
Беременность наступала самопроизвольно в естественном цикле. Средний возраст наступления первой беременности составил 25,6 ± 4,8, второй – 30,1 ± 5,5 года. Характеристика пациенток представлена в табл. 1.
Были проанализированы исходы предыдущих беременностей: аборт, неразвившаяся беременность, выкидыш. Как показал анализ данных, в первой группе чаще встречались аборты (ОШ 3,9; 95% ДИ 0,20–0,40), во второй – неразвившиеся беременности (ОШ 1,39; 95% ДИ 0,50–0,42), в третьей – самопроизвольные выкидыши (ОШ 1,01; 95% ДИ 0,50–0,50) (табл. 2).
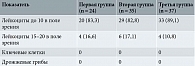
У всех пациенток до лечения выполнялась оценка критериев Амселя. Брали гинекологический мазок на флору на предметное стекло и в пробирку с транспортной средой с муколитиком на ПЦР-исследование. Выполнено микроскопическое исследование гинекологического мазка до лечения. Согласно полученным результатам, количество лейкоцитов у 20 (83,3%) пациенток первой группы составило 25–30 в поле зрения, у 27 (77,1%) беременных второй группы – 25–30 в поле зрения, у 37 (100%) пациенток третьей – 40–60 в поле зрения. У пациенток всех трех групп обнаружены ключевые клетки, у всех беременных третьей группы – дрожжевые грибы. Результаты показателей микрофлоры до лечения (ПЦР-исследование АмплиСенс Флороценоз):
- первая группа: титр G. vaginalis – 106 ± 1,2, Lactobacillus spp.– 102 ± 2,6, Enterobacteriaceae – 105 ± 1,9, Staphylococcus spp. – 105 ± 1,4;
- вторая группа: титр G. vaginalis – 106 ± 3,4, A. vaginaе – 105 ± 3,7, Lactobacillus spp.– 103 ± 2,2;
- третья группа: титр G. vaginalis – 106 ± 2,2, C. albicans – 105 ± 2,0, Lactobacillus spp.– 103 ± 1,2. У двух беременных обнаружены C. glabrata, C. krusei в титре > 105.
После лечения у беременных брали биоматериал – гинекологический мазок на флору и ПЦР-исследование АмплиСенс Флороценоз. Результаты показателей микроскопического исследования мазка на флору после лечения отражены в табл. 3 и 4.
После терапии беременные не предъявляли клинических жалоб. Показатель pH-метрии в группах был в пределах нормы – 3,8–4,5. У 96 (100%) беременных показатель аминного теста отрицательный. Критерии Амселя отрицательные.
Эффективность лечения, по данным микроскопического исследования гинекологического влагалищного мазка, в первой группе составила 91,6%, во второй – 94%, в третьей – 100%, по результатам ПЦР – 95,8, 94,2 и 91,8% соответственно. Общая эффективность лечения в первой группе составила 95,8%, во второй – 97,2%, в третьей – 98%. Суммарная эффективность – 97%.
Средний cрок окончания беременности в исследуемых группах составил 38,2 недели, вес плода – 3280 г, рост – 51,5 см. У 87 (90,6%) пациенток самопроизвольные роды произошли на сроке 38 полных недель.
Обсуждение
В исследовании беременные одновременно получали пробиотик и антибиотик. Наблюдение за пациентками продолжалось 24 дня. Клиническое выздоровление наступило у 88,9% пациенток первой группы, 86,4% – второй и 87% пациенток третьей группы. Общая эффективность лечения составила в первой группе 66,7%, во второй – 59,7%, в третьей – 63%. Данное исследование продемонстрировало одинаковую эффективность терапии во всех исследуемых группах [8].
Систематический обзор трех зарубежных исследований показал, что применение пробиотика ассоциируется с уменьшением частоты рецидивов БВ на 45% по сравнению с плацебо или монотерапией метронидазолом (14,8 против 25,5%; отношение рисков 0,55; 95% ДИ 0,33–0,91). Пробиотик снижает частоту рецидива БВ в два раза и повышает эффективность лечения [9].
Выводы
В настоящем исследовании применяли метод ПЦР АмплиСенс Флороценоз с целью определения количества возбудителей для целенаправленного выявления и повышения эффективности лечения у беременных с БВ во втором триместре. Установлено, что дифференцированный подход к лечению способствует повышению эффективности терапии на 7%.
N.Z. Mammaeva, E.I. Manukhina, PhD, Prof.
Russian University of Medicine
Contact person: Naina Z. Mammaeva, letuchka92@mail.ru
The aim is to develop a differentiated approach to the treatment of pregnant women with bacterial vaginosis in the second trimester.
Material and methods. The study involved 96 pregnant women who were divided into three groups: 24 patients of the first group used clindamycin, one vaginal suppository per night for seven days and lactobacilli one capsule twice a day for 14 days, 35 patients of the second – clindamycin 300 mg one tablet twice a day for seven days, clindamycin + butoconazole cream 5 g for seven days, lactobacilli one capsule twice a day for 14 days, 37 patients of the third group – clindamycin + butoconazole cream 5 g for seven days, nystatin 1 million units twice a day for seven days; Lactobacilli one capsule twice a day for 14 days.
Results. The effectiveness of treatment in the first group was 95.8%: according to the Amsel criteria – 100%, according to the result of microscopic examination – 91.6%, PCR – 95.8%. In the second group, these indicators were 98, 100, 94 and 94.2%, in the third – 97.2, 100, 100 and 91.8%, respectively.
Conclusions. The total effectiveness of the treatment reached 97%. A differentiated approach to treatment increases the effectiveness of therapy by 7% and reduces the frequency of relapses by half.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.