Боль в плече: проблемы диагностики и лечения
- Аннотация
- Статья
- Ссылки
- English
Различные формы поражения плечелопаточной области встречаются в практике неврологов, ортопедов, ревматологов и врачей других специальностей. Клинический полиморфизм обусловлен многообразием этиологических факторов и различными механизмами поражения.
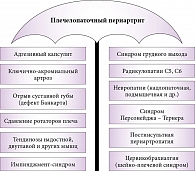
В 1872 г. для синдрома, характеризующегося скованностью и хронической болью в области плечевого сустава из-за поражения периартикулярных тканей, S. Duplay предложил термин periarthritis humeroscapularis (плечелопаточный периартрит). Этот диагноз прочно вошел в клиническую практику, повсеместно используется и в настоящее время, несмотря на то что в Международной классификации болезней 10-го пересмотра (МКБ-10) на смену ему пришел диагноз «адгезивный капсулит» (в англоязычной литературе frozen shoulder – «замороженное» плечо). Если во времена S. Duplay данный синдром ассоциировался с «замороженным» плечом, то в дальнейшем этот термин стали использовать для обозначения всех периартикулярных поражений плечевой области (рис. 1). Такое обобщение не позволяет детализировать клинические особенности и проводить адекватные диагностические и лечебные мероприятия.
Попытки серьезного исследования периартикулярных поражений плечевого сустава всегда обнажали гетерогенность клинических форм плечелопаточного периартрита и несостоятельность их объединения в одно заболевание. Плечелопаточный периартрит активно изучался неврологами, хирургами, ревматологами, которые привносили в видение проблемы специфические для каждой из этих специальностей представления, предлагали собственную классификацию и терминологию этой группы заболеваний. В результате в медицинской литературе накопилось огромное количество работ, посвященных плечелопаточному периартриту, при этом осталось неясным, изучали авторы одно или разные заболевания. Данная ситуация привела к невозможности сопоставления результатов исследований, в частности, по распространенности и оценке эффективности различных методов лечения [1, 2]. Появление в последние годы новых клинических дефиниций, таких как повреждение суставной губы, синдром «столкновения», несомненно, связано с развитием возможностей лучевой диагностики. Нельзя не согласиться с Л. Фергюссон, что «синдром „замороженного“ плеча – это не до конца разгаданное заболевание и вызов клиническим навыкам любого врача» [3].
Этиология
Высокая распространенность болевых синдромов плечевого пояса обусловлена не только инволютивными дегенеративными изменениями в околосуставных тканях плечевого сустава, но и значительной нагрузкой в повседневной жизни, особенно в неблагоприятных бытовых и профессиональных условиях.
Существуют различные точки зрения на причины возникновения стойкого болевого синдрома и ограничения подвижности в плечевом суставе. С одной стороны, «застывшее» плечо рассматривается как последствие любого патологического процесса и вынужденной иммобилизации плечевого пояса, не закончившихся выздоровлением, с другой стороны, данный синдром развивается в отсутствие конкретного повреждения или провоцирующего события. Поэтому правомерно говорить об идиопатическом, первичном капсулите и вторичном, возникшем после различных травматических эпизодов (падение на плечо или с опорой на руку, сопровождающееся надрывом связок, сухожилий и др.).
На развитие синдрома «замороженного» плеча оказывают влияние висцеральные заболевания, при которых боль носит отраженный характер. При этом боль может быть вызвана заболеваниями, локализованными в других частях тела, и принята за поражение плеча или окружающих его тканей. Вызывать боль, отдающую в плечо, могут различные сердечные заболевания (ишемическая болезнь сердца, миокардиодистрофия), поражения плевры, диафрагмальная грыжа, поддиафрагмальные заболевания (холецистопатия, желчнокаменная болезнь и др.). В данном случае раздражение нижней части диафрагмы по диафрагмальному нерву направляется в среднешейные сегменты и может обусловливать рефлекторную боль и повышение мышечного тонуса в области дельтовидной мышцы, иннервация которой связана с этими же сегментами.
В исследование проблемы отраженной боли в области плеча определенный вклад внесли гинекологи. Так, в 1915 г. М.Н. Лапинский описал синдром (впоследствии названный его именем): отраженная боль вегетативно-висцерального типа при аднексите локализуется в области сердца, лопатки. Возможно, данный феномен объясняется тем, что яичник в период эмбрионального развития закладывается на уровне шеи и, спускаясь в малый таз, сохраняет висцеральную иннервацию от шейного сегмента. Я.М. Павлонский (1930) обратил внимание на остро развившийся болевой синдром в области плечевого сустава, возникший при прервавшейся внематочной беременности. Следует отметить, что не только травматические повреждения непосредственно в области плечевого пояса, но и «травмы на отдалении» (например, перелом луча в «типичном месте») могут быть факторами риска развития тугоподвижности и болевого синдрома в области плеча. Отдельной проблемой является постинсультная периартропатия, развившаяся на стороне гемипареза, при которой контрактура сочетается с выраженным болевым синдромом. Такие источники боли могут создать большие трудности при распознавании и истолковании симптомов, обнаруживаемых при осмотре плечевого сустава.
До настоящего времени сохраняется укоренившееся мнение о ведущей роли шейного остеохондроза в развитии болевых синдромов плеча. Проблема неоднозначна. С одной стороны, несомненно, нарушение нейротрофической функции вследствие ирритативных или компрессионных поражений спинномозговых (корешков С5, С6) и периферических нервов (надлопаточного, подмышечного и др.) может способствовать формированию в области плеча locus minoris resistentiae и предрасполагать к формированию тендинозов, капсулита и других дегенеративно-дистрофических заболеваний плечевого пояса. С другой стороны, нельзя не учитывать значение патологической рефлекторной ирритации как от дегенеративно измененных структур позвоночно-двигательного сегмента (межпозвонковых суставов, дисков, связок), так и от внутренних органов, в частности желчного пузыря, легких, влияющей на развитие локального гипертонуса и болевого синдрома в области плечевого сустава.
По мнению Дж. Трэвелл и Д.Г. Симонса (1989), причиной синдрома «замороженного» плеча может быть миофасциальная дисфункция подлопаточной мышцы, связанная с формированием в ней «триггерных зон» [4]. Сторонники миофасциальной теории полагают, что развивается дисфункция (укорочение) и других мышц, а не только подлопаточной, вследствие чего изменяется положение плеча в суставной впадине и лопатке по отношению к грудной клетке. Клинически у больного с синдромом «замороженного» плеча возникает ряд суставных дисфункций, наиболее важная из которых – положение лопатки. При капсулите лопатка часто фиксирована вблизи подмышечной ямки и приподнята и поэтому суставная впадина, с которой сочленяется плечевая кость, находится в неправильном положении. Лопатка и плечо, как правило, двигаются единым блоком, и при попытке движения плечо как бы наталкивается на болезненную «крышу», или барьер, слишком низкий для нормального объема движений. Плечевая кость, подтягиваясь кверху, снижает вместимость капсулы и вызывает явление сокращенной капсулы, плотно охватывающей головку плечевой кости. Данная концепция подтверждается успешными результатами лечения при воздействии на «триггерные зоны» как подлопаточной, так и соседних с ней мышц [2, 4, 5].
Мнения авторитетных специалистов противоположны и носят дискуссионный характер. Одни высказывают мнение, что «застывшее» плечо обнаруживает себя только в тех случаях, когда рука, опущенная и прижатая к туловищу, фиксирована чем-либо. Другие считают, что плечевой сустав, функционирующий ежедневно с полным размахом движений, не «застывает». Известны случаи, когда адгезивный капсулит развивался у высококвалифицированных спортсменов и рабочих в силу их основной деятельности, связанной с физическим перенапряжением плечевого пояса. Разнообразие и полярность различных причин еще раз подтверждают неоднозначность как причинно-следственных связей, так и подходов к диагностике заболеваний плечевого пояса.
Патоморфология
В настоящее время адгезивный капсулит описывается как капсулярный фиброзит с характерными утолщениями, сокращением и слипанием синовиальной оболочки [5–7]. Полость нижнего заворота (дупликатура) плечелопаточного сустава при «застывшем» плече облитерирована (рис. 2), поверхности синовиальной оболочки капсулы в области дупликатуры сращены между собой и спаяны с головкой. Спайки стенок дупликатуры ограничивают отведение руки в плечевом суставе.
О воспалительном характере процесса свидетельствует тот факт, что нормальный сустав при внутрисуставной инъекции вмещает 25–30 мл жидкости, а капсула «замороженного» сустава – только 5–10 мл [5]. Следует отметить, что описанные Р. Вирховым и его последователями дегенеративные изменения подтверждаются современными данными. При исследовании биоптатов, взятых из участков мышц ротаторов (вращающей манжеты) плеча, околосуставной сумки, клювововидно-плечевой связки, было обнаружено большое количество фибробластов и миобластов и плотная фиброзная ткань, характерная для фибриноидного набухания. Воспалительные клетки отсутствовали, а ткань не отличалась от таковой при контрактуре Дюпюитрена [6].
Клиника адгезивного капсулита
Характерными признаками адгезивного капсулита являются боль, нарушающая ночной сон, и ограничение активной и пассивной подвижности в плечевом суставе. Заболевание протекает в определенных временных интервалах, имеющих типичную клиническую картину.
I стадия: болевая стадия. Это самая болезненная стадия, которая длится два – четыре месяца. Начинается постепенно болями в суставе. Со временем боль усиливается, особенно ночью, больной не может спать на пораженной стороне. Нарушение ночного сна из-за болей – характерный признак первой фазы адгезивного капсулита. В течение первых двух месяцев происходит постепенное ограничение подвижности, причем не одновременно во всех направлениях, а последовательно, одно движение за другим. Сначала ограничивается наружная ротация, в меньшей мере – отведение, и в дальнейшем происходит ограничение внутренней ротации. Поэтому боль причиняет неудобства при привычных бытовых действиях: причесывании, переключении передач в автомобиле, бритье, снимании одежды и др. Через три-четыре месяца после начала заболевания подвижность сустава полностью ограничивается, пациент страдает сильными болями, трудно поддающимися терапии. Иногда к сильным болям присоединяются отек, тугоподвижность в лучезапястном суставе и кисти. Это состояние, известное под названием синдрома «плечо – кисть», в настоящее время рассматривается как комплексный региональный болевой синдром. Как правило, в конце этой стадии, когда движения в плечевом суставе ограничены во всех направлениях и из-за боли нарушается сон, больные обращаются за медицинской помощью к неврологу, хирургу, ревматологу и др. Каждый врач, желая помочь пациенту и имея определенные терапевтические пристрастия, назначает разное лечение, включая средства народной медицины. Из-за непоследовательности и бессистемности лечебных действий нарушаются механизмы саногенеза. Постепенно у пациентов формируется неуверенность в выздоровлении, что способствует не только хронизации болевого синдрома, но и невротизации пациента.
Среди психосоциальных факторов, которые могут способствовать хронизации болевого синдрома, можно выделить:
- неудовлетворенность работой;
- неопределенность рабочих требований;
- слабую поддержку в работе;
- высокие психические нагрузки;
- психологический дистресс;
- иммиграционный статус;
- получение материальной выгоды от заболевания (рентные отношения): связь с условиями труда (профессиональное заболевание), определение инвалидности и др.
II стадия: стадия ограничений движений («окоченения»). Стадия характеризуется постепенным уменьшением болей в суставе. Через пять-шесть месяцев от начала заболевания боль в покое практически не беспокоит и возникает лишь при попытке двигать рукой. В конце седьмого и в начале восьмого месяца постепенно начинает возобновляться подвижность сустава.
III стадия: стадия «оттаивания». В этот период постепенно возвращается подвижность в плечевом суставе, и к 11–12-му месяцу объем движений нормализуется, хотя иногда восстанавливается не полностью.
Продолжительность каждой фазы, по данным различных авторов, различается, и весь цикл заболевания может занимать от одного года до трех лет. Вероятно, длительность каждой фазы заболевания зависит как от адекватной и правильно выбранной лечебной тактики, так и от сопутствующей патологии. Уменьшение боли и восстановление объема движений отмечаются у 80–85% больных.
Дифференциальная диагностика болевых синдромов плеча
После сбора жалоб и изучения анамнеза заболевания обследование пациентов с болью в плечевом суставе должно включать:
- осмотр кожи и мягких тканей плеча;
- пальпацию мышц, связок и их мест прикрепления к костным выступам;
- определение уровня активных и пассивных движений;
- проведение резистивных тестов (противодействие выполняемым движениям пациента в плечевом суставе);
- обследование шейного отдела позвоночника;
- при необходимости – обследование других систем и органов.
При осмотре и сборе анамнеза следует обращать внимание на то, что боль в плече может быть вызвана серьезными причинами:
- опухолями (7% костных метастазов приходятся на проксимальный отдел плеча);
- воспалительными артропатиями (ревматоидный артрит, подагрическая и псориатическая артропатия, полимиалгия у пациентов старше 60 лет);
- заболеваниями внутренних органов, раздражающими медиастинальную плевру, перикард или диафрагму;
- переломом/нестабильностью (анамнестическое совпадение травмы и внезапной боли);
- остеомиелитом лопатки;
- септическим артритом в редких случаях (меньше чем 0,01%).
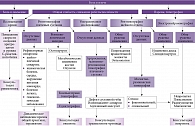
Длительный характер боли без нарушения функции сустава и отрицательных результатов лучевой диагностики может свидетельствовать о рефлекторном цервикобрахиалгическом синдроме («шейно-плечевой синдром» по МКБ-10) или об отраженной боли вследствие висцеральной патологии: сердечных заболеваний (ишемии, нарушении питания миокарда), патологии желчного пузыря, болезней легких и гинекологической патологии. В этом случае необходимо дополнительное обследование шейного отдела позвоночника или соответствующее обследование для уточнения характера заболеваний внутренних органов (рис. 3).
Другими болевыми синдромами, зачастую скрывающимися под маской адгезивного капсулита, являются дистрофические изменения манжетки ротаторов плеча (синдром сдавления ротаторов плеча), ключично-акромиальный артроз. Ограничением движений и болью сопровождаются надрывы сухожилий отдельных мышц (двуглавой, надостной) – тендинозы, повреждения связок (например, ключично-акромиальной). В ряде случаев могут поражаться подакромиальная, поддельтовидная слизистые сумки. Последствия повреждений периферических нервов (особенно надлопаточного и подмышечного), плечевого сплетения с формированием болевого синдрома и ограничения движений также ошибочно могут расцениваться как капсулит.
Если при адгезивном капсулите отмечается ограничение активных и пассивных движений, то при повреждении сухожилий, формирующих вращающую манжету, страдают только активные движения (в основе заболевания – надрыв сухожилий в месте прикрепления к костным выступам). Существенную помощь в диагностике данного синдрома оказывают резистивные тесты, позволяющие протестировать функцию отдельной мышцы. Так, болезненность в области передней поверхности плеча при противодействии отведению свидетельствует о поражении надостной мышцы, при внутренней ротации – подлопаточной, при наружной – подостной и малой круглой мышц.
При мышечной слабости, нарушении чувствительности и/или снижении рефлексов, которые подразумевает понятие «неврологические дефициты», нужно установить уровень повреждения (корешок, проксимальная или дистальная часть плечевого сплетения или нерв). Иногда может иметь место компрессия нерва на нескольких уровнях (множественное сдавление). В таких случаях незаменимы нейрофизиологические методы исследования, которые позволяют детализировать не только уровень, но и характер повреждения.
Парез в проксимальной группе мышц плеча (дельтовидная, подостная, двуглавая) может свидетельствовать о поражении проксимального отдела плечевого сплетения, парез мышц предплечья и кисти – о патологии нижнешейных спинномозговых нервов или дистального отдела плечевого сплетения (пучков).
В клинической практике, особенно при застарелых повреждениях плечевого сустава, могут возникнуть сложности при дифференциальном диагнозе повреждения вращающей манжеты и поражения надлопаточного нерва. В таких случаях незаменимо электронейромиографическое исследование, которое позволяет детализировать не только уровень, но и характер повреждения.
Рентгенографический метод полезен для выявления артроза ключично-акромиального сочленения, метаболических заболеваний костей. При этом некоторые рентгенологические изменения могут оказаться сопутствующими находками, не будучи причиной боли (например, инфаркт кости, кальцинаты). Для уточнения характера других изменений может потребоваться проведение ряда более информативных методов обследования: компьютерной томографии, магнитно-резонансной томографии, сцинтиграфии и др.
Ультразвуковое сканирование позволяет определить повреждение сухожилий вращающей манжеты плеча, состояние суставной губы, кальцинаты. Однако возможности метода ограниченны при небольших надрывах сухожильно-капсульных структур (тендинозах).
Метод артроскопии может быть полезен не только для диагностики, но и для лечения повреждения переднего или заднего отделов суставной губы, синдрома «столкновения», адгезивного капсулита.
Постоянный характер боли, сохранение ее в ночное время, выявленные при осмотре сустава припухлость, покраснение, расширенные подкожные вены и местное повышение температуры могут свидетельствовать об онкологическом заболевании. Среди доброкачественных новообразований встречаются экзостозная хондродисплазия, остеобластокластома, костные кисты. Среди злокачественных новообразований плечевого пояса – хондросаркома и саркома Юинга. Патогномоничным признаком опухолевого процесса верхней доли легкого является синдром Панкоста, при котором в патологический процесс вовлекаются плечевое сплетение и симпатические волокна верхнего шейного ганглия, что обусловливает развитие синдрома Горнера, слабость и гипотрофии мышц плечевого пояса и руки. Для уточнения размеров и степени распространения опухолей используется компьютерная или магнитно-резонансная томография, а для уточнения характера опухолевого процесса выполняется биопсия костных структур плечевого сустава (лопатки, ключицы или плечевой кости).
Повышенная скорость оседания эритроцитов (СОЭ) может свидетельствовать об остеомиелитическом процессе, в том числе сложной для диагностики локализации. В этом случае необходимо повторное обследование методами компьютерной или магнитно-резонансной томографии спустя три или шесть месяцев.
Высокая СОЭ у пожилых людей может указывать на возможность ревматической полимиалгии. Данное заболевание в два-три раза чаще развивается у женщин, чем у мужчин, и провоцируется стрессовыми ситуациями, переохлаждением. Описаны случаи возникновения ревматической полимиалгии вслед за вакцинацией от гриппа. Помимо характерного признака заболевания – резкого и стойкого повышения СОЭ (50–70 мм/ч и выше) – выявляются и другие лабораторные критерии воспаления: высокий уровень С-реактивного протеина, фибриногена, повышенные концентрации белков острой фазы, а также уровень сиаловых кислот, серомукоида. Может снижаться содержание гемоглобина эритроцитов в крови.
Следует помнить, что при жалобах на боль в плечевом суставе и отсутствии существенных отклонений при обследовании возможна ситуация, когда пациент симулирует с какой-либо целью.
Таким образом, адгезивный капсулит – это заболевание с неизвестной этиологией, характеризующееся постепенным развитием болевого синдрома, ограничением активных и пассивных движений во всех направлениях и спонтанным частичным или полным восстановлением движений и прекращением болевых ощущений. В клинической практике термин «адгезивный капсулит» следует использовать для обозначения первичного идиопатического состояния, а термин «вторичный адгезивный капсулит» может применяться в случаях с предшествующими другими, чаще травматическими патологическими состояниями.
Лечение
Как и при других заболеваниях скелетно-мышечной системы, для лечения больных с заболеваниями плечевого пояса предложено большое количество разнообразных консервативных и оперативных методов. В большинстве случаев повреждение периартикулярных структур плечевого пояса связано с микронадрывами волокон мышц, связок, сухожилий, что сопровождается высвобождением альгогенов, включая простагландины, кинины, серотонин, ацетилхолин и гистамин, а также ионы Н+ и К+. Эти вещества сенсибилизируют болевые рецепторы по отношению как к эндогенным альгогенным субстанциям, так и к экзогенным воздействиям. Незначительное раздражение при этом воспринимается как боль. Данный механизм определяет ноцицептивный характер боли, который имеет место при всех травматических повреждениях периартикулярных структур плечевого пояса: повреждении вращающей манжеты плеча, синдроме «столкновения», тендинитах и т.д.
Невропатическая боль возникает в результате нарушенного взаимодействия ноцицептивных и антиноцицептивных систем вследствие их поражения или нарушения функций на различных уровнях нервной системы начиная от периферических нервов и заканчивая корой больших полушарий. К невропатическим формам болевого синдрома относится комплексный регионарный болевой синдром (локальные боли с отеком, трофическими расстройствами и остеопорозом), постинсультная периартропатия, поражения корешков, стволов, пучков и периферических нервов. К смешанным вариантам (сочетание невропатического и ноцицептивного механизмов) можно отнести шейные спондилогенные радикулопатии, компрессионные невропатии и др.
Основная задача терапии – уменьшение болевого синдрома и улучшение функциональных показателей: мышечной силы и объема движений в плечевом суставе, что в совокупности ведет к улучшению качества жизни. Несомненно, наиболее распространенными средствами лечения являются нестероидные противовоспалительные препараты (НПВП). В основе антивоспалительного и анальгетического действия НПВП лежит подавление активности фермента циклооксигеназы (ЦОГ) и биосинтеза простагландинов. Разработка препаратов с избирательной селективностью в отношении ЦОГ-2 обусловлена развитием побочных реакций из-за подавления физиологического фермента – ЦОГ-1. Хотя на популяционном уровне все НПВП в эквивалентных дозах обладают сходной эффективностью и токсичностью, клинический опыт свидетельствует о существенных различиях в ответе на препараты этой группы у отдельно взятых пациентов. У некоторых из них один препарат значительно более эффективно подавляет боль и воспаление или, напротив, чаще вызывает токсические реакции, чем другой. Причины этого явления до конца не ясны. Обсуждается значение индивидуальных особенностей абсорбции, распределения и метаболизма препаратов, относительное преобладание зависимых и независимых от блокады ЦОГ механизмов действия.
Преимущественной селективностью в отношении ЦОГ-2 характеризуется нимесулид (Найз®), который обладает рядом фармакологических эффектов, независимых от класс-специфического воздействия на ЦОГ-2. В частности, он подавляет гиперпродукцию главных провоспалительных цитокинов (интерлейкина 6, фактора некроза опухоли альфа), снижает активность металлопротеиназ (ответственных в том числе за разрушение гликопротеинового комплекса хрящевой ткани при остеоартрозе), оказывает антигистаминное действие. Среди не-ЦОГ-2-ассоциированных эффектов нимесулида следует особо отметить способность подавлять фермент фосфодиэстеразу 4 и тем самым снижать активность макрофагов и нейтрофилов, играющих в патогенезе острой воспалительной реакции важную роль [8]. Найз (нимесулид) может применяться у достаточно широкого круга пациентов, имеет разносторонний спектр показаний и отличается от многих других НПВП низким риском развития осложнений со стороны желудочно-кишечного тракта. Он безопасен для пациентов с артериальной гипертензией. Преимущество нимесулида – сочетание быстрого анальгетического эффекта, противовоспалительного действия, хорошей переносимости (в сравнении с «традиционными» НПВП) и доступной цены [8].
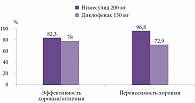
При плечелопаточной периартропатии, бурситах и тендинитах нимесулид показал несколько более высокий эффект в отношении купирования острой боли и восстановления функции опорно-двигательной системы по сравнению с «традиционным» НПВП диклофенаком. Так, в исследовании W. Wober 122 пациента с плечелопаточным периартритом в течение 14 дней принимали нимесулид 200 мг/сут или диклофенак 150 мг/сут. В конце периода наблюдения хороший или отличный эффект терапии несколько чаще наблюдался у получавших нимесулид (82,3 против 78%). Субъективная оценка пациентов в отношении переносимости лекарств продемонстрировала еще более значимое преимущество нимесулида. Так, 96,8% больных считали, что нимесулид переносится хорошо или отлично, в то время как аналогичную оценку диклофенаку дали лишь 72,9% пациентов (рис. 4) [9].
Зачастую боль в плече, особенно после перенесенных травм, даже незначительных, сопровождается повреждением периферических нервов, что обусловливает целесообразность назначения препаратов, содержащих витамины группы В. Во многих исследованиях подчеркивается, что при лечении боли комбинация витаминов В1, В6 и В12 более эффективна, чем монотерапия каким-либо из них. Было продемонстрировано, что длительность терапии болевых вертебральных синдромов может быть уменьшена за счет применения комбинации витаминов В1, В6, В12 и НПВП вместо монотерапии НПВП. Одним из наиболее перспективных препаратов, содержащих витамины группы В, является Нейробион. Сочетанное антиноцицептивное, нейротрофическое и нейрометаболическое действие препарата обусловлено высокими дозами пиридоксина и цианокобаламина, которые и обеспечивают высокую эффективность при лечении боли в плече. Наличие двух форм – для парентерального и перорального приема – расширяет терапевтические возможности данного препарата.
Глюкокортикостероиды давно и успешно используются в лечении болевых синдромов плечевого пояса. Высокая эффективность кортизона при периартрите была показана в первые годы синтеза глюкокортикостероидов [10], позже аналогичные данные были получены для преднизолона и дексаметазона при адгезивном капсулите [11]. В настоящее время в лечении болевых синдромов плечевого пояса чаще применяют метилпреднизолон и дексаметазон. Анализ эффективности затрудняет то, что врачи различных специальностей: хирурги, ревматологи, врачи общей практики – при проведении блокад используют разные дозы стероидов и анестетиков, места введения препаратов [12].
При хронизации боль приобретает психогенный характер. При этом повреждение тканей может отсутствовать, а страдание пациента обусловлено депрессией, истерией и связано с реакцией больного на окружающую среду. Боль в таких случаях может возникать во время определенной работы, в то время как в другой ситуации даже сходная физическая нагрузка не вызывает никаких болезненных ощущений. Подобная боль может продолжаться годами. В таких случаях лечение должно быть направлено не на боль, а на депрессивное состояние, конверсионный синдром или негативное отношение к разным факторам, например работе пациента. Назначение антидепрессантов показано в тех случаях, когда длительность болевого синдрома превышает 12 недель и он приобретает хроническое течение.
После уменьшения выраженности болевого синдрома с целью улучшения движений больные могут быть направлены на восстановительное лечение: мануальную терапию, кинезиотерапию. Для реализации этой цели используется весь арсенал мануальной терапии, включая мягкотканные техники, постизометрическую релаксацию, мобилизацию, манипуляции (деблокирование шейных или грудных позвоночно-двигательных сегментов и др.). Кинезиотерапия применяется в комплексе с другими методами медицинской реабилитации. Основу механотерапии составляют дозированные ритмически повторяемые физические упражнения на специальных аппаратах и приборах с целью восстановления подвижности в суставах (аппараты маятникового типа), облегчения движений и укрепления мышц (аппараты блокового типа), повышения общей работоспособности (тренажеры).
V.A. Shirokov
Yekaterinburg Medical Research Center for Prophylaxis and Health Protection in Industrial Workers
Contact person: Vasily Afonasyevich Shirokov, vashirokov@gmail.com
Etiology, pathomorphology and clinical manifestations of periarticular lesions of the shoulder joint are discussed in the paper. Guidelines for differential diagnostics of the shoulder pain syndrome are outlined. Treatment of adhesive capsulitis is aimed at ameliorating pain syndrome and improving functional parameters. Most often, nonsteroidal anti-inflammatory drugs, combined vitamin B complex, and glucocorticosteroids are prescribed. In case pain has psychogenic nature, then antidepressants should be used.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.