Эхокардиографические показатели пациентов со злокачественными новообразованиями до начала противоопухолевой терапии
- Аннотация
- Статья
- Ссылки
- English
Материал и методы. Проведено многоцентровое исследование, в котором собраны значения ФВЛЖ и других показателей ЭхоКГ у 336 пациентов, страдающих различными онкологическими заболеваниями, которым впервые проводилось ЭхоКГ перед началом кардиотоксического лечения. Статистическая обработка результатов осуществлялась с помощью программы STATISTICA.
Результаты. По данным исследования, у больных со злокачественными новообразованиями (ЗНО) отсутствуют изменения показателей ЭхоКГ, зависящие от вида опухоли. Все изменения зависели в большей степени от возраста и в меньшей – от пола. При этом ФВЛЖ у всех пациентов была в пределах нормальных значений.
Заключение. Полученные нами результаты свидетельствуют о том, что ФВЛЖ сердца пациентов с различными злокачественными новообразованиями находится в пределах нормальных значений данного показателя, различия ФВЛЖ незначительны и зависят от пола и возраста больного, а не от вида ЗНО.
Материал и методы. Проведено многоцентровое исследование, в котором собраны значения ФВЛЖ и других показателей ЭхоКГ у 336 пациентов, страдающих различными онкологическими заболеваниями, которым впервые проводилось ЭхоКГ перед началом кардиотоксического лечения. Статистическая обработка результатов осуществлялась с помощью программы STATISTICA.
Результаты. По данным исследования, у больных со злокачественными новообразованиями (ЗНО) отсутствуют изменения показателей ЭхоКГ, зависящие от вида опухоли. Все изменения зависели в большей степени от возраста и в меньшей – от пола. При этом ФВЛЖ у всех пациентов была в пределах нормальных значений.
Заключение. Полученные нами результаты свидетельствуют о том, что ФВЛЖ сердца пациентов с различными злокачественными новообразованиями находится в пределах нормальных значений данного показателя, различия ФВЛЖ незначительны и зависят от пола и возраста больного, а не от вида ЗНО.



Введение
В настоящее время произошло значительное увеличение продолжительности жизни онкологических больных, прежде всего, за счет применения эффективных противоопухолевых лекарственных средств. К сожалению, многие из этих препаратов обладают побочным кардиотоксическим действием, приводя к развитию токсической кардиомиопатии. Таким образом, излечиваясь от онкологического заболевания, часть этих пациентов становится кардиологическими больными, страдающими хронической сердечной недостаточностью [1].
Впервые о возможности поражения сердца противоопухолевыми препаратами стало известно около 60 лет назад [2]. Исследования данного явления в то время проводили в основном онкологи и гематологи. В 2000 г. G. Felker и соавт., изучив выживаемость 1230 пациентов с тяжелой сердечной недостаточностью, показали, что у пациентов с токсической доксорубициновой кардиомиопатией (тКМП) выживаемость была значительно хуже, чем у больных с идиопатической дилатационной КМП и ишемической болезнью сердца (ИБС) [3].
С этого момента начались исследования кардиотоксичности противоопухолевых препаратов кардиологами и появилось новое направление в кардиологии – кардиоонкология [4]. В 2016 г. Европейским обществом кардиологов (ESC), выпускающим практические рекомендации, было опубликовано первое позиционное письмо о токсическом воздействии противоопухолевых препаратов на сердце [5]. Со времени появления первых данных о кардиотоксичности противоопухолевых препаратов количество этих жизнеспасающих лекарственных веществ значительно увеличилось, что способствовало повышению выживаемости онкологических больных, но приводило к новым случаям кардиотоксичности [6]. Препараты, применявшиеся 60–70 лет назад, такие как антрациклины (доксорубицин), и доказавшие свою эффективность, также продолжают использоваться в клинической практике до сих пор, несмотря на их токсическое воздействие на миокард [7].
В настоящее время продолжаются исследования возможностей профилактики тКМП. При этом изучают одни и те же группы противоопухолевых препаратов, применяемых при различных онкологических заболеваниях (например, антрациклинов, используемых при лечении лимфопролиферативных заболеваний, рака молочной железы (РМЖ) и др.). При исследовании кардиотоксичности возникает вопрос, можно ли проанализировать поражения сердца одними и теми же лекарствами у больных с разными опухолями. Понятно, что сердечно-сосудистая система больных злокачественными новообразованиями (ЗНО) может поражаться вследствие заболеваний, перенесенных до выявления онкологического процесса, но остается неясно, зависят ли используемые для диагностики кардиотоксичности показатели эхокардиографии (ЭхоКГ) от вида опухоли, оказывает ли она влияние на функцию левого желудочка (ЛЖ) сердца.
Следует сказать, что исследований воздействия самих злокачественных опухолей на сердце крайне мало. Так в 2021 г. P. Karekar и соавт., используя экспериментальную модель РМЖ, показали, что индуцированный онкогенез вызывает системное увеличение активных радикалов кислорода, влияющих на сердечную функцию. Они выяснили также, что сердечная дисфункция возникает из-за аномального роста опухолевых клеток и появления специфических сердечных дефектов, связанных с онкогенными путями [8].
В 2021 г. D. Labib и соавт. при сравнении фракции выброса левого желудочка (ФВЛЖ) 55 здоровых людей и 300 пациентов с нелечеными РМЖ и лимфомами с помощью магнитно-резонансной томографии (МРТ) показали, что у онкологических больных полость ЛЖ меньше, чем у здоровых лиц (77,9 ± 12,0 – в группе здоровых и 68,1 ± 11,8 – в группе больных РМЖ, р < 0,001). Подобное уменьшение объема ЛЖ происходило у больных с кахексией и, по мнению авторов, связано с атрофией миокарда. Все полости сердца были уменьшены у всех больных, а сердечный выброс компенсировался частотой сердечных сокращений.
Отметим, что в этой работе имеется ряд явных методологических упущений. Так, группа пациентов c ЗНО была старше здоровых лиц на 10 лет (52,5 ± 12,7 года и 41,9 ± 13,8 года соответственно, р < 0,001), больные имели меньшую массу тела, чем здоровые (ИМТ больных 26,5 (22,9–30,8) кг/м2 против 24,1 (21,0–27,7) кг/м2 соответственно, р < 0,001). Несмотря на это, средняя ФВЛЖ оказалась практически одинаковой (64,8 ± 5,0% в группе здоровых лиц и 65,1 ± 5,5% в группе с РМЖ, р = 0,62). Те же упущения наблюдались при сравнении группы здоровых мужчин с группой больных мужского пола лимфомами, которые оказались старше и также не имели различий ФВЛЖ в сравнении с этим показателем у здоровых. Кроме того, у больных с лимфомами имелось уменьшение систолического и диастолического объемов ЛЖ по сравнению с таковыми в группе здоровых мужчин [9]. Следует сказать, что все вышеуказанные сдвиги параметров кардиодинамики у больных ЗНО соответствуют их возрастным изменениям [10].
Таким образом, вопрос об изменениях показателей ЭхоКГ в зависимости от вида опухоли у больных онкологическими заболеваниями без предшествующих заболеваний сердца и легких остается открытым. Нам представляется важным определить наличие или отсутствие изменений показателей ЭхоКГ при ЗНО, особенно показателя, являющегося основным при диагностике кардиотоксичности, – ФВЛЖ, которая чаще всего определяется с помощью этого широкодоступного метода.
Целью нашего исследования было изучение зависимости величины ФВЛЖ, определенной по методу Симпсона с помощью ЭхоКГ, а также показателей диастолы от вида опухоли. Для этого мы инициировали многоцентровое исследование, в котором собраны значения ФВЛЖ и других показателей ЭхоКГ пациентов с различными онкологическими заболеваниями, у которых впервые проведено обследование сердечно-сосудистой системы перед потенциально кардиотоксичным лечением. Отобраны центры, использующие только оборудование премиум-класса.
Материал и методы
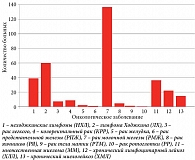
В соответствии с нашими целями в исследование включены данные предварительного эхокардиографического обследования 336 нелеченых пациентов с ЗНО (рис. 1): 252 женщины в возрасте 52,0 (40,0–63,0) года от 18 до 87, из них с неходжкинскими лимфомами (НХЛ) – 34, лимфомами Ходжкина (ЛХ) – 35, раком легких – 4, колоректальным раком – 1, раком желудка – 1, РМЖ – 136, раком яичников – 5, раком тела матки – 2, множественной миеломой (ММ) – 19, хроническим лимфатическим лейкозом (ХЛЛ) – 6, хроническим миелолейкозом (ХМЛ) – 9; и 79 мужчин в возрасте 54,0 (36,0 – 65,0) года от 18 до 85, из них с НХЛ – 5, ЛХ – 25, раком легких – 3, колоректальным раком – 3, раком желудка – 2, раком предстательной железы – 1, раком ротоглотки – 1, ММ – 17, ХЛЛ – 16, ХМЛ – 6.
Критерии включения в исследование:
- наличие выявленного злокачественного новообразования в пределах одного года перед началом обследования;
- отсутствие заболеваний сердца в анамнезе или выявленных в процессе обследования (болезни клапанов сердца, перенесенный инфаркт миокарда, тяжелая стенокардия, дилатационная кардиомиопатия и т.д.);
- отсутствие в анамнезе указаний на противоопухолевую терапию.
Критерии невключения:
- изменения грудной клетки, не позволяющие качественно визуализировать структуры;
- выявленные в процессе обследования заболевания сердца;
- наличие у пациента артериальной гипертензии выше 2-й степени;
- наличие у пациента преходящей или постоянной формы фибрилляции предсердий, синдрома Вольфа – Паркинсона – Уайта (WPW) или аритмии;
- кахексия.
Из перечня приведенных заболеваний и из рис. 1 видно, что РМЖ, являясь самым распространенным онкологическим заболеванием у женщин, в нашем исследовании представлена наиболее многочисленной группой пациентов [11].
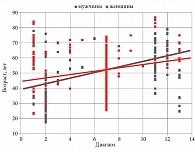
Возраст в группах пациентов с разными видами ЗНО неодинаков. На рис. 2 показаны тренды, отражающие возрастные особенности в изучаемых группах больных. Эти тренды ясно показывают нарастание возраста от НХЛ до ХМЛ.
Мужчины и женщины, страдающие ЛХ, имели более молодой возраст. На рис. 3 можно заметить, что самый широкий возрастной диапазон отмечен у женщин с РМЖ (от 25 до 75 лет), а также у больных ЛХ (от 18 до 78 лет) и НХЛ (от 23 до 85 лет).
В группе пациентов с ЛХ пик заболеваемости приходится на возраст от 18 до 40 лет; в группе больных ММ – от 65 до 85 лет; в группе пациентов, страдающих ХЛЛ, – от 50 до 70 лет; в группе ХМЛ – от 48 до 65 лет; в группе больных колоректальным раком – от 58 до 70 лет. Полученные нами результаты соответствуют данным литературы [12–16].
Женщины, больные РМЖ, попадают в возрастной диапазон от 30 до 69 лет. Как уже сказано, количество больных РМЖ женщин больше, чем в остальных группах ЗНО, что свидетельствует о наибольшей распространенности рака этого вида. Распределение по возрасту при этой опухоли приближается к нормальному (см. рис. 3). Пик заболевания приходится на возраст от 40 до 49 лет.
Все значения ФВЛЖ нелеченых пациентов с ЗНО женского пола были выше нижней границы этого показателя для женщин и незначимо повышались в пределах нормальных значений по мере увеличения возраста. Значения ФВЛЖ у пациенток с РМЖ практически повторяют распределение по возрасту. В то же время медиана индекса объема левого предсердия (ИОЛП) находилась в прямой зависимости от возраста и увеличивалась прямо пропорционально возрасту от 23 до 34 лет (р = 0,016), отражая увеличивающуюся возрастную диастолическую дисфункцию ЛЖ (рис. 4). Этому же соответствовало резкое снижение соотношения пиковых скоростей Е/А от 1,3 до 0,7 при увеличении возраста в группах (р < 0,0001). Женщины, страдающие ЛХ, находятся в возрасте от 18 до 39 лет, а пациентки с НХЛ значительно старше (наибольшее их количество в диапазоне от 50 до 70 лет и старше).
Из всех изученных нами пациентов с ЗНО наиболее возрастными оказались больные ММ и ХЛЛ (р < 0,0001). Наибольшее количество мужчин в этих группах находится в диапазоне 50–70 лет и старше. В мужской популяции показатель систолической функции ЛЖ имеет тенденцию к увеличению при заболеваниях, ассоциированных с пожилым возрастом, у женщин – несколько снижается от НХЛ до ХМЛ. В популяциях мужчин и женщин с ЗНО ФВЛЖ – выше нижней границы нормы для мужчин и женщин [17].
Мы представили скаттерограммы зависимости ФВЛЖ и ИОЛП от возраста больных ЗНО в группах мужчин и женщин (см. рис. 4). Из рисунка видно, что в группе мужчин ФВЛЖ почти не зависит от возраста, а в группе женщин происходит ее незначительное увеличение в пределах нормальных значений по мере увеличения возраста [18].
Таким образом, можно заключить, что незначительное увеличение ФВЛЖ в пределах нормальных значений зависит прежде всего от возраста и подчиняется этой закономерности независимо от вида ЗНО, а также зависит от пола пациента. В то же время, значительное увеличение ИОЛП с возрастом соответствует увеличению жесткости ЛЖ, прогрессирующей при старении [19].
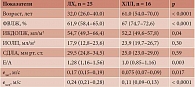
Мы произвели выравнивание по возрасту групп пациентов женского пола в группах РМЖ и НХЛ (табл. 1). На основании данных таблицы можно заключить, что при выравнивании возраста в группе женщин ФВЛЖ и все остальные эхокардиографические показатели в группах НХЛ и РМЖ оказались в пределах нормальных значений и идентичны.
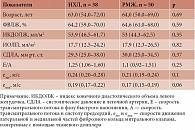
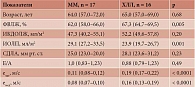
Количество мужчин, включенных в наше исследование, не позволило нам подобрать большие группы пациентов с неодинаковыми опухолями одинакового возраста. Поэтому мы сравнили исследуемые показатели в небольших группах между малоотличающимися по возрасту больными мужского пола с лимфопролиферативными заболеваниями. В таблице 2 представлены изучаемые показатели группы из 17 мужчин с ММ в сравнении с показателями группы из 16 мужчин, страдающих ХЛЛ. На основании данных таблицы можно сделать вывод, что разница медианы возраста пациентов мужского пола в обеих группах была статистически незначима, ФВЛЖ у больных с ХЛЛ незначительно, но статистически значимо больше. Заметно, что этот показатель находится в пределах нормальных значений. В то же время параметры диастолы различаются явно и с большей статистической значимостью.
В таблице 3 приведены медианы тех же показателей, что и в таблице 2 в группах мужчин разного возраста с лимфопролиферативными заболеваниями: 25 больных с ЛХ со средним возрастом 32,0 (26,0–40,0) года и 16 пациентов мужского пола со средним возрастом 61,0 (54,0–70,0) года. Согласно представленным данным, в двух группах пациентов с лимфопролиферативными заболеваниями, значительно различающихся по возрасту, статистически значимо различаются и все изучаемые показатели ЭхоКГ. При этом ФВЛЖ значимо выше в группе ХЛЛ, больные которым значимо старше, и у них закономерно ниже показатели, отражающие диастолическую функцию: Е/А, елат и емед. А значения ФВЛЖ в обеих группах – в пределах нормальных величин.
Таким образом, нам удалось доказать, что вид опухоли мало влияет на исследуемые эхокардиографические параметры пациентов. Совершенно определенно ФВЛЖ зависит от возраста, эта зависимость в некоторой степени определяется и половой принадлежностью больного.
Эти закономерности мы также исследовали в группах пациентов с солидными опухолями в сравнении с гематологическими ЗНО. Количество больных с солидными опухолями составило всего 28 человек, поэтому сравнение пришлось провести без учета гендерной разницы, при этом данные женщин с РМЖ были исключены из сравнения (табл. 4). В группе солидных опухолей оказалось 7 больных раком легкого, 9 человек – колоректальным раком, 3 больных – раком желудка, 5 женщин с раком яичников, 2 женщины с раком тела матки, 1 больной с раком предстательной железы и 1 пациент с раком ротоглотки.
Доля больных женщин в группе больных с солидными ЗНО была 64,5%, в группе гематологических заболеваний – 59,4%; мужчин – 35,7 и 40,1% соответственно, р = 0,41. Значения ФВЛЖ в обеих группах – в пределах нормальных величин, разница статистически незначима.
Согласно нашим данным, у онкологических больных близкого возраста систолическая функция левого желудочка сердца остается в пределах нормы и не отличается при разных опухолях.
Обсуждение
Таким образом, на основании полученных данных достаточно убедительно доказано, что у больных с онкологическими заболеваниями без предшествующих болезней сердечно-сосудистой системы нет изменений показателей ЭхоКГ, зависящих от вида опухоли. Все изменения ФВЛЖ, ИОЛП и других показателей диастолы зависели в большей степени от возраста и в меньшей – от пола. При этом ФВЛЖ у всех нелеченых пациентов с ЗНО была в пределах нормальных значений [17].
Аналогичное исследование ФВЛЖ у больных ЗНО при помощи магнитно-резонансной томографии также не выявило отличий значений ФВЛЖ у больных с РМЖ и лимфомами от нормы [9]. На скаттерограммах нашего исследования зависимость ФВЛЖ от возраста была аналогична таковой у здоровых лиц [10], а наиболее чувствительными показателями, реагирующими на возрастные изменения ЛЖ, как и в общей популяции, были показатели диастолы [19].
Заключение
- ФВЛЖ сердца больных с различными злокачественными новообразованиями без предшествующих сердечно-сосудистых заболеваний и/или кахексии находится в пределах нормальных значений этого показателя.
- Отличия ФВЛЖ сердца больных с разными злокачественными новообразованиями без предшествующих сердечно-сосудистых заболеваний и/или кахексии незначительны и обусловлены не видом опухоли, а возрастом и полом.
- При злокачественных опухолях, ассоциированных с пожилым возрастом, ФВЛЖ сердца статистически значимо выше, чем при заболеваниях, которыми болеют молодые пациенты, и остается в пределах нормальных величин.
Ограничения исследования отсутствуют.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
G.E. Gendlin, Yu.A. Vasyuk, E.I. Emelina, D.A. Paegle, E.Yu. Shupenina, F.T. Ageev, A.V. Arakelyan, E.A. Baryakh, Yu.N. Belenkov, M.V. Vitsenya, D.A. Vizhigin, D.D. Ivanova, E.N. Misyurina, M.G. Poltavskaya, N.A. Potyomkina, A.V. Potekhina, G.S. Tymyan, N.V. Khabarova, V.O. Shpirko
N.I. Pirogov Russian National Research Medical University
Russian University of Medicine
National Medical Research Center of Cardiology named after academician E.I. Chazov
National Medical Research Center of Oncology named after N.N. Blokhin
City Clinical Hospital No 52, Moscow Healthcare Department
I.M. Sechenov First Moscow State Medical University
M.F. Vladimirsky Moscow Regional Research and Clinical Institute
Contact person: Gennady E. Gendlin, rgmugt2@mail.ru
Aim. To study the effect of a malignant tumor on cardiac function parameters: left ventricular ejection fraction (LVEF) determined by the Simpson method and diastolic cardiac function parameters using echocardiography (EchoCG).
Material and methods. A multicenter study was conducted, which collected the LVEF values and other echocardiography parameters of patients (n = 336) suffering from various oncological diseases who underwent echocardiography for the first time before the start of cardiotoxic treatment. Statistical processing of the results was carried out using the STATISTICA program.
Results. The study showed that patients with malignant neoplasms (MN) do not have changes in echocardiography parameters depending on the type of tumor. All changes depended on age and, to a lesser extent, on gender. At the same time, LVEF in all these patients was within normal values.
Conclusion. The results we obtained indicate that the LVEF of the heart of patients with various malignant neoplasms is within the normal values of this indicator, the differences in LVEF are insignificant and depend on the sex and age of the patient, and not on the type of malignant neoplasm.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.


