Интравитреальное введение бролуцизумаба при диабетическом макулярном отеке
- Аннотация
- Статья
- Ссылки
- English
Пациентка С., 41 год, предъявляла жалобы на снижение зрения обоих глаз. Острота зрения правого глаза до начала лечения новым антиангиогенным препаратом – 0,6 н/к. На глазном дне выявлены макулярный отек, множественные твердые экссудаты, сливающиеся в парафовеолярной области, множественные интраретинальные кровоизлияния по типу «точка – пятно». По нижней назальной аркаде – множественные твердые экссудаты с локальной фиброзной пролиферацией, на средней периферии – множественные микроаневризмы, не более десяти интраретинальных кровоизлияний по типу «точка – пятно», в каждом квадранте – интраретинальные микрососудистые аномалии. По данным оптической когерентной томографии, на правом глазу диффузно-кистозный макулярный отек. В 2021 г. пациентке были проведены интравитреальные инъекции анти-VEGF-препарата в оба глаза. При поступлении пациентки в стационар принято решение о проведении курса интравитреальных инъекций бролуцизумаба в правый глаз. На контрольном осмотре через месяц выявлены положительная динамика в виде улучшения остроты зрения до 0,9 н/к, уменьшение толщины макулярного отека, диабетическая ретинопатия не прогрессировала. Далее пациентка наблюдалась один раз в месяц в течение пяти месяцев после последней интравитреальной инъекции, то есть в течение года с момента первого введения бролуцизумаба. На протяжении всего периода наблюдения не зарегистрированы активность заболевания и рецидив. Пациентку перевели на режим «по потребности» – pro re nata.
Пациентка С., 41 год, предъявляла жалобы на снижение зрения обоих глаз. Острота зрения правого глаза до начала лечения новым антиангиогенным препаратом – 0,6 н/к. На глазном дне выявлены макулярный отек, множественные твердые экссудаты, сливающиеся в парафовеолярной области, множественные интраретинальные кровоизлияния по типу «точка – пятно». По нижней назальной аркаде – множественные твердые экссудаты с локальной фиброзной пролиферацией, на средней периферии – множественные микроаневризмы, не более десяти интраретинальных кровоизлияний по типу «точка – пятно», в каждом квадранте – интраретинальные микрососудистые аномалии. По данным оптической когерентной томографии, на правом глазу диффузно-кистозный макулярный отек. В 2021 г. пациентке были проведены интравитреальные инъекции анти-VEGF-препарата в оба глаза. При поступлении пациентки в стационар принято решение о проведении курса интравитреальных инъекций бролуцизумаба в правый глаз. На контрольном осмотре через месяц выявлены положительная динамика в виде улучшения остроты зрения до 0,9 н/к, уменьшение толщины макулярного отека, диабетическая ретинопатия не прогрессировала. Далее пациентка наблюдалась один раз в месяц в течение пяти месяцев после последней интравитреальной инъекции, то есть в течение года с момента первого введения бролуцизумаба. На протяжении всего периода наблюдения не зарегистрированы активность заболевания и рецидив. Пациентку перевели на режим «по потребности» – pro re nata.
Актуальность
Сахарный диабет (СД) и его грозные осложнения – диабетическая ретинопатия (ДР) и диабетический макулярный отек (ДМО) представляют серьезные проблемы в современной мировой офтальмологии.
Частота ДР на 1 января 2023 г. при СД 1-го и 2-го типов составляла 28,9 и 12,3% соответственно [1]. ДР опасна прежде всего тем, что ранние стадии протекают бессимптомно, и крайне важна своевременная диагностика данной патологии. Пациенты с СД должны регулярно посещать врача-офтальмолога. В зависимости от стадии ДР и наличия/отсутствия ДМО кратность посещения пациентами офтальмолога различна [2]. Достоверного гендерного различия в отношении частоты выявляемости ДР нет. Абсолютное число женщин с диагнозом ДР несколько превышает аналогичный показатель у мужчин, что обусловлено большей заботой женщин о собственном здоровье и соответственно более высокой обращаемостью к врачам [3].
Согласно данным ряда исследований, распространенность ДМО у пациентов с СД 1-го типа составляет 7,9%, у пациентов с СД 2-го типа – 12,8% [4]. В 2009 г. было проведено одно из самых крупных исследований Wisconsin Epidemiological Study of Diabetic Retinopathy (WESDR, 2009), результаты которого показали, что при длительности СД 1-го типа более 25 лет ДМО развивается у 29% пациентов, а клинически значимое ДМО – у 17% [5].
Сегодня вопросы ранней диагностики и своевременного лечения ДР и ДМО остаются актуальными для системы здравоохранения в аспекте профилактики развития слепоты у пациентов с СД [6].
К основным факторам риска развития и прогрессирования ДР и ДМО относят:
- немодифицируемые факторы: длительность СД, генетические факторы;
- модифицируемые факторы: гипергликемия (HbA1c), артериальная гипертензия, дислипидемия [7–9].
В настоящее время терапией первого выбора ДМО являются антиангиогенные препараты (анти-VEGF-препараты). Загрузочная доза анти-VEGF-терапии предполагает проведение 3–6 последовательных интравитреальных инъекций определенного антиангиогенного препарата с фиксированными интервалами (кратность и интервал проведения инъекций учитываются исходя из выбора препарата в соответствии с инструкцией к применению при ДМО) [10]. При выполнении инъекций оценивают эффективность терапии на основании данных оптической когерентной томографии (ОКТ) и максимальную корригированную остроту зрения (МКОЗ).
Критерии эффективности антиангиогенной терапии ДМО определены в исследовании Protocol T DRCR.net: хорошим стабильным ответом на терапию являются увеличение МКОЗ на ≥ 5 букв и уменьшение толщины центральной зоны сетчатки ≥ 10% от изначального состояния без динамических изменений на протяжении двух последовательных интравитреальных инъекций [11]. Врач-офтальмолог должен проинформировать пациента о том, сколько инъекций будет проведено и с каким интервалом, а также об алгоритме наблюдения и лечения после выполнения загрузочной дозы. Значение имеет выбор режима терапии. В настоящее время в офтальмологии применяются два режима:
- режим «по потребности» – pro re nata (PRN) предусматривает проведение начальной фазы (загрузочной), предусматривающей последовательные инъекции с интервалом согласно инструкции к применению препарата, и фазы мониторинга, предполагающей контрольные визиты пациента к врачу с периодичностью один раз в месяц для выявления рецидивов заболевания, которые служат показанием к проведению однократных дополнительных инъекций;
- режим «лечить и продлевать интервал» – T&E (англ. treat and extend). При таком режиме после выполнения загрузочной дозы препарата интервал между последующими интравитреальными инъекциями увеличивается в отсутствие признаков активности заболевания [12].
Препарат бролуцизумаб при ДМО вводится пять раз с интервалом каждые шесть недель. Последующий режим зависит от активности заболевания. Пациентам без признаков активности заболевания бролуцизумаб вводят каждые 12 недель (три месяца), при наличии признаков активности заболевания – каждые восемь недель (два месяца) [2].
Клинический случай
Пациентка С., 41 год, впервые обратилась в офтальмологическое отделение Московского областного научно-исследовательского клинического института (МОНИКИ) им. М.Ф. Владимирского в мае 2022 г. с жалобами на снижение зрения обоих глаз. Пациентке выполнены комплексное офтальмологическое обследование, включавшее определение остроты зрения по таблице Головина – Сивцева, авторефрактометрия (Topcon СТ-800), биомикроскопия, офтальмоскопия, тонометрия с помощью пневмотонометра (Topcon СТ-800), ОКТ сетчатки (Heidelberg Engineering Spectralis Tracking Laser Tomography), фундусскопия (ZEISS VisuCam 500, DRI OCT Triton РЗН), ОКТ-ангиография сетчатки (DRI OCT Triton РЗН) и лечение, предполагавшее интравитреальные инъекции бролуцизумаба (Визкью, «Новартис», Швейцария) в правый глаз в дозе, рекомендованной производителем для однократного введения. В августе 2021 г. пациентка получила интравитреальные инъекции препарата ранибизумаб (Луцентис, «Новартис», Швейцария) в оба глаза в другом медицинском учреждении Москвы. Проведена полная загрузочная доза препарата. В период с сентября 2021 г. по май 2022 г. нерегулярно наблюдалась у офтальмолога по месту жительства. Повторных инъекций не выполнялось.
В августе 2022 г. пациентка С. обратилась в офтальмологическое отделение МОНИКИ с жалобами на снижение зрения обоих глаз. Выполнено полное офтальмологическое обследование, установлен диагноз: пролиферативная ДР, диабетический диффузно-кистозный макулярный отек обоих глаз. Из анамнеза заболевания известно, что в августе 2021 г. пациентка получила загрузочную дозу препарата ранибизумаб в другом медицинском учреждении Москвы. Пациентка с 2006 г. страдает СД 1-го типа, по поводу чего получает инсулин короткого действия утром – 5 ЕД, днем – 11 ЕД, вечером – 7 ЕД, инсулин пролонгированного действия утром – 10 ЕД, вечером – 10 ЕД. Уровень глюкозы крови (со слов пациентки) контролировала, гипогликемические состояния возникали примерно один-два раза в месяц, уровень гликированного гемоглобина до начала проведения интравитреальных инъекций составлял 10%. Кроме того, в анамнезе пациентки имеет место диагноз артериальной гипертензии 2-й степени, риск сердечно-сосудистых осложнений – 3, дислипидемия, хронический пиелонефрит (вне обострения). На момент проведения инъекций гипотензивную терапию регулярно не получала. Другие лекарственные препараты, кроме инсулина, не принимала. МКОЗ на момент госпитализации: Visus OD = 0,6 н/к, Visus OS = 0,6 н/к, OU: передний отрезок глазных яблок без патологии, начальные помутнения хрусталиков обоих глаз.
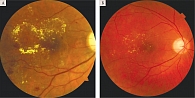
OD: диск зрительного нерва (ДЗН) бледно-розовый, границы четкие, экскавация 0,4. В макулярной области макулярный отек, множественные твердые экссудаты, сливающиеся в парафовеолярной области, множественные интраретинальные кровоизлияния по типу «точка – пятно», по нижней назальной аркаде видны множественные твердые экссудаты с локальной фиброзной пролиферацией, на средней периферии множественные макроаневризмы, не более десяти интраретинальных кровоизлияний по типу «точка – пятно», в каждом квадранте интраретинальные микрососудистые аномалии (ИРМА). Сосуды: артерии сужены, вены полнокровны, калибр 1/3.
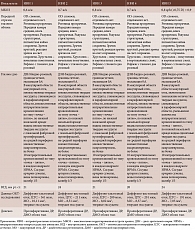
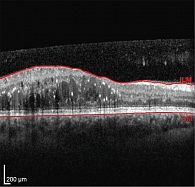
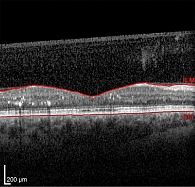
OS: ДЗН бледно-розовый, границы четкие, экскавация 0,7. От ДЗН в стекловидное тело врастает фиброваскулярный тяж. В макулярной области множественные твердые экссудаты, сливающиеся в парафовеолярной области, множественные кровоизлияния по типу «точка – пятно». Интраретинальные кровоизлияния по типу «точка – пятно» не более пяти в каждом квадранте. Сосуды: артерии сужены, вены полнокровны, калибр 1/3. Множественные микро- и макроаневризмы. Внутриглазное давление (ВГД) OD – 21 мм рт. ст. (пневмотонометрия), ВГД OS – 22 мм рт. ст. (пневмотонометрия). По данным ОКТ, OU: твердые экссудаты, диффузно-кистозный отек. Принято решение о проведении интравитреальных инъекций в правый глаз препарата бролуцизумаб. Пациентке было выполнено пять интравитреальных инъекций препарата бролуцизумаб с интервалом каждые шесть недель, то есть проведена полная загрузочная доза препарата (таблица, рис. 1–3).
После выполнения пяти интравитреальных инъекций бролуцизумаба на контрольном осмотре через четыре недели МКОЗ составила Visus OD = 0,8 sph (+0,5 D) = 0,9. Глазной статус OD: спокоен, отделяемого нет. Роговица прозрачная. Передняя камера средняя, влага прозрачная. Радужка структурная, пигментная кайма сохранена. Зрачок круглый, реакция зрачка на свет сохранена. Хрусталик – помутнения в кортикальных слоях. Рефлекс с глазного дна розовый. Стекловидное тело: плавающие помутнения. Глазное дно: ДЗН бледно-розовый, границы четкие, экскавация 0,4. В макулярной области макулярный отек, количество твердых экссудатов, сливающихся в парафовеолярной области, значительно уменьшилось, уменьшилось количество интраретинальных кровоизлияний по типу «точка – пятно», по нижней назальной аркаде видны единичные твердые экссудаты, на средней периферии макроаневризмы, не более десяти интраретинальных кровоизлияний по типу «точка – пятно», в каждом квадранте ИРМА. Сосуды: артерии сужены, вены полнокровны, калибр 1/3. ВГД – 22 мм рт. ст. Пациентка после курса лечения отмечала улучшение зрения и самочувствия. С ее слов, после последней инъекции проводила контроль уровня глюкозы крови. На основании полученных данных осмотра и исследований установлен диагноз: пролиферативная ДР с ДМО обоих глаз. Стадия ДР не изменилась в течение всего курса интравитреальных инъекций и после выполнения загрузочной дозы. Принято решение о проведении контрольных осмотров один раз в месяц в течение пяти месяцев, то есть на протяжении года с момента первого введения препарата бролуцизумаб. В периоде наблюдения активность заболевания и рецидив не выявлены. Пациентку перевели на режим «по потребности» – PRN. С ее слов, в течение всего периода лечения она контролировала уровень глюкозы крови, терапия СД не изменилась, уровень гликированного гемоглобина – 7,0%, наблюдалась у эндокринолога и терапевта. Артериальное давление контролировала, но периодически отмечала его повышение. Перед последней инъекцией начала принимать гипотензивный препарат бисопролол 2,5 мг два раза в день.
Обсуждение
Диабетическая ретинопатия и диабетический макулярный отек являются серьезными осложнениями сахарного диабета. Представленный клинический случай демонстрирует, что выбор лекарственной терапии при ДМО всегда строго индивидуален и специфичен. Наблюдение за пациентами с ДР и ДМО – важная составляющая диагностической работы врача-офтальмолога, сопряженной с совместным наблюдением врача-эндокринолога.
Выбор нового антиангиогенного препарата для пациента, которому ранее вводилась загрузочная доза другого анти-VEGF-препарата, можно рассматривать как один из вариантов терапии при ДМО. В данном клиническом случае интравитреальное введение бролуцизумаба пациентке, ранее получавшей курсовое лечение другим анти-VEGF-препаратом, оказалось эффективным: МКОЗ увеличилась, величина макулярного отека уменьшилась, ДР не прогрессировала.
Заключение
Бролуцизумаб можно рассматривать в качестве лечения ДМО у пациентов, ранее получавших другую антиангиогенную терапию. В представленном случае у пациентки с пролиферативной ДР и ДМО препарат бролуцизумаб показал хорошие результаты в отношении эффективности и безопасности, ДР не прогрессировала. Прослеживаются перспективы использования бролуцизумаба при ДМО. Выбор терапии при ДМО требует от врача-офтальмолога строго индивидуального подхода к каждой конкретной ситуации.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов: отсутствует.
R.N. Amirkulieva, Ye.N. Khomyakova, PhD, I.A. Loskutov, PhD
M.F. Vladimirsky Moscow Regional Research Clinical Institute
Contact person: Regina N. Amirkulieva, regina-amirkulieva@yandex.ru
Presented a clinical case of the use of an antiangiogenic drug in the treatment of diabetic macular edema in a patient who had previously been treated with other available angiogenesis inhibitors.
Patient S., 41 years old, complained of decreased vision in both eyes. Visual acuity of the right eye before the start of treatment with a new antiangiogenic drug is 0.6 n / K. Macular edema, multiple solid exudates merging in the parafoveal region, and multiple intraretinal hemorrhages of the ‘dot – spot’ type were revealed on the fundus. There are multiple solid exudates with local fibrous proliferation along the lower nasal arcade, multiple microaneurysms on the middle periphery, no more than ten intraretinal hemorrhages of the ‘dot – spot’ type, intraretinal microvascular anomalies in each quadrant. According to optical coherence tomography, there is diffuse cystic macular edema in the right eye. In 2021, the patient underwent intravitreal injections of an anti-VEGF drug in both eyes. Upon admission of the patient to the hospital, it was decided to conduct a course of intravitreal injections of brolucizumab into the right eye. At a follow-up examination a month later, positive dynamics was revealed in the form of an improvement in visual acuity to 0.9 n/a, a decrease in the thickness of macular edema, diabetic retinopathy did not progress. Further, the patient was monitored once a month for five months after the last intravitreal injection, that is, for a year from the moment of the first administration of brolucizumab. Disease activity and relapse were not detected during the entire follow-up period. The patient was switched to the ‘on demand’ mode – pro re nata.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.