К вопросу об астигматизме малых значений в детской практике
- Аннотация
- Статья
- Ссылки
- English

Актуальность
По данным Всемирной организации здравоохранения (ВОЗ), в мире насчитывается 1,5 млн слепых детей. Эксперты ВОЗ полагают, что в 40% случаев детскую слепоту можно предотвратить. Распространенность зрительных нарушений у детей в России составляет 16 случаев на 10 тыс. детского населения, слепоты на один и оба глаза – 5 и 2 случая соответственно. Инвалидов по зрению с детства в России – 20,7% от общего количества, в возрасте 19–50 лет – 55,4% [1].
В настоящее время частота встречаемости глазной патологии достигает 10,0–10,1 тыс. на 100 тыс. среди детского населения и 14,6–14,9 тыс. на 100 тыс. среди подростков. Заболеваемость среди детей в последние годы возросла с 4728,1 до 4747,8, а среди подростков с 3769,8 до 4028,8 случая на 100 тыс. населения [2].
В Московской области среди впервые выявленных и уточненных диагнозов болезни глаз у детей и подростков занимают третье место и отличаются высоким уровнем распространенности. Среди 21 726 детей-инвалидов Подмосковья у 1412 детей установлена инвалидность в результате заболеваний глаз и придаточного аппарата [3].
Зрительные нарушения и заболевания глаз в детском возрасте приводят к негативным социальным последствиям в будущем.
Возрастные особенности детского органа зрения связаны с глазной патологией, клинической картиной заболеваний, их течением и исходом. Прослеживается тенденция к омоложению болезней взрослых. Эти болезни у детей обусловлены повышенной зрительной нагрузкой при использовании жидкокристаллических мониторов, мобильных телефонов, персональных компьютеров, а также активным воздействием внешней среды. В современных условиях детям необходимо значительно больше затрат ресурсов аккомодационного и вспомогательного аппаратов глаза [4].
Профилактика и лечение глазной патологии у детей остаются одной из важнейших проблем офтальмологии. Наиболее частой причиной снижения зрения в педиатрической практике является аметропия (дальнозоркость, близорукость, астигматизм).
Астигматизм – распространенное нарушение рефракции. В разных странах астигматизм 0,5 дптр и более встречается у 9,8–27,2% детей и 11,4–67,97% взрослых. Такой широкий диапазон обусловлен скорее всего доступностью или недоступностью надежных способов диагностики, а также трудностями диагностики астигматизма у детей. В Европе частота распространенности астигматизма 0,5 дптр и более у детей составляет 12,9%, у взрослых – 39,7–67,97%. В целом частота распространения астигматизма более 0,5 дптр составляет 32,2–67,97%, более 1,0 дптр – 15,6–22,5%, более 2,0 дптр – 4,2–5,4%, более 3,0 дптр – 1,6% [5].
Астигматизм – сочетание в одном глазу двух или более значений рефракции. Главные сечения (меридианы) астигматического глаза – два сечения (меридиана), расположенные под углом 90° друг к другу. В них рефракция наиболее сильная и наиболее слабая. При неправильном астигматизме рефракция изменяется в пределах меридиана, при правильном в каждом главном меридиане рефракция остается постоянной величиной. Физиологическим считается астигматизм небольшой величины, способный к самокомпенсации, не влияющий на зрение и не требующий оптической коррекции.
Шкала ТАБО (Technische Ausschuss fur Brillen – Optik, Технический комитет по очковой оптике – учреждение в Германии, предложившее эту систему обозначения в 1917 г.) [6] – градусная полукруговая или круговая шкала с отсчетом против часовой стрелки, нанесенная на рамку проемов пробной оправы (фороптера). По ней определяется направление главных меридианов астигматического глаза.
Согласно определению Ю.З. Розенблюма, астигматизм представляет собой меру несферичности оптической системы глаза и не является самостоятельным видом рефракции [7].
Различают пять видов астигматизма:
- сложный гиперметропический;
- простой гиперметропический;
- смешанный;
- простой миопический;
- сложный миопический.
Кроме того, выделяют три типа астигматизма:
- прямой: меридиан с более сильным преломлением расположен вертикально или в секторе 30° от вертикали;
- обратный: меридиан с более сильным преломлением расположен горизонтально или в секторе 30° от горизонтали;
- с косыми осями: оба меридиана лежат в секторах от 30 до 60° и от 120 до 150° по шкале ТАБО.
Исходя из принципов коррекции астигматизма Ю.З. Розенблюма, коррекция необходима:
- при снижении остроты зрения из-за астигматизма;
- развитии и прогрессировании миопии на фоне астигматизма;
- астенопии [8, 9].
В соответствии с клиническими рекомендациями по астигматизму, детям в возрасте трех лет и старше целесообразно выполнять близкую к полной астигматическую коррекцию при астигматизме 1,0 дптр и более. Кроме того, коррекция проводится, если цилиндр повышает остроту зрения по сравнению со сферой, с целью компенсации рефракционных нарушений, повышения остроты зрения, профилактики рефракционной амблиопии и нормализации рефрактогенеза [5].
По нашим наблюдениям, в последнее время участились случаи астигматизма, сопровождающиеся астенопией, ухудшением остроты зрения и прогрессированием миопии. При этом перечисленные симптомы возникают у детей с небольшой степенью астигматизма. Как правило, имеет место астигматизм обратного типа.
Особый интерес вызывает астигматизм малых значений. Именно с ним связано большинство проблем у наших пациентов. Например, обратный астигматизм небольшой степени часто служит причиной напряжения аккомодации, прогрессирования близорукости [10].
Любой (прямой или обратный) астигматизм малой степени на одном глазу нередко приводит к косоглазию или амблиопии различной степени [11].
Цель – определить влияние коррекции астигматизма малых значений на зрительные функции пациентов при различных видах аметропий, а также выявить закономерности такой коррекции.
Материал и методы
Под наблюдением находилось 70 детей (31 мальчик, 39 девочек) с нарушением рефракции различного вида и астигматизмом малых значений различного типа. Возраст пациентов составил 3–17 лет (один дошкольник, остальные школьники). Наблюдение после назначения сложной коррекции аметропии продолжалось (в среднем) 12–17 месяцев (от 1–6 месяцев до 2–3 лет).
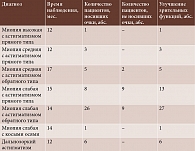
Распределение пациентов в зависимости от диагноза было следующим:
- миопия высокая с астигматизмом прямого типа – 1 (1,4%) пациент;
- миопия средняя с астигматизмом прямого типа – 3 (4,3%);
- миопия средняя с астигматизмом обратного типа – 7 (10%);
- миопия слабая с астигматизмом прямого типа – 17 (24,3%);
- миопия слабая с астигматизмом обратного типа – 35 (50%);
- миопия слабая с астигматизмом с косыми осями – 1 (1,4%);
- гиперметропия слабая с астигматизмом прямого типа – 2 (2,9%);
- гиперметропия средняя с астигматизмом обратного типа – 1 (1,4%);
- простой гиперметропический астигматизм обратного типа – 3 (4,3%) пациента.
У всех пациентов астигматизм был в пределах 0,5–1,5 дптр. Им были выписаны очки с астигматической максимальной или почти максимальной коррекцией (табл. 1).
После длительного ношения очков у большинства детей наблюдались улучшение зрительных функций, то есть повышение остроты зрения или ее стабилизация, увеличение резерва относительной аккомодации. Рефракция оставалась стабильной либо менялась в лучшую сторону. Иногда в результате коррекции уменьшался или совсем исчезал астигматизм. У детей с косоглазием уменьшалась или исчезала девиация.
Клинический случай 1
Пациент Б., семь лет, наблюдается у окулиста с пяти лет с диагнозом «дальнозоркость слабая обоих глаз. Содружественное сходящееся первичное постоянное монолатеральное аккомодационное косоглазие левого глаза».
При обследовании ребенка в пятилетнем возрасте объективная рефракция после циклоплегии составила:
- правый глаз – HM 1,5 дптр;
- левый глаз – HM 1,5 дптр по вертикали, 2,0 дптр по горизонтали.
Острота зрения: правый глаз – 1,0, левый – 0,1.
Характер зрения монокулярный. Девиация к носу левого глаза – 0–10°.
Выписаны очки для постоянного ношения на оба глаза: sph +1,0 дптр.
На левом глазу небольшой астигматизм – менее 1,0 дптр. Ребенок носит очки без учета астигматизма: sph +1,0 дптр на оба глаза. Получил несколько курсов плеопто-ортоптического лечения. В результате острота зрения и девиация временно менялись в лучшую сторону, но потом возвращались на исходные позиции. Ребенку установлен диагноз: «амблиопия левого глаза».
При осмотре в семь лет у мальчика после циклоплегии определялся тот же небольшой астигматизм на левом глазу. Дальнозоркость та же. Выписан новый рецепт на очки с учетом астигматизма. После ношения новых очков резко повысилась острота зрения и практически исчезла девиация на левом глазу. Пациент прошел несколько курсов плеопто-ортоптического лечения по программе EYE, диагноз амблиопии снят. Характер зрения стабильно бинокулярный (в очках и без них).
Клинический случай 2
Пациентка К., 12 лет, наблюдается у окулиста с семи лет. Семейный анамнез: у отца миопия высокая с астигматизмом прямого типа обоих глаз.
Данные обследования пациентки в семь лет:
- Vis OD -0,1 с корр. sph -1,5 = 0,9;
- Vis OS -0,1 с корр. sph -1,5 = 0,9.
Рефракция:
- OD: sph -1,5 cyl -0,5 ax 90°;
- OS: sph -1,5 cyl -0,5 ax 90°.
После циклоплегии рефракция обоих глаз – sph -1,0 дптр.
Глазное дно без патологии.
Установлен диагноз: «миопия слабая наследственная обоих глаз».
Очковая коррекция не назначалась, проводились витаминотерапия, физиолечение, тренировка аккомодации.
При последующих осмотрах зрение у девочки прогрессивно ухудшалось, несмотря на лечение.
В девять лет выписан рецепт на очки для дали на оба глаза: sph -4,5 дптр, для близи – sph -2,0 дптр. Девочка носила очки для дали постоянно, очками для близи не пользовалась.
Данные обследования пациентки в 12 лет:
- Vis OD: 0,03 в/о 0,2 очки: sph -4,5 дптр на оба глаза;
- Vis OS: 0,03 в/о 0,2.
Рефракция с узким зрачком:
- OD: sph -7,0 cyl -2,0 ax 90°;
- OS: sph -6,0 cyl -2,0 ax 90°.
Рефракция после циклоплегии:
- OD: sph -5,5 cyl -2,5 ax 90°;
- ОS: sph -5,0 cyl -2,0 ax 90°.
Глазное дно: миопический конус у диска зрительного нерва – 1/4 дд, ангиопатия сетчатки.
Размер переднезадней оси (ПЗО) обоих глаз – 25 мм.
Решается вопрос о склероукрепляющей операции.
Девочке подобрана новая оптическая коррекция для дали (sph -5,0 cyl -1,5 ax 0°) и близи (sph -2,75 cyl -1,5 ax 0°).
При осмотре пациентки через шесть месяцев после ношения новых очков:
- Vis OD: 0,025 в/о 0,8;
- Vis OS: 0,025 в/о 0,8.
Рефракция с узким зрачком:
- OD: sph -7,0 cyl -2,5 ax 90°;
- OS: sph -6,0 cyl -1,0 ax 90°.
ПЗО – 25,5 мм на обоих глазах.
Пациентка периодически получает лечение в кабинете охраны зрения. Данных о прогрессировании процесса нет, хотя за этот период у девочки отмечался значительный физический рост. На сегодняшний день состояние глаз стабильное, пациентка пользуется теми же очками.
Клинический случай 3
Пациент Б., десять лет, наблюдается у окулиста с четырех лет с диагнозом: «нарушение аккомодации, группа риска по миопии». Семейный анамнез отягощен: у матери миопия – 5,0 дптр.
Острота зрения у мальчика снижена до 50–70% нормы. На протяжении четырех лет ребенок периодически получал традиционное лечение спазма аккомодации. Улучшения не наступало. В восемь лет при обследовании острота зрения – 0,6–0,7, рефракция с узким зрачком – простой миопический астигматизм 1,0 дптр, обратного типа.
После циклоплегии данные рефракции практически не изменились. Были выписаны очки для постоянного ношения с коррекцией астигматизма на 50%. В результате наблюдения в течение года острота зрения улучшилась: 0,8–0,9 без коррекции и 1,0 на оба глаза с коррекцией. Состояние рефракции стабильное.
Резерв аккомодации не снижается, жалоб нет.
Методика обследования
Как обычно, на первом визите выполнены сбор анамнеза и жалоб пациента, визометрия, офтальмоскопия глазного дна, рефрактометрия с узким зрачком, пробная коррекция с узким зрачком, определен резерв относительной аккомодации.
На втором визите проведен осмотр пациента с расширенным зрачком. Определена рефракция после циклоплегии. На фоне циклоплегии выполнена коррекция с учетом новых данных.
На третьем визите осуществлена оптимальная коррекция вновь с узким зрачком.
Обычно назначают почти полную или полную коррекцию астигматизма. Пациенты хорошо переносят ее [12].
Результаты
За время наблюдения улучшение зрительных функций после ношения очков происходило при любой дальнозоркости с астигматизмом, миопии высокой и средней степени с астигматизмом обоих типов, миопии слабой с астигматизмом с косыми осями.
При миопии слабой степени с астигматизмом прямого и обратного типа улучшение выявлено у пациентов, как носивших, так и не носивших очки (табл. 2). Зрительные функции у пациентов без сложной коррекции чаще улучшались при астигматизме прямого типа – около 30%, значительно реже при обратном – 5,7%.
Следовательно, сложная коррекция при миопии слабой степени с астигматизмом обратного типа на улучшение зрительных функций влияет в большей степени, чем такая же коррекция при миопии слабой степени с астигматизмом прямого типа. Иными словами, сложная коррекция слабой миопии с астигматизмом слабой степени предпочтительна при обратном типе астигматизма. Эти же доводы представлены в клинических рекомендациях по коррекции астигматизма у детей.
Выводы
На основании результатов исследования можно сделать следующие выводы.
- Коррекция астигматизма малой степени в современных условиях актуальна.
- Для успешной коррекции астигматизма малой степени имеют значение степень выраженности аметропии и ее вид. Наиболее эффективна такая коррекция при дальнозоркости и миопии средней и высокой степени.
- Возможно улучшение зрительных функций у пациентов со слабой миопией и астигматизмом малой степени при назначении сложной очковой коррекции. Эффективность подобной коррекции выше при обратном типе астигматизма и астигматизме с косыми осями.
R.S. Strotskaya, I.A. Loskutov, PhD
Dzerzhinsk City Hospital
M.F. Vladimirsky Moscow Regional Scientific Research Institute
Contact person: Igor A. Loskutov, loskoutigor@mail.ru
In accordance with the clinical recommendations on astigmatism, it is advisable for children aged three years and older to perform close to complete astigmatic correction with astigmatism of 1.0 dpt or more. The expediency of such a correction has been confirmed in practice.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.