Как снизить риск сердечно-сосудистой смерти? Инновация в лечении пациентов с хронической ИБС и/или заболеваниями периферических артерий. Российский национальный конгресс кардиологов – 2019. Сателлитный симпозиум компании «Байер»
- Аннотация
- Статья
- Ссылки





Новые рекомендации – новые подходы к ведению пациентов с хронической ишемической болезнью сердца
Руководитель отдела клинических проблем атеротромбоза Института кардиологии им. А.Л. Мясникова ФГБУ «Национальный медицинский исследовательский центр кардиологии» Минздрава России, д.м.н., профессор Елизавета Павловна ПАНЧЕНКО подробно рассмотрела новые подходы к ведению пациентов с хронической ишемической болезнью сердца (ИБС). Она подчеркнула, что в рекомендациях Европейского общества кардиологов (European Society of Cardiology, ESC) 2019 г. термин «хроническая (стабильная) ИБС», или «хроническая коронарная болезнь сердца», заменен на «хронический коронарный синдром».
Эксперты предлагают выделять две формы ИБС в зависимости от категории – острый и хронический коронарный синдром. ИБС рассматривается как динамический непрерывный процесс накопления атеросклеротических бляшек, приводящий к нарушению коронарного кровотока. На развитие атеросклеротического процесса могут влиять стиль жизни, лекарственные препараты и процедуры реваскуляризации. Стратегия медикаментозного лечения хронического коронарного синдрома направлена на уменьшение симптомов стенокардии и ишемии при нагрузке и профилактику сердечно-сосудистых событий.
В новых рекомендациях ESC подчеркивается решающее значение не только препаратов, положительно влияющих на прогноз, но и адекватной оценки эффективности лечения. Кроме того, немаловажная роль отводится просвещению больных в отношении патогенеза ИБС, факторов риска и стратегии лечения.
Для устранения симптомов стенокардии напряжения у пациентов с хроническим коронарным синдромом по-прежнему рекомендуются короткодействующие нитраты. Для контроля частоты сердечных сокращений (ЧСС) и симптомов стенокардии препаратами первой линии целесообразно назначать бета-блокаторы и антагонисты кальция. Если симптомы стенокардии не купируются этими препаратами, следует рассмотреть возможность назначения комбинации нитратов и антагонистов кальция дигидропиридинового ряда. Вопрос об использовании пролонгированных нитратов во второй линии рассматривают, когда начальная терапия бета-блокаторами и/или антагонистами кальция не дигидропиридинового ряда противопоказана, плохо переносится или недостаточно контролирует симптомы стенокардии.
В новых рекомендациях особый статус получили антиишемические препараты, такие как никорандил, ранолазин, ивабрадин, триметазидин, во второй линии терапии пациентов, которые не переносят или имеют противопоказания к назначению бета-блокаторов, антагонистов кальция и пролонгированных нитратов либо у которых на фоне приема указанных препаратов стенокардия плохо контролируется. У ряда больных комбинация бета-блокаторов или антагонистов кальция в сочетании с препаратами второй линии (никорандил, ранолазин, ивабрадин, триметазидин) может быть рассмотрена в качестве терапии первой линии под контролем ЧСС, уровня артериального давления (АД) и толерантности к физической нагрузке. Профилактика сердечно-сосудистых событий (смерти, инфаркта и инсульта) – одно из основных направлений стратегии лечения пациентов с хроническим коронарным синдромом.
Высокий риск развития сердечно-сосудистых катастроф у пациентов с ИБС подтверждается данными международных регистров. По данным регистра GRACE, в течение пяти лет после острого коронарного синдрома умирает каждый пятый больной, как правило после выписки из стационара1.
Как известно, поражение нескольких сосудистых бассейнов ухудшает не только результаты лечения, но и прогноз. В международный регистр REACH были включены около 68 000 человек из 44 стран. ИБС зарегистрирована у 40 258 пациентов, причем у каждого четвертого из них имело место поражение двух и более сосудистых бассейнов2.
По итогам трехлетнего наблюдения установлено, что частота сердечно-сосудистых событий и повторных госпитализаций у больных ИБС со стабильными проявлениями атеротромбоза выше при наличии двух и более бассейнов поражения3.
Несмотря на проводимую терапию, у амбулаторных больных со стабильным состоянием частота неблагоприятных исходов от сердечно-сосудистых причин остается высокой. Максимальная частота развития инфаркта миокарда, ишемического инсульта и сердечно-сосудистой смертности наблюдается у пациентов с наибольшим числом пораженных сосудистых бассейнов4.
Эксперты ESC в 2013 г. для лечения больных стабильной стенокардией рекомендовали один антиагрегант (как правило, аспирин – ацетилсалициловую кислоту (АСК)). Двойная антитромбоцитарная терапия (ДАТТ) – АСК и клопидогрел назначалась после планового чрескожного коронарного вмешательства (ЧКВ)5.
В исследовании COMPASS, результаты которого были опубликованы в 2017 г., участвовали больные со стабильным проявлением атеросклероза различной локализации. Исследователи сравнивали эффективность и безопасность ривароксабана в низких дозах в сочетании с АСК, монотерапии ривароксабаном и АСК в снижении риска развития инфаркта миокарда, инсульта и сердечно-сосудистой смерти у пациентов с ИБС и/или периферическим атеросклерозом. Установлено, что добавление к АСК ривароксабана значимо снижает не только риск сердечно-сосудистой смерти, инфаркта миокарда и ишемического инсульта, но и частоту смерти от всех причин6. Результаты исследования COMPASS нашли отражение в новых рекомендациях по лечению хронического коронарного синдрома. По мнению европейских экспертов, добавление второго антитромботического препарата к АСК для длительной вторичной профилактики следует рассматривать в случае высокого и среднего риска ишемических событий в отсутствие высокого риска кровотечений.
При стабильной ИБС, наличии высокого и среднего риска ишемических событий в отсутствие высокого риска кровотечений рекомендуются четыре опции ДАТТ в комбинации с АСК (75–100 мг):
- клопидогрел после инфаркта миокарда тем, кто хорошо переносил ДАТТ в течение первого года;
- прасугрел после ЧКВ у больных инфарктом миокарда, хорошо перенесших ДАТТ в течение первого года;
- ривароксабан после инфаркта миокарда, случившегося более года назад, или при многососудистом поражении коронарных артерий;
- тикагрелор после инфаркта миокарда тем, кто хорошо переносил ДАТТ в течение первого года.
В отличие от исследования COMPASS, в котором оценивали терапию больных стабильной стенокардией (только 68% в прошлом перенесли инфаркт миокарда), в исследовании PEGASUS-TIMI 54 участвовала более тяжелая группа пациентов, перенесших инфаркт миокарда, с наиболее высоким риском осложнений7. В течение 33 месяцев сравнивали эффективность монотерапии АСК и комбинации «АСК + тикагрелор». Показано снижение абсолютного риска сердечно-сосудистой смерти, инфаркта миокарда, инсульта на 0,46% в год. В исследовании COMPASS на фоне комбинированной терапии АСК и ривароксабаном эти показатели достигли 0,68% в год8. Но самое главное отличие между исследованиями PEGASUS-TIMI 54 и COMPASS заключается в том, что только в рамках последнего отмечалось достоверное снижение летальных исходов от всех причин.
В рекомендациях ESC 2019 г. по диагностике и лечению хронического коронарного синдрома по-прежнему АСК 75–100 мг рекомендована больным, перенесшим ЧКВ. Клопидогрел 75 мг/сут после адекватной нагрузки добавляют к АСК на шесть месяцев после ЧКВ независимо от типа стента. При риске жизнеугрожающих кровотечений длительность приема может быть сокращена до одного – трех месяцев. В новых рекомендациях появилась глава, посвященная антитромботической терапии пациентов с хроническим коронарным синдромом и фибрилляцией предсердий. В случае принятия решения о назначении антикоагулянта пероральные антикоагулянты (ПОАК) предпочтительнее антагонистов витамина К (АВК). Длительная антикоагулянтная терапия (ПОАК или АВК) рекомендована больным с фибрилляцией предсердий в зависимости от показателей по шкале прогнозируемого риска развития инсульта и тромбоэмболических осложнений CHA2DS2VASc (мужчинам с CHA2DS2VASc ≥ 2, женщинам с CHA2DS2VASc ≥ 3). Кроме того, эксперты добавили рекомендации по тройной антитромботической терапии при фибрилляции предсердий и плановом ЧКВ. В отсутствие противопоказаний в комбинации с антитромбоцитарными препаратами назначают ПОАК (дабигатран, ривароксабан и др.). При использовании ривароксабана у пациентов с высоким риском кровотечений, превышающим риск тромботических осложнений (тромбоз стента и ишемический инсульт), следует иметь в виду, что доза 15 мг предпочтительнее дозы 20 мг для длительного лечения одновременно с одним или двумя антиагрегантами. При использовании дабигатрана у пациентов с высоким риском кровотечений, превышающим риск тромботических осложнений, также более низкая доза 110 мг предпочтительнее дозы 150 мг. Определены сроки назначения тройной терапии. Следует отметить, что рекомендации европейских и американских экспертов различаются по длительности тройной антитромботической терапии у больных с фибрилляцией предсердий, которые подвергаются ангиопластике и стентированию. С позиции ESC после неосложненного ЧКВ при низком риске тромбоза стента или риске кровотечения, превалирующем над риском тромбоза стента, длительность приема АСК в составе тройной терапии составляет одну неделю или менее при любом виде установленного стента. Если риск тромбоза стента доминирует над риском кровотечения, увеличивают продолжительность тройной антитромботической терапии (АСК + клопидогрел + антикоагулянт) до одного – шести месяцев. Длительность тройной антитромботической терапии, определяемую балансом рисков тромбоза стента и кровотечения, необходимо четко обозначить в выписке из стационара. У пациентов, принимающих АВК в составе тройной терапии, целевое международное нормализированное отношение (МНО) необходимо поддерживать в диапазоне 2,0–2,5, а TTR (время нахождения больного в терапевтическом диапазоне МНО) > 70%. Безусловно, в большинстве случаев можно ограничить срок тройной терапии по крайней мере периодом пребывания в стационаре.
В этом году вышли рекомендации по лечению больных сахарным диабетом и сердечно-сосудистыми заболеваниями. По данным регистра REACH, около 40% пациентов с ИБС имеют сопутствующий сахарный диабет или нарушения углеводного обмена. Эксперты ESC и Общества по исследованию сахарного диабета также рекомендуют добавлять второй антитромботический препарат к АСК для длительной вторичной профилактики пациентам без высокого геморрагического риска. Выделяется отдельная группа пациентов с симптомным заболеванием периферических артерий (ЗПА) нижних конечностей без высокого геморрагического риска. Таким больным рекомендуется к АСК добавлять ривароксабан (2,5 мг два раза в день) в дозе 100 мг/сут9.
В заключение профессор Е.П. Панченко отметила необходимость адекватной профилактики инсульта и инфаркта у пациентов с хроническим коронарным синдромом. Контроль факторов риска и современная медикаментозная терапия способствуют снижению риска ишемических событий и смерти.
Время менять подходы: ривароксабан в терапии пациентов с ИБС и заболеваниями периферических артерий
Как отметил руководитель отдела ангиологии ФГБУ «НМИЦ кардиологии» Минздрава России, д.м.н., профессор Юрий Александрович КАРПОВ, актуальность поиска новых подходов к лечению больных ИБС не подвергается сомнению. Согласно статистическим данным, в России количество умерших на 100 тыс. населения в течение года составляет 1289,3. При этом 616,4 из них умирает от сердечно-сосудистых причин, среди которых ведущую роль играет ИБС. В связи с этим внедрение новых рекомендаций по лечению хронических коронарных синдромов приобретает особое значение. Новые терапевтические подходы направлены на снижение смертности среди пациентов не только с ИБС, но и различными клиническими проявлениями атеросклероза, а также сахарным диабетом. В рекомендациях определены шесть наиболее распространенных клинических профилей пациентов:
- пациенты с подозрением на ИБС, симптомами стабильной стенокардии и/или одышкой;
- пациенты с вновь установленным диагнозом хронической сердечной недостаточности или дисфункции левого желудочка и подозрением на ИБС;
- стабильные пациенты, перенесшие острый коронарный синдром менее года назад, или пациенты с недавней реваскуляризацией;
- пациенты, которым был установлен диагноз или проведена реваскуляризация более года назад;
- пациенты со стенокардией и подозрением на вазоспастическую или микрососудистую стенокардию;
- асимптомные пациенты, у которых ИБС выявлена на основании скрининга10.
Согласно рекомендациям ESC 2019 г., основными целями терапии хронического коронарного синдрома являются уменьшение симптомов стенокардии и ишемии, вызванных физической нагрузкой, и снижение риска сердечно-сосудистых событий. Таким образом, для пациентов с хроническим коронарным синдромом оптимальным считается лечение, которое удовлетворительно контролирует симптомы, предотвращает сердечно-сосудистые события, характеризуется минимальными нежелательными явлениями.
В последние годы в рандомизированных клинических исследованиях активно изучаются вопросы влияния лекарственной терапии сердечно-сосудистых заболеваний на потенциальные мишени. Прежде всего речь идет о снижении и контроле уровней холестерина (исследования IMPROVE-IT, FOURIER, SPIRE, ODDYSEY) и триглицеридов (REDUCE-IT, STRENGTH, PROMINENT), влиянии на воспаление (CANTOS), антитромботической терапии (COMPASS). В перспективе запланированы исследования контроля липопротеинов.
Сегодня в центре внимания исследователей остаются вопросы антитромботической терапии пациентов с сердечно-сосудистым риском. Однако возможности интенсификации антитромботической терапии у больных ИБС до настоящего времени были ограниченны. Возможность пролонгирования терапии свыше 12 месяцев могла быть рассмотрена только у пациентов после инфаркта миокарда, хорошо переносивших ДАТТ, в отсутствие кровотечений11.
Необходимость профилактики необратимых сердечно-сосудистых событий потребовала поиска терапевтических подходов, направленных на ключевые компоненты атеротромбоза. И такой подход был найден. Антикоагулянт ривароксабан в низкой дозе в комбинации с АСК в низкой дозе, влияя на тромбоцитарное звено и коагуляционный каскад, снижает вероятность тромбообразования и сосудистых осложнений. При этом ривароксабан влияет не только на образование фибрина, но и на активацию тромбоцитов12.
Результаты исследования COMPASS послужили основанием для внесения изменений в рекомендации по ведению пациентов с ИБС или ЗПА в клинической практике. Целью исследования была оценка эффективности двойного пути воздействия на тромбообразование у пациентов с ИБС и/или ЗПА. Исследователи сравнивали эффективность и безопасность ривароксабана в низких дозах в комбинации с АСК, монотерапии ривароксабаном и АСК в снижении риска развития инфаркта миокарда, инсульта и сердечно-сосудистой смерти у пациентов с атеросклеротическим заболеванием. В исследовании участвовали 27 395 пациентов с атеросклеротическим поражением периферических артерий и/или верифицированной ИБС и наличием одного из дополнительных критериев: возраст ≥ 65 лет, документированный атеросклероз или реваскуляризация в двух и более сосудистых бассейнах либо наличие двух и более факторов риска – статуса курильщика, сахарного диабета, нарушения функции почек, сердечной недостаточности, нелакунарного ишемического инсульта (более месяца назад).
Критерии исключения:
- необходимость длительной антикоагулянтной терапии;
- применение отличных от АСК антиагрегантов;
- ишемический инсульт менее месяца назад или геморрагический/лакунарный инсульт в анамнезе;
- тяжелая сердечная недостаточность (фракция выброса < 30%);
- скорость клубочковой фильтрации (СКФ) < 15 мл/мин.
Пациенты с фибрилляцией предсердий в исследование не включались, так как они нуждаются в длительной антикоагулянтной терапии. Больных рандомизировали на группы АСК 100 мг один раз в сутки, АСК 100 мг один раз в сутки в комбинации с ривароксабаном 2,5 мг два раза в сутки и монотерапии ривароксабаном 5 мг два раза в сутки.
Первичной конечной точкой эффективности исследования служил комбинированный показатель частоты развития инфаркта миокарда, инсульта и сердечно-сосудистой смерти. Вторичными конечными точками были:
- комбинированный показатель больших тромботических событий:
- смертельные исходы по причине ИБС, инфаркт миокарда, ишемический инсульт, острая ишемия конечностей;
- сердечно-сосудистая смерть, инфаркт миокарда, ишемический инсульт, острая ишемия конечностей;
- смерть от всех причин.
Основным параметром первичной конечной точки безопасности стала совокупность крупных кровотечений, которые определялись по модифицированной классификации ISTH (Международная ассоциация по тромбозу и гемостазу).
Исследование COMPASS проведено на базе 602 исследовательских центров в 33 странах мира. В российскую популяцию вошли 682 пациента со стабильной ИБС и/или ЗПА.
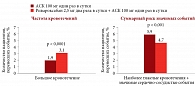
Данные исследования продемонстрировали положительное влияние ривароксабана в комбинации с АСК на снижение риска развития инсульта, инфаркта и сердечно-сосудистой смерти при ИБС или ЗПА. Частота событий первичной конечной точки эффективности в группах АСК и АСК с ривароксабаном составила 5,4 против 4,1% (относительный риск (ОР) 0,76; 95%-ный доверительный интервал (ДИ) 0,66–0,86; р < 0,001) (рис. 1).
В группе пациентов, получавших ривароксабан в комбинации с АСК, отмечалось снижение частоты ишемических событий и риска развития церебральных осложнений. Несмотря на то что частота кровотечений в группе АСК и ривароксабана была ожидаемо выше, чем в группе АСК, суммарный риск значимых для прогноза пациентов с ИБС или ЗПА событий (наиболее тяжелые кровотечения и значимые сердечно-сосудистые события) был ниже в группе ривароксабана и АСК по сравнению с группой монотерапии АСК (рис. 2).
При использовании комбинированной терапии АСК и ривароксабаном реже, чем на фоне монотерапии АСК, регистрировались случаи смерти от всех причин.
У пациентов с ИБС в группе комбинированной терапии ривароксабаном и АСК зафиксировано снижение риска значимых сердечно-сосудистых событий на 26%, а также уменьшение риска отдельных осложнений, в том числе смертельных исходов.
В свою очередь у больных ЗПА на фоне комбинации ривароксабана и АСК зарегистрировано снижение риска событий первичной конечной точки (инсульт, инфаркт миокарда, сердечно-сосудистая смерть) на 28% (рис. 3).
Кроме того, у пациентов с ЗПА снизился риск больших ампутаций и других нежелательных событий со стороны конечностей, что чрезвычайно важно для этой категории больных.
Применение ривароксабана (Ксарелто) в дозе 2,5 мг два раза в сутки в комбинации с АСК у пациентов с ИБС и/или ЗПА одобрено Минздравом России. Показанием к использованию является профилактика инсульта, инфаркта миокарда и смерти вследствие сердечно-сосудистых причин, а также профилактика острой ишемии конечностей и общей смертности у пациентов с ИБС или ЗПА в комбинированной терапии с АСК. Продолжительность лечения препаратом Ксарелто должна быть долгосрочной при условии, что польза превышает риски.
Подводя итог, профессор Ю.А. Карпов подчеркнул, что пациенты с мультифокальным атеротромботическим поражением представляют группу высокого риска. С учетом результатов исследования COMPASS применение сосудистой дозы ривароксабана в комбинации с АСК у данной категории пациентов представляется особенно перспективным.
Оценка баланса риска и пользы при назначении комбинированной антитромботической терапии у пациентов с ИБС или заболеваниями периферических артерий
Анализ эффективности и безопасности комбинированной антитромботической терапии у пациентов с ИБС или ЗПА продолжил руководитель Научно-клинического и образовательного центра «Кардиология» Института высоких медицинских технологий медицинского факультета Санкт-Петербургского государственного университета, д.м.н., профессор Никита Борисович ПЕРЕПЕЧ. Он отметил, что у больных ИБС с многососудистым атеросклеротическим поражением прогноз значительно хуже, чем у пациентов с поражением только одного сосудистого бассейна. По данным регистра REACH, у трети больных сердечно-сосудистыми заболеваниями диагностируется два и более заболеваний сердечно-сосудистой системы. Чаще поражение других сосудистых бассейнов наблюдается у пациентов с ЗПА. Более чем у 60% из них имеют место ИБС, цереброваскулярная болезнь и их сочетание2.
Сказанное означает, что пациенты с ИБС и ЗПА характеризуются высокой частотой факторов, увеличивающих риск сердечно-сосудистых событий и кровотечений. При подборе схемы лечения в таких ситуациях необходимо взвешивать ишемический и геморрагический риски. Однако усиление антитромботической терапии, то есть воздействие на гемостаз, должно ассоциироваться с увеличением риска кровотечений. Какими возможностями располагает современный врач для оценки риска кровотечения у кардиологических пациентов?
На основании исследований, посвященных анализу антитромботической терапии (PRECISE DAPT, REACH, HAS BLED), были предложены собственные шкалы оценки риска кровотечений в зависимости от выборки больных. Но эти шкалы не пригодны для оценки риска кровотечения у больных стабильной ИБС, которым должна быть назначена комбинированная антитромботическая терапия АСК и ривароксабаном. Вероятно, для таких пациентов больше подходит шкала, предложенная экспертами ESC в рекомендациях по лечению больных с фибрилляцией предсердий 2016 г.13 В этой шкале обозначены модифицируемые, немодифицируемые и потенциально модифицируемые факторы риска кровотечения, а также биомаркеры, связанные с высоким риском кровотечения: высокочувствительный тропонин, фактор дифференцировки роста, креатинин сыворотки/расчетный клиренс креатинина. Подобный подход к оценке геморрагического риска считается универсальным и может применяться при проведении антитромботической терапии у пациентов с различными заболеваниями.
Новый подход к терапии пациентов с атеросклеротическим поражением периферических артерий или хронической ИБС так или иначе связан с масштабным исследованием COMPASS. Как уже отмечалось, целью исследования стала оценка эффективности и безопасности ривароксабана в монотерапии и комбинации с АСК для профилактики тяжелых сердечно-сосудистых событий. Длительность наблюдения за 27 395 пациентами составила в среднем 23 месяца. Следует отметить, что исследование COMPASS, в котором была досрочно достигнута первичная конечная точка, прекращено за год до запланированного срока в силу подтверждения преимущества схемы лечения ривароксабаном 2,5 мг два раза в сутки в комбинации с АСК. Во всех предыдущих исследованиях при использовании комбинированной антитромбоцитарной терапии в целях улучшения прогноза больных хронической ИБС снижался риск возникновения комбинированной конечной точки, то есть всех сердечно-сосудистых событий вместе, но не риск сердечно-сосудистой смерти. В исследовании COMPASS на фоне комбинированной терапии ривароксабаном и АСК снижался не только риск сердечно-сосудистой смерти, но и риск смерти от всех причин.
Конечно, за эффективность антитромботической терапии часто приходится платить повышением риска кровотечений. Частота кровотечений в группе АСК и ривароксабана была выше, чем в группе монотерапии АСК, – 3,1 против 1,9% (ОР 1,70; 95% ДИ 1,40–2,05). Но при этом достоверно снижался риск сердечно-сосудистой смерти и сердечно-сосудистых событий.Таким образом, была продемонстрирована клиническая выгода от применения комбинации АСК и ривароксабана 8, 14.
В исследовании COMPASS определение кровотечений как первичной точки безопасности было более широким по сравнению с другими исследованиями антикоагулянтов или антиагрегантов. К спектру больших кровотечений относили не только смертельные, в критически важный орган, требовавшие операции или госпитализации, но и кровотечения, потребовавшие обращения за медицинской помощью без последующего лечения в стационаре (например, передняя тампонада носового кровотечения с последующим амбулаторным ведением, разлитая гематома межлопаточной области). Добавление ривароксабана к АСК не приводило к повышению частоты наиболее тяжелых кровотечений у пациентов с ИБС и ЗПА.
Характеристики пациентов с хронической ИБС в исследовании COMPASS не различались в группах терапии. Наряду с исследуемыми препаратами большинство пациентов получали лекарственную терапию ингибиторами ангиотензинпревращающего фермента/антагонистами рецепторов к ангиотензину, бета-адреноблокаторами, диуретиками и антагонистами кальция, а также гиполипидемическую терапию.
Установлено, что применение ривароксабана в дополнение к стандартному оптимизированному контролю за уровнем липидов, АД и блокадой ренин-ангиотензин-альдостероновой системы усиливает положительное влияние терапии на прогноз больных хронической ИБС6, 15, 16.
Поэтапный анализ показателей эффективности и безопасности терапии у больных хронической ИБС продемонстрировал, что в группе комбинированной терапии снижение риска сердечно-сосудистых событий сохраняется долгое время, а повышение риска кровотечений отмечается только в первый год лечения. Сказанное означает, что больные, у которых кровотечение не возникло, получали выгоду при отсутствии риска кровотечений впоследствии17.
Исследование COMPASS стало первым рандомизированным клиническим исследованием, в котором оценивали потенциальную пользу ингибиторов протонной помпы (ИПП) у пациентов, получавших ПОАК. В рамках подысследования пациентов разделили в группы пантопразола или плацебо (независимо от антитромботической терапии). Пациенты, уже принимавшие ИПП, не участвовали в рандомизации по пантопразолу8, 14. Установлено, что рутинное использование ИПП у всех пациентов, применяющих и АСК, и ривароксабан, нецелесообразно, но может быть рассмотрено при высоком риске желудочно-кишечных кровотечений18.
Таким образом, добавление второго антитромботического препарата ривароксабана к АСК для длительной вторичной профилактики следует рассматривать при высоком и умеренном риске ишемических событий в отсутствие высокого геморрагического риска. Речь идет о пациентах с распространенным поражением коронарных сосудов, мультифокальным атеросклерозом, сахарным диабетом, ЗПА, рецидивом инфаркта миокарда.
Заключение
Антитромботическая терапия при хронической ИБС считается неотъемлемой частью профилактики сердечно-сосудистых событий. На сегодняшний день имеются убедительные доказательства, что комбинированная терапия препаратом ривароксабан (Ксарелто) в низких дозах (2,5 мг два раза в сутки) и АСК снижает риск значимых сердечно-сосудистых событий по сравнению с монотерапией АСК.
Результаты исследования COMPASS с участием пациентов со стабильной ИБС продемонстрировали стойкий эффект комбинированной терапии АСК и ривароксабаном в снижении риска развития инфаркта миокарда, инсульта и сердечно-сосудистых событий.
Публикация подготовлена при поддержке АО «БАЙЕР».
PP-XAR-RU-0348-1
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.