Кардиореспираторное мониторирование в диагностике синдрома обструктивного апноэ сна
- Аннотация
- Статья
- Ссылки
- English


Под синдромом обструктивного апноэ сна (СОАС) понимают патологическое состояние, характеризующееся повторяющимися эпизодами полной или частичной окклюзии верхних дыхательных путей при сохраняющихся дыхательных усилиях (обструктивными апноэ и гипопноэ), которые вызывают нарушение нормальной структуры сна и часто сопровождаются снижением насыщения крови кислородом, что внешне проявляется храпом, дневной сонливостью и другими симптомами [1].
Согласно недавним исследованиям, распространенность СОАС в экономически развитых странах возрастает и на сегодняшний день составляет 14% среди мужского и 5% среди женского населения [2]. Это значительно превосходит те цифры, которые немногим более десяти лет назад фигурировали в медицинской литературе. Скорее всего, сложившаяся ситуация объясняется увеличением в популяции числа людей с избыточной массой тела. Следует отметить, что обструктивное апноэ ухудшает качество жизни пациентов и существенно увеличивает риск сердечно-сосудистой заболеваемости и смертности [3]. Таким образом, СОАС – не только самое часто встречающееся, но и, принимая во внимание его последствия, одно из наиболее значимых с клинической точки зрения патологических состояний, непосредственно связанных со сном.
На сегодняшний день общепризнано, что симптомы и клинические признаки, выявляемые при сборе анамнеза или с помощью специальных опросников, позволяют определить пациента в группу риска, но не могут служить единственным методом для постановки окончательного диагноза СОАС. Апноэ сна обязательно должно быть подтверждено инструментально [4].
Если строго следовать всем пунктам клинического определения СОАС, то для полноценной диагностики обструктивного апноэ надо зарегистрировать сам патологический респираторный эпизод, возникающую в итоге реакцию мозговой активации – микропробуждение и ассоциированную с дыхательной паузой гипоксемию. В этой связи золотым стандартом диагностики СОАС справедливо считается полисомнография, которая позволяет выявить наличие, характер и длительность апноэ и гипопноэ, сопутствующее снижение насыщения крови кислородом, а также соотношение всех этих феноменов с длительностью и структурой сна. Кроме того, только полисомнографическая техника при необходимости дает объективную оценку избыточной дневной сонливости с помощью так называемого множественного теста латентности сна [5].
Для определения реально эффективных диагностических стратегий в повседневной врачебной практике принципиально важен тот факт, что возможности проведения полисомнографии на сегодняшний день ограничены. И это объясняется не только высокой стоимостью необходимой аппаратуры, технической сложностью самой процедуры, а значит, и высокой конечной ценой диагностического исследования. Прежде всего нет достаточного количества медицинских учреждений, которые могут проводить полную полисомнографию. И эта проблема характерна не только для России. Например, в рекомендациях Канадского торакального общества (2011) отмечено, что пациентам приходится долго ждать очереди, прежде чем пройти полисомнографию, и перечислены регионы, где полноценное сомнологическое обследование не проводится. Авторы руководства заключают, что для пациентов с СОАС выходом из этой ситуации может стать выбор альтернативных, более простых и доступных методов диагностики [6]. Таким образом, реалии современной медицины сна обусловливают необходимость широкого использования упрощенных по сравнению с классической полисомнографией диагностических систем, которые регистрируют меньшее число физиологических параметров, могут применяться без наблюдения медперсонала в амбулаторных условиях и стационаре, но при этом демонстрируют приемлемые чувствительность и специфичность результатов.
В настоящее время существует целый ряд значительно отличающихся по техническим характеристикам устройств, позволяющих с разной степенью объективности измерять различные параметры дыхания во время сна и с той или иной точностью выявлять имеющиеся респираторные нарушения. Согласно наиболее часто употребляемой на практике классификации, предложенной Американской академией медицины сна еще в 1994 г., диагностические сомнологические системы принято подразделять на четыре типа [7].
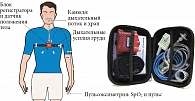
Первый тип – стационарная полисомнографическая система, исследование проводится в условиях специализированной лаборатории под постоянным контролем квалифицированного медицинского персонала. Второй тип – мобильная полисомнографическая система, исследование проводится без постоянного контроля персонала (в стационаре или амбулаторно). Третий тип – полиграфическая система, регистрирующая ограниченный набор параметров, предназначается для кардиореспираторного мониторирования, когда в процессе исследования регистрируются только параметры дыхания и сердечной деятельности, но не происходит объективная оценка самого процесса сна (рис. 1). Четвертый тип – скрининговая система, позволяющая определять сатурацию кислорода во время сна, оценивать респираторный поток или их комбинацию. И если исследования четвертого типа большинством авторов признаются не соответствующими современным требованиям, предъявляемым к диагностике апноэ сна, то информативность кардиореспираторного мониторирования в целом ряде научных работ показала себя сравнимой с результатами классической полисомнографии [8]. M. El Shayeb и соавт. (2014), проанализировав результаты 59 исследований, посвященных диагностике СОАС с помощью устройств первого и третьего типов, пришли к заключению, что кардиореспираторное мониторирование во время сна обладает достаточной чувствительностью и специфичностью для установления клинически значимого СОАС [9].
В результате даже такое традиционно консервативное медицинское сообщество, как Американская академия медицины сна, в последних рекомендациях признает, что устройства третьего типа могут использоваться для постановки окончательного диагноза СОАС, но с двумя оговорками [4]. Первая – они должны применяться преимущественно в случае высокой претестовой вероятности положительных результатов исследования или, иными словами, при подозрении на нарушения дыхания во время сна средней или тяжелой степени тяжести. Вторая – не рекомендуется использовать их у диагностически неясных пациентов с атипичной симптоматикой.
Авторы сопровождают эти рекомендации рядом справедливых комментариев. Во-первых, оптимальный кандидат для проведения именно кардиореспираторного мониторирования – это пациент с жалобами на дневную сонливость, храп и, возможно, с указаниями на дыхательные паузы во время сна, пробуждениями с чувством нехватки воздуха или страдающий артериальной гипертонией, то есть с подозрением на клинически значимый СОАС. Отдельно указывается, что тяжелая сердечно-сосудистая, бронхолегочная или неврологическая патология, которая потенциально может быть ассоциирована с центральными нарушениями дыхания или ночной гипоксемией, может отрицательно сказаться на достоверности результатов такого исследования. Во-вторых, диагностическое устройство должно как минимум регистрировать воздушный поток через нос, дыхательные усилия – движения грудной клетки и живота, а также сатурацию кислорода. При этом длительность анализируемой записи должна быть не менее четырех часов. В-третьих, оценивать и интерпретировать результаты исследования должен квалифицированный врач.
Конечно, это не означает, что можно поставить знак равенства между устройствами первого и третьего типа по способности выявлять СОАС. Диагностическая точность кардиореспираторного мониторирования напрямую зависит от исходной степени нарушений дыхания во время сна: если при тяжелом апноэ результат обычно мало отличается от получаемого при полисомнографии, то при СОАС средней тяжести информативность такого исследования становится ниже, а в легких случаях его итог может казаться недостоверным [10].
Недавно были получены данные о том, что даже среднетяжелая форма СОАС, по всей видимости, не приводит к опасным сердечно-сосудистым осложнениям [11] и поэтому иногда, вероятно, вообще не требует специфического лечения. С одной стороны, существующая на сегодняшний день доказательная база позволяет говорить только о достоверной ассоциации между тяжелой формой апноэ сна и значимо возрастающим риском инфарктов и инсультов [12]. Значит, внимание и усилия практических врачей должны быть сосредоточены на первоочередном выявлении именно этой категории больных. Применительно к решению данной задачи возможностей кардиореспираторного мониторирования в подавляющем большинстве случаев оказывается достаточно. С другой стороны, следует согласиться, что отрицательный результат такого исследования у пациента с характерными симптомами болезни и, соответственно, с исходно высокой претестовой вероятностью СОАС не дает полностью исключить этот диагноз и пациент нуждается в повторном обследовании, предпочтительно полисомнографии.
Типичными представителями диагностических мониторов третьего типа являются портативные системы для ночного кардиореспираторного мониторирования MediByte фирмы Braebon (Канада): 6-канальный монитор MediByte МР-5 (Junior) (рис. 1) и 12-канальный монитор MediByte МР-8. В ходе клинической апробации на базе лаборатории расстройств сна Кингстонского клинического госпиталя и медицинского факультета Королевского университета провинции Онтарио это диагностическое оборудование показало сравнимую со стандартной полисомнографией чувствительность и специфичность результатов исследований для пациентов с индексом апноэ – гипопноэ более 15 в час, то есть для больных с клинически значимым СОАС [8]. В опубликованной по итогам исследования статье авторы заключают, что при правильном применении обученными специалистами диагностическая система MediByte достаточно эффективна и ее применение в клинической практике можно считать рациональным.
Модель MediByte МР-5 (Junior) – классический кардиореспираторный монитор, регистрирующий базовые диагностические параметры (рис. 2):
- назальный или ороназальный в зависимости от типа используемого датчика воздушный поток;
- храп, также выделяемый из специфических колебаний воздушного потока;
- сатурация кислорода;
- частота пульса (пульсоксиметрия);
- грудное дыхательное усилие (респираторная индуктивная плетизмография);
- положение тела.
Кроме того, еще один канал позволяет синхронизировать диагностическое устройство с аппаратом СиПАП для оценки эффективности проводимого лечения.
MediByte МР-5 (Junior) обеспечивает отличное качество сигналов. Его особенность – легкость и миниатюрность, блок регистратора легко умещается на ладони. Препарат технически прост в использовании и потому может одинаково легко применяться как в стационаре, так и в амбулаторной практике. Благодаря емкому аккумулятору пациент при домашнем тестировании сможет сделать две последовательные ночные записи без промежуточного визита к лечащему врачу.
Модель MediByte МР-8 имеет столь же компактные размеры, но ощутимо выросший функционал (рис. 3). Кроме датчика носового давления в виде назальной канюли в комплекте появился термодатчик для регистрации воздушного потока. Добавлены еще один датчик дыхательного усилия (теперь можно оценить дыхательные движения не только груди, но и живота), канал электрокардиограммы, благодаря которому можно диагностировать ассоциированные с нарушениями дыхания во время сна ночные нарушения сердечного ритма и проводимости, а также акустический микрофон для записи звука храпа. Однако в этой модели не просто увеличено количество фиксируемых параметров, аппарат также позволяет регистрировать энцефалограмму, миограмму и окулограмму. В устройстве реализован принцип модульности, благодаря которому врач может выбирать ту конфигурацию, которая необходима ему в каждом конкретном случае в рамках решаемых диагностических задач. Например, через универсальный коннектор к регистратору можно подключить необходимый набор дополнительных датчиков, тем самым превратив его в холтеровский монитор, или, что особенно интересно, зарегистрировать процесс сна, трансформируя обычный кардиореспираторный регистратор в упрощенный аналог полисомнографа. Все это позволяет использовать MediByte МР-8 для полноценной диагностики не только обструктивных, но и центральных нарушений дыхания во время сна.
Оборудование полностью соответствует мировым стандартам и требованиям Американской академии медицины сна, прошло процесс регистрации и официально поставляется в нашу страну, что автоматически предполагает гарантийные обязательства, квалифицированный сервис и информационную поддержку.
Таким образом, существуют все основания для того, чтобы рекомендовать кардиореспираторное мониторирование широкому кругу врачей для использования его в качестве рутинной диагностической процедуры. В итоге мы возвращаемся к предложенной L. Grote и соавт. (1993) концепции ступенчатой диагностики СОАС. Сначала с помощью оценки симптомов, факторов риска и индивидуальных особенностей определяются пациенты с высокой претестовой вероятностью последующего обнаружения СОАС. Далее они проходят скрининговое исследование, например кардиореспираторное мониторирование, что в большинстве случаев позволяет врачу определиться с диагнозом. Если есть основания полагать, что полученный результат ложноотрицателен или исходно диагноз неясен, то прибегают к более информативному с медицинской точки зрения исследованию – полисомнографии [13].
A.D. Palman
I.M. Sechenov First Moscow State Medical University (Sechenovskiy University)
Contact person: Alexander Davidovich Palman, doctorpalman@mail.ru
Obstructive sleep apnea syndrome is a widespread pathological condition that is associated with a high risk of cardiovascular morbidity and mortality. In-lab polysomnography has long been the gold standard for the diagnosis of sleeps disordered breathing. But in recent years it became obvious that it is impossible to carry out polysomnography to all patients who need it, both from technical and economical point of view. As a result, among specialists we see an increasing interest in more simple and cheap portable cardiorespiratory devices. A number of studies have shown that cardiorespiratory monitoring can reliably detect respiratory disturbances during sleep in patients with a high pretest probability of diagnosis, i.e. with suspected moderate to severe obstructive sleep apnea. This makes it possible to recommend portable cardiorespiratory systems for a wider application.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.