Клиническая эффективность микронизированного диеногеста в комбинированном лечении эндометриоза
- Аннотация
- Статья
- Ссылки
- English
Материал и методы. В исследовании участвовало 30 пациенток репродуктивного возраста (18–42 года, средний возраст – 32 ± 3,7 года) с наружным генитальным эндометриозом (преимущественно с глубоким инфильтративным эндометриозом и эндометриоидными кистами яичников). Всем женщинам выполнена лапароскопия с иссечением очагов и удалением кист в пределах здоровых тканей. В послеоперационном периоде, начиная с 3–5-х суток после операции, пациенткам назначали ежедневный прием микронизированного диеногеста 2 мг. Контрольные визиты проводились через три и шесть месяцев; оценивали интенсивность болевого синдрома по визуальной аналоговой шкале (ВАШ), клинические симптомы, переносимость терапии и признаки рецидива.
Результаты. До начала лечения интенсивность боли превышала 7 баллов по ВАШ у 23 пациенток и находилась в диапазоне 5–7 баллов у семи пациенток. Через три месяца терапии интенсивность боли снизилась до 0–2 баллов, а к шестому месяцу все пациентки оценивали боль как 0–1 балл. У всех женщин отмечен регресс дисменореи, диспареунии и хронической тазовой боли. Побочные эффекты наблюдались в двух случаях. Ультразвуковое исследование не выявило рецидивов эндометриоза в течение шести месяцев.
Заключение. Микронизированный диеногест 2 мг (Норметрилла) продемонстрировал высокую эффективность и хорошую переносимость в послеоперационной терапии эндометриоза, обеспечив выраженное снижение болевого синдрома и отсутствие рецидивов в течение периода наблюдения. Полученные данные подтверждают целесообразность применения длительной гестагенной терапии в целях профилактики рецидива эндометриоза.
Материал и методы. В исследовании участвовало 30 пациенток репродуктивного возраста (18–42 года, средний возраст – 32 ± 3,7 года) с наружным генитальным эндометриозом (преимущественно с глубоким инфильтративным эндометриозом и эндометриоидными кистами яичников). Всем женщинам выполнена лапароскопия с иссечением очагов и удалением кист в пределах здоровых тканей. В послеоперационном периоде, начиная с 3–5-х суток после операции, пациенткам назначали ежедневный прием микронизированного диеногеста 2 мг. Контрольные визиты проводились через три и шесть месяцев; оценивали интенсивность болевого синдрома по визуальной аналоговой шкале (ВАШ), клинические симптомы, переносимость терапии и признаки рецидива.
Результаты. До начала лечения интенсивность боли превышала 7 баллов по ВАШ у 23 пациенток и находилась в диапазоне 5–7 баллов у семи пациенток. Через три месяца терапии интенсивность боли снизилась до 0–2 баллов, а к шестому месяцу все пациентки оценивали боль как 0–1 балл. У всех женщин отмечен регресс дисменореи, диспареунии и хронической тазовой боли. Побочные эффекты наблюдались в двух случаях. Ультразвуковое исследование не выявило рецидивов эндометриоза в течение шести месяцев.
Заключение. Микронизированный диеногест 2 мг (Норметрилла) продемонстрировал высокую эффективность и хорошую переносимость в послеоперационной терапии эндометриоза, обеспечив выраженное снижение болевого синдрома и отсутствие рецидивов в течение периода наблюдения. Полученные данные подтверждают целесообразность применения длительной гестагенной терапии в целях профилактики рецидива эндометриоза.
Введение
Эндометриоз остается одним из наиболее трудно поддающихся терапии заболеваний репродуктивной системы. В последние годы взгляд на него смещается с локального гинекологического процесса на длительно протекающее, хроническое заболевание, сопровождающее женщину на протяжении значительной части жизни. Данная тенденция находит отражение как в отечественных исследованиях, подчеркивающих многокомпонентное влияние эндометриоза на организм [1], так и в современных клинических руководствах, которые предлагают рассматривать болезнь в широком контексте системных проявлений и отдаленных последствий [2, 3].
Несмотря на приоритет хирургического подхода к лечению эндометриоза, именно послеоперационная гормональная терапия определяет благоприятный долгосрочный прогноз. Без соответствующего медикаментозного сопровождения рецидивы заболевания могут возникать даже после технически безупречного вмешательства, что подтверждено в крупных обзорах последних лет [4, 5]. В связи с этим выбор гормональной терапии – это не просто дополнение к хирургии, а ключевой элемент ведения пациенток, согласно как зарубежным, так и российским клиническим рекомендациям.
Особое место среди гестагенов занимает диеногест, что обусловлено уникальным сочетанием его противовоспалительного и антипролиферативного действия. Доказательная база его эффективности обширна – от отечественных исследований (сравнение с агонистами гонадотропин-рилизинг-гормона [6]) до международных метаанализов, подтверждающих его роль в снижении болевого синдрома и повышении качества жизни [4, 7, 8].
Рутинная клиническая практика нередко позволяет выявить нюансы течения заболевания и индивидуальные реакции на терапию, которые ускользают при строго формализованном подходе. Это обстоятельство послужило основанием для проведения настоящего исследования, в котором анализировали клиническую эффективность микронизированного диеногеста (2 мг/сут, препарат Норметрилла) у пациенток после лапароскопических операций по поводу наружного генитального эндометриоза. В фокусе внимания находились не только параметры болевого синдрома как предиктора рецидива, но также субъективная оценка терапии, переносимость препарата и устойчивость достигнутого эффекта на протяжении первых шести месяцев послеоперационного периода.
Цель – оценить клиническую эффективность и переносимость микронизированного диеногеста 2 мг (Норметрилла) у пациенток с различными формами эндометриоза после лапароскопического лечения с акцентом на динамику болевого синдрома, изменение основных симптомов и отсутствие признаков рецидива в течение шестимесячного периода наблюдения.
Материал и методы
В проспективном одноцентровом открытом наблюдательном исследовании участвовало 30 пациенток репродуктивного возраста (18–42 года, средний возраст – 32 ± 3,7 года) с различными формами эндометриоза, которым было выполнено оперативное лечение. В структуре показаний к операции преобладали глубокий инфильтративный эндометриоз и эндометриоидные кисты яичников (как односторонние, так и двусторонние). Такой спектр форм позволил оценить эффект терапии в условиях, приближенных к повседневной клинической практике, что соответствует современным представлениям о гетерогенности заболевания [1, 9, 10].
Пациенткам выполнена лапароскопия с коагуляцией и иссечением всех видимых и инфильтративных очагов эндометриоза, а также с удалением эндометриоидных кист в пределах здоровых тканей. Хирургическая тактика соответствовала действующим клиническим рекомендациям и экспертным позициям, предусматривающим максимальное удаление очагов эндометриоза при максимально возможном сохранении репродуктивных органов [10, 11].
В послеоперационном периоде женщинам назначали микронизированный диеногест 2 мг (Норметрилла) в непрерывном режиме. Прием препарата начинался с первых суток после операции, сразу после активизации пациентки. Наблюдение проводилось планово: первый контрольный визит через три месяца после начала терапии, следующий – через шесть месяцев. На каждом этапе женщины заполняли опросник EHP-5 (Endometriosis Health Profile – 5), оценивали интенсивность боли по визуальной аналоговой шкале (ВАШ), проходили гинекологический осмотр и трансвагинальное ультразвуковое исследование (УЗИ) органов малого таза, что позволяло своевременно выявлять признаки рецидива.
Особое внимание уделялось динамике болевого синдрома, поскольку уменьшение боли рассматривается как один из наиболее чувствительных индикаторов эффективности терапии, что подтверждается результатами предыдущих исследований диеногеста [6, 12–14].
Клиническую динамику оценивали на основании принципов, которые доказали свою информативность в исследованиях терапии эндометриоза. Каждая пациентка до начала и во время лечения отдельно отмечала по ВАШ интенсивность основных симптомов: дисменореи, диспареунии и хронической тазовой боли. Одновременно фиксировались возможные побочные реакции и изменения характера менструального цикла, в том числе эпизоды аномальных маточных кровотечений.
Для оценки качества жизни и субъективной эффективности лечения дополнительно использовали стандартизированный опросник EHP-5, валидированный для пациенток с эндометриозом. Анкетирование проводили трижды: до начала послеоперационной гормональной терапии микронизированным диеногестом, через три и шесть месяцев наблюдения. Оценке подлежали домены боли, ограничения повседневной активности, эмоционального состояния, социальной активности и общего качества жизни. Балльная оценка интерпретировалась по принципу: чем выше показатель, тем хуже качество жизни [3]. Статистический анализ выполнен стандартными методами описательной статистики. Данные представлены в виде значений среднего и стандартного отклонения (М ± SD). Для сравнения показателей до и после применения диеногеста рассматривали парный t‑критерий Стьюдента. Критический уровень значимости (p) – от 0,05.
Результаты
Средний возраст пациенток составил 32 ± 3,7 года, что соответствует наиболее типичной для манифестации и прогрессирования эндометриоза возрастной группе [1]. До оперативного лечения выраженность болевого синдрома существенно варьировала, хотя в целом оставалась высокой: у 23 женщин интенсивность боли превышала 7 баллов по ВАШ, тогда как у семи пациенток этот показатель находился в диапазоне 5–7 баллов. В большинстве случаев имело место сочетание дисменореи, диспареунии и хронической тазовой боли, что характерно для сочетанных форм наружного генитального и глубокого инфильтративного эндометриоза [9].
Через три месяца от начала терапии микронизированным диеногестом в дозе 2 мг/сут (Норметрилла) наблюдалось выраженное снижение болевого синдрома. Интенсивность тазовой боли и дисменореи уменьшалась до 0–2 баллов по ВАШ уже к третьему месяцу лечения. При этом эпизоды резкой болезненности, характерные для дооперационного этапа, больше не отмечались. Диспареуния, занимавшая значимое место в структуре жалоб, регрессировала у всех пациенток. Подобная динамика зафиксирована в ряде исследований [4, 6, 14].
В ходе наблюдения у 2 (6,7%) пациенток были зарегистрированы нежелательные явления, потребовавшие коррекции терапии. У одной пациентки на фоне приема микронизированного диеногеста отмечалось развитие акне, у другой – появление болей в икроножных мышцах. В обоих случаях с целью обеспечения безопасности и повышения приверженности лечению препарат заменили альтернативным вариантом гормональной терапии. После смены диеногеста указанные симптомы регрессировали. У остальных пациенток терапия переносилась удовлетворительно и не требовала отмены или изменения режима приема.
Кроме того, у 12 (40%) женщин наблюдались эпизоды аномальных маточных кровотечений, которые не требовали продолжения или изменения терапии, поскольку о возможности их возникновения пациентки были проинформированы заранее.
Спустя шесть месяцев непрерывного лечения болевой компонент отсутствовал у всех женщин: интенсивность боли – 0–1 балл по ВАШ. Хроническая тазовая боль и дисменорея не возобновлялись, жалоб на диспареунию не зафиксировано. Такой стойкий характер купирования боли согласуется с результатами наблюдений, демонстрирующих пролонгированное подавление активности эндометриоидной ткани на фоне терапии диеногестом [7, 8, 15].
По результатам УЗИ через шесть месяцев ни у одной пациентки не выявлено признаков рецидива: новые эндометриоидные кисты не сформировались, новых очагов в области параметрия, брюшины или ретроцервикальной зоны не обнаружено. Клинические данные также подтверждали стабильную ремиссию. Это соответствует действующим рекомендациям, подчеркивающим значимость длительной гестагенной терапии после хирургического этапа [2, 10, 11].
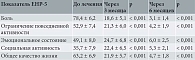
По данным EHP-5, до начала терапии у всех пациенток отмечалось выраженное снижение качества жизни, преимущественно из-за болевого синдрома и ограничения повседневной активности. Уже к третьему месяцу лечения зафиксировано значимое улучшение всех показателей, а к шестому – почти их полная нормализация (таблица). Наиболее выраженная положительная динамика зарегистрирована по доменам боли и физической активности, что коррелировало с клинической оценкой по ВАШ. Эмоциональное состояние и социальная активность также продемонстрировали устойчивое восстановление на фоне терапии [3].
Преимуществами данного исследования являются использование валидированного опросника EHP‑5 и оценка динамики качества жизни в дополнение к другим параметрам. Однако есть ограничения, связанные с небольшим числом клинических случаев, отсутствием контрольной группы и относительно коротким периодом наблюдения (шесть месяцев).
Обсуждение
Полученные данные демонстрируют высокую клиническую эффективность микронизированного диеногеста 2 мг (Норметрилла) после оперативного лечения различных форм эндометриоза. Наблюдаемая динамика соответствует тем тенденциям, которые прослеживаются в современных исследованиях и экспертных рекомендациях, однако имеет несколько особенностей, заслуживающих отдельного обсуждения.
Прежде всего выраженность болевого синдрома до операции (более 7 баллов) была высокой у подавляющего большинства пациенток (n = 23). Это отражает характерную для наружного генитального и глубокого инфильтративного эндометриоза клиническую картину, описанную в отечественных и зарубежных работах [1, 9]. Полное устранение боли у всех пациенток к шестому месяцу терапии представляет собой клинически значимый результат, сопоставимый с результатами крупных исследований диеногеста, в которых указывается на его способность стабильно снижать интенсивность боли и удерживать эффект при длительном применении [4, 6, 14].
Еще один важный момент – отсутствие рецидивов. УЗИ-контроль через шесть месяцев не выявил новых очагов или повторного формирования эндометриоидных кист. Эти наблюдения согласуются с доказательствами профилактического действия диеногеста, представленного в работах, посвященных предотвращению рецидива после хирургического лечения [7, 8, 15]. В сочетании с полной клинической ремиссией это свидетельствует о значимости непрерывной послеоперационной терапии, что отражено в рекомендациях Российского общества акушеров-гинекологов (РОАГ) и Европейского общества репродукции человека и эмбриологии (European Society of Human Reproduction and Embryology, ESHRE) [2, 10, 11].
В большинстве случаев лечение характеризовалось хорошей переносимостью и не требовало отмены или изменения режима приема. Вместе с тем нежелательные явления (в одном случае акне, в другом – боль в икроножных мышцах), возникшие у 2 (6,7%) пациенток, потребовали замены препарата. После смены терапии указанные симптомы регрессировали. Подобная частота нежелательных явлений соответствует данным литературы и не снижает клинической значимости диеногеста как эффективного и в целом хорошо переносимого средства гормональной терапии эндометриоза [7, 16]. Для практикующего врача это имеет особое значение, поскольку переносимость нередко определяет приверженность терапии, а следовательно, ее долгосрочную эффективность. Кроме того, аномальные маточные кровотечения, отмеченные в 12 (40%) случаях, не потребовали изменения терапии, поскольку о возможности их возникновения пациентки были информированы при первичном консультировании.
Особенность нашего наблюдения заключается в достаточно быстром ответе на терапию – уже к третьему месяцу. Согласно данным литературы, клинический эффект диеногеста обычно проявляется постепенно, однако сочетание радикальности оперативного вмешательства и своевременного назначения препарата может играть ключевую роль в раннем регрессе симптомов [4, 17]. Клиническая практика в этом отношении нередко дополняет контролируемые исследования, показывая более гибкую и многогранную картину эффективности терапии.
Таким образом, полученные результаты подтверждают, что использование микронизированного диеногеста в послеоперационном периоде позволяет добиться устойчивого контроля боли, предотвратить рецидив заболевания и обеспечить высокую переносимость терапии. Эти данные вписываются в общую концепцию длительного медикаментозного сопровождения пациенток с эндометриозом, которая рассматривается как ключевой элемент современной стратегии их ведения [2, 10, 11].
Для клиницистов имеет значение наличие в арсенале российского препарата микронизированного диеногеста. Препарат Норметрилла, зарегистрированный компанией «Биннофарм Групп», – биоэквивалентный аналог оригинального препарата на основе микронизированного диеногеста (2 мг). Полный производственный цикл включает использование итальянской субстанции и выпуск на испанском предприятии Chemo. По своим характеристикам безопасности и переносимости препарат сопоставим с оригинальным диеногестом и рекомендован для лечения эндометриоза у пациенток старше 12 лет после наступления менархе.
Заключение
Применение микронизированного диеногеста 2 мг (Норметрилла) в послеоперационной терапии пациенток с различными формами эндометриоза продемонстрировало высокую клиническую эффективность уже в ранние сроки наблюдения и обеспечило стойкую ремиссию на протяжении шести месяцев. У всех женщин зафиксировано значительное снижение интенсивности болевого синдрома к третьему месяцу лечения и его полное купирование – к шестому. Подобная динамика является ключевым показателем успешного контроля заболевания. На это указывают также отечественные и международные исследования, посвященные длительному применению диеногеста [4, 6–8, 12–14].
Отсутствие рецидивов по данным клинического осмотра и УЗИ подтверждает профилактический потенциал гестагенной терапии и необходимость непрерывного медикаментозного сопровождения после хирургического этапа, что согласуется с рекомендациями РОАГ и ESHRE [2, 10, 11].
В целом терапия микронизированным диеногестом характеризовалась хорошей переносимостью. Нежелательные явления, потребовавшие замены препарата, зарегистрированы у 2 (6,7%) пациенток, что сопоставимо с данными литературы и не снижает клинической значимости диеногеста как средства послеоперационной гормональной терапии эндометриоза [7].
Применение опросника EHP-5 позволило оценить субъективное восприятие пациентками эффективности лечения и дополнило клиническую оценку, основанную на динамике болевого синдрома по ВАШ. Полученные данные продемонстрировали, что улучшение качества жизни носило не только симптоматический, но и комплексный характер, затрагивая физическое, эмоциональное и социальное функционирование. Крайне важно, что положительная динамика по доменам эмоционального состояния и социальной активности свидетельствует о восстановлении психоэмоционального статуса пациенток, который нередко страдает на фоне хронического эндометриоза. Сказанное подтверждает концепцию эндометриоза как заболевания, выходящего за рамки исключительно соматической патологии и требующего оценки не только выраженности боли, но и качества жизни в целом [3].
Таким образом, результаты настоящего исследования показывают, что микронизированный диеногест 2 мг является эффективным и хорошо переносимым вариантом послеоперационной терапии, позволяющим стабилизировать клиническое состояние, предотвратить рецидив заболевания и улучшить качество жизни пациенток репродуктивного возраста. Эти данные поддерживают современную концепцию длительного гормонального контроля эндометриоза и подчеркивают значимость индивидуализированного подхода к ведению пациенток. Полученные результаты подтверждают приоритетность включения микронизированного диеногеста 2 мг (Норметрилла) в стандартные схемы послеоперационного ведения пациенток с эндометриозом в амбулаторной практике.
Авторы заявляют об отсутствии конфликта интересов.
M.M. Sonova, PhD, Prof., E.A. Karapetyan, K.N. Arslanyan, PhD, N.L. Davydenko, M.A. Ovakimyan, PhD
Russian University of Medicine
City Clinical Hospital No. 24, Moscow Healthcare Department
Contact person: Marina M. Sonova, msonova@mail.ru
The aim was to evaluate the clinical efficacy of micronized dienogest at a dose of 2 mg as part of the combined treatment of external genital endometriosis.
Material and methods. The study included 30 patients of reproductive age (18–42 years, average age 32 ± 3.7 years) with external genital endometriosis (mainly with deep infiltrative endometriosis and endometrioid ovarian cysts). All women underwent laparoscopy with excision of foci and removal of cysts within healthy tissues. In the postoperative period, starting from 3–5 days after surgery, patients were prescribed a daily dose of micronized dienogest at a dose of 2 mg. Follow-up visits were conducted after three and six months; the intensity of pain syndrome was assessed using a visual analog scale (VAS), clinical symptoms, tolerability of therapy, and signs of relapse.
Results. Before the start of treatment, the pain intensity exceeded 7 points according to VAS in 23 patients and was in the range of 5–7 points in seven patients. After three months of therapy, the pain intensity decreased to 0–2 points, and by the sixth month, all patients rated the pain as 0–1 points. All women showed regression of dysmenorrhea, dyspareunia, and chronic pelvic pain. Side effects were observed in two cases. Ultrasound examination revealed no recurrence of endometriosis for six months.
Conclusion. Micronized dienogest 2 mg (Normetrilla) demonstrated high efficacy and good tolerability in the postoperative treatment of endometriosis, providing a marked reduction in pain and no recurrence during the follow-up period. The data obtained confirm the expediency of using long-term gestational therapy in order to prevent the recurrence of endometriosis.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.