количество статей
7385
Загрузка...
Пожалуйста, авторизуйтесь:
Обзоры
Лечение болевого синдрома с позиции эффективности и безопасности
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Ревматология. Травматология. Ортопедия" №1
- Аннотация
- Статья
- Ссылки
вторы рассматривают обоснованность выбора того или иного ингибитора ЦОГ в разных клинических ситуациях: при лечении пациентов, получающих низкие дозы аспирина с целью кардиопротекции, больных с высоким риском эрозивно-язвенного поражения ЖКТ, пациентов с переломом конечностей или в случае оперативного вмешательства у лиц, принимающих алкоголь.
В статье дается анализ нестероидных противовоспалительных препаратов с позиций безопасности и эффективности. А
вторы рассматривают обоснованность выбора того или иного ингибитора ЦОГ в разных клинических ситуациях: при лечении пациентов, получающих низкие дозы аспирина с целью кардиопротекции, больных с высоким риском эрозивно-язвенного поражения ЖКТ, пациентов с переломом конечностей или в случае оперативного вмешательства у лиц, принимающих алкоголь.
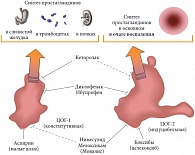
Рис. 1. Спектр эффектов НПВС определяется их способностью блокировать различные циклооксигеназы (ЦОГ)
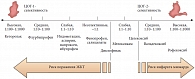
Рис. 3. Побочное действие ингибиторов ЦОГ-2 на сердечно-сосудистую систему (данные исследования VIGOR)
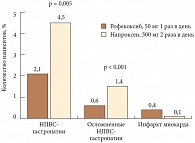
Рис. 2. Зависимость побочных эффектов НПВС от силы блокирования ЦОГ первого и второго типов
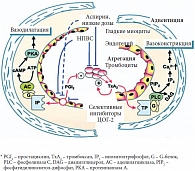
Рис. 4. Предполагаемые механизмы влияния НПВС, аспирина и селективных ингибиторов ЦОГ-2 на гемостаз и сосудистую стенку*
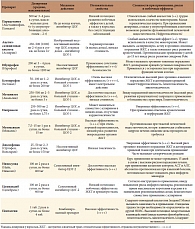
Таблица 1. Сравнительная характеристика наиболее часто применяемых в России неопиоидных анальгетиков
Для хирурга, выполняющего сложную радикальную операцию, ревматолога, проводящего высокодозовую базисную терапию, и стоматолога, принявшего решение сохранить альвеолярный нерв, задача подбора анальгетической терапии естественным образом уходит на второй план, что нередко приводит к назначению одного из «самых сильных» анальгетиков, известных врачу. Проведение длительной терапии нестероидными противовоспалительными средствами (НПВС) – задача не менее сложная: риск развития побочных эффектов напрямую зависит от продолжительности лечения, и многие доктора имеют «любимые» препараты, которые продолжают назначаться, несмотря на новые свидетельства об их небезопасности. В настоящем обзоре мы рассмотрим аспекты лечения НПВС, в том числе в сложных клинических ситуациях, с точки зрения тонкого баланса эффективности и безопасности, основываясь на результатах последних исследований.
Фармакология НПВС: ключи к выбору оптимального препарата
Анальгетическое действие НПВС определяется их способностью ингибировать циклооксигеназы (ЦОГ) – ключевые ферменты синтеза простагландинов, обладающих мощными провоспалительными и гипералгезическими свойствами. ЦОГ-1 участвует в поддержании гомеостаза в различных органах и тканях; катализируя продукцию простациклина, она оказывается ответственной за защиту слизистой желудка, регуляцию почечного кровотока и эндотелиальную функцию (рис. 1). Продуцируемая в очаге воспаления ЦОГ-2 вызывает взрывную продукцию простагландина Е, что ведет к активации ноцицепторов и появлению боли. Исключая парацетамол, механизм действия которого до сих пор не вполне ясен, все НПВС можно разделить на три группы: ингибиторы ЦОГ-1, ингибиторы ЦОГ-2 и неселективные препараты.
Аспирин, применяемый в малых дозах, – селективный и необратимый ингибитор ЦОГ-1 – широко используется в кардиологической практике в качестве антиагреганта. Важно отметить, что аспирин подавляет образование не только проагрегантного тромбоксана, но и антиагрегантного простациклина, при этом его дезагрегантное действие определяется тем, что пулы ингибированной аспирином ЦОГ-1 эндотелиоцитов восстанавливаются посредством синтеза новых молекул этого фермента, в то время как в лишенных ядра тромбоцитах ее ресинтез оказывается невозможным [1].
Анальгетическое действие НПВС определяется их способностью ингибировать циклооксигеназы (ЦОГ) – ключевые ферменты синтеза простагландинов, обладающих мощными провоспалительными и гипералгезическими свойствами. ЦОГ-1 участвует в поддержании гомеостаза в различных органах и тканях; катализируя продукцию простациклина, она оказывается ответственной за защиту слизистой желудка, регуляцию почечного кровотока и эндотелиальную функцию (рис. 1). Продуцируемая в очаге воспаления ЦОГ-2 вызывает взрывную продукцию простагландина Е, что ведет к активации ноцицепторов и появлению боли. Исключая парацетамол, механизм действия которого до сих пор не вполне ясен, все НПВС можно разделить на три группы: ингибиторы ЦОГ-1, ингибиторы ЦОГ-2 и неселективные препараты.
Аспирин, применяемый в малых дозах, – селективный и необратимый ингибитор ЦОГ-1 – широко используется в кардиологической практике в качестве антиагреганта. Важно отметить, что аспирин подавляет образование не только проагрегантного тромбоксана, но и антиагрегантного простациклина, при этом его дезагрегантное действие определяется тем, что пулы ингибированной аспирином ЦОГ-1 эндотелиоцитов восстанавливаются посредством синтеза новых молекул этого фермента, в то время как в лишенных ядра тромбоцитах ее ресинтез оказывается невозможным [1].
Параллельное ингибирование ЦОГ-1 в слизистой органов желудочно-кишечного тракта служит непосредственной причиной диспепсии, боли в эпигастрии (до 20–30% пациентов), желудочнокишечных кровотечений (2–8%), а также поражения кишки. Учитывая системное действие аспирина, попытки использовать кишечнорастворимую оболочку, скорее, привели к росту распространенности резистентности к аспирину [2], чем к снижению числа побочных эффектов [3]. По той же причине не выдерживает критики и такой подход, как совместное использование аспирина с гидроксидом магния. Авторы данной работы используют в своей практике кишечнорастворимый аспирин, в первую очередь, с целью повышения приверженности к лечению.
Немаловажно, что тяжесть побочных эффектов на слизистой желудка, по всей видимости, напрямую связана с силой ингибирования ЦОГ-1 (рис. 2) [4]. Практикующим врачам хорошо известно, что в связи с риском развития гастропатии и желудочнокишечного кровотечения применение наиболее сильных ингибиторов ЦОГ-1 кеторолака и кетопрофена затруднено даже при параллельном назначении антисекреторных препаратов, особенно при необходимости парентерального введения этих средств в течение нескольких дней.
Нежелательные реакции, опосредуемые через ЦОГ-1, не ограничиваются слизистой органов ЖКТ. Хорошо известно, что применение аспирина может приводить к бронхообструкции1. Снижение продукции простагландина Е2 и простациклина в почках может приводить к ухудшению почечного кровотока и, соответственно, к ишемии и снижению скорости клубочковой фильтрации. Наконец, длительное применение НПВС (например, индометацина) способно ускорять дегенерацию хрящевой ткани суставных поверхностей2 [5], что впоследствии сильно затрудняет контроль болевого синдрома у пациентов с ревматоидным артритом и остеоартрозом.
Высокоселективные ингибиторы ЦОГ-2, действие которых ограничивается очагом воспаления, разрабатывались с целью решения проблемы негативного влияния НПВС на ЖКТ. Однако крупномасштабные рандомизированные исследования селективных НПВС зафиксировали развитие кардиоваскулярных осложнений при приеме этих препаратов [6].
Впервые повышение сердечнососудистых осложнений на фоне приема ингибиторов ЦОГ-2 было отмечено в исследовании VIGOR (Vioxx Gastrointestinal Outcomes Research) (n = 8076), изучавшем рофекоксиб. Данное исследование задумывалось, для того чтобы доказать меньшую токсичность для ЖКТ ингибиторов ЦОГ-2 в сравнении с неселективными НПВС [7]. В то время как частота гастроэнтерологических осложнений на фоне рофекоксиба статистически достоверно снижалась более чем на 50%, в группе принимавших его больных отмечался четырехкратный рост частоты развития инфаркта миокарда (ИМ) в сравнении с группой напроксена (рис. 3) [7]. По всей видимости, такие результаты стали возможны благодаря кардиопротективному эффекту использовавшегося в контрольной группе напроксена, который обладает слабыми антиагрегантными свойствами [8].
Значительный и статистически достоверный рост риска инфаркта миокарда и инсульта отмечался и в исследованиях с другими селективными ингибиторами ЦОГ-2 – вальдекоксибом, парекоксибом, целекоксибом и люмиракоксибом, что резко ограничило применение по всему миру препаратов класса коксибов [6]. При этом есть основания полагать, что опасность в отношении развития сердечно-сосудистых
осложнений напрямую зависит от силы ингибирования ЦОГ-2 (или отношения активности ЦОГ-2/ЦОГ-1) (рис. 2) [4]: вальдекоксиб и рофекоксиб отозваны с рынка, целекоксиб (Целебрекс) и эторикоксиб (Аркоксиа) имеют очень ограниченное применение, а более мягкий ингибитор ЦОГ-2 мелоксикам, по всей видимости, не приводит к повышению риска инфаркта миокарда.
Эти данные имеют четкое теоретическое обоснование. Простациклин (простагландин I2) – преобладающий продукт деятельности циклооксигеназы эндотелия – ингибирует агрегацию тромбоцитов и опосредует вазодилатацию. Основным «поставщиком» простациклина является именно ЦОГ-2. Сердечно-сосудистые эффекты простациклина противоположны действию тромбоксана А2, главного продукта тромбоцитарной ЦОГ-1, который индуцирует их агрегацию, а также вазоконстрикцию.
Применение высокоселективных ингибиторов ЦОГ-2 ведет к ингибированию синтеза простациклина при сохраненном или увеличенном синтезе тромбоксана А2 (рис. 4) [9]. По сути, эти препараты представляют собой «антиаспирин», и принимающие их больные могут быть предрасположены к «взрывному» тромбообразованию в ответ на повреждение эндотелия или разрыв фиброзной покрышки атеросклеротической бляшки. При этом чем выше собственный сердечно-сосудистый риск пациента, тем выше вероятность, что данный механизм реализуется в форме сердечнососудистой катастрофы [1, 4, 6].
Немаловажно, что тяжесть побочных эффектов на слизистой желудка, по всей видимости, напрямую связана с силой ингибирования ЦОГ-1 (рис. 2) [4]. Практикующим врачам хорошо известно, что в связи с риском развития гастропатии и желудочнокишечного кровотечения применение наиболее сильных ингибиторов ЦОГ-1 кеторолака и кетопрофена затруднено даже при параллельном назначении антисекреторных препаратов, особенно при необходимости парентерального введения этих средств в течение нескольких дней.
Нежелательные реакции, опосредуемые через ЦОГ-1, не ограничиваются слизистой органов ЖКТ. Хорошо известно, что применение аспирина может приводить к бронхообструкции1. Снижение продукции простагландина Е2 и простациклина в почках может приводить к ухудшению почечного кровотока и, соответственно, к ишемии и снижению скорости клубочковой фильтрации. Наконец, длительное применение НПВС (например, индометацина) способно ускорять дегенерацию хрящевой ткани суставных поверхностей2 [5], что впоследствии сильно затрудняет контроль болевого синдрома у пациентов с ревматоидным артритом и остеоартрозом.
Высокоселективные ингибиторы ЦОГ-2, действие которых ограничивается очагом воспаления, разрабатывались с целью решения проблемы негативного влияния НПВС на ЖКТ. Однако крупномасштабные рандомизированные исследования селективных НПВС зафиксировали развитие кардиоваскулярных осложнений при приеме этих препаратов [6].
Впервые повышение сердечнососудистых осложнений на фоне приема ингибиторов ЦОГ-2 было отмечено в исследовании VIGOR (Vioxx Gastrointestinal Outcomes Research) (n = 8076), изучавшем рофекоксиб. Данное исследование задумывалось, для того чтобы доказать меньшую токсичность для ЖКТ ингибиторов ЦОГ-2 в сравнении с неселективными НПВС [7]. В то время как частота гастроэнтерологических осложнений на фоне рофекоксиба статистически достоверно снижалась более чем на 50%, в группе принимавших его больных отмечался четырехкратный рост частоты развития инфаркта миокарда (ИМ) в сравнении с группой напроксена (рис. 3) [7]. По всей видимости, такие результаты стали возможны благодаря кардиопротективному эффекту использовавшегося в контрольной группе напроксена, который обладает слабыми антиагрегантными свойствами [8].
Значительный и статистически достоверный рост риска инфаркта миокарда и инсульта отмечался и в исследованиях с другими селективными ингибиторами ЦОГ-2 – вальдекоксибом, парекоксибом, целекоксибом и люмиракоксибом, что резко ограничило применение по всему миру препаратов класса коксибов [6]. При этом есть основания полагать, что опасность в отношении развития сердечно-сосудистых
осложнений напрямую зависит от силы ингибирования ЦОГ-2 (или отношения активности ЦОГ-2/ЦОГ-1) (рис. 2) [4]: вальдекоксиб и рофекоксиб отозваны с рынка, целекоксиб (Целебрекс) и эторикоксиб (Аркоксиа) имеют очень ограниченное применение, а более мягкий ингибитор ЦОГ-2 мелоксикам, по всей видимости, не приводит к повышению риска инфаркта миокарда.
Эти данные имеют четкое теоретическое обоснование. Простациклин (простагландин I2) – преобладающий продукт деятельности циклооксигеназы эндотелия – ингибирует агрегацию тромбоцитов и опосредует вазодилатацию. Основным «поставщиком» простациклина является именно ЦОГ-2. Сердечно-сосудистые эффекты простациклина противоположны действию тромбоксана А2, главного продукта тромбоцитарной ЦОГ-1, который индуцирует их агрегацию, а также вазоконстрикцию.
Применение высокоселективных ингибиторов ЦОГ-2 ведет к ингибированию синтеза простациклина при сохраненном или увеличенном синтезе тромбоксана А2 (рис. 4) [9]. По сути, эти препараты представляют собой «антиаспирин», и принимающие их больные могут быть предрасположены к «взрывному» тромбообразованию в ответ на повреждение эндотелия или разрыв фиброзной покрышки атеросклеротической бляшки. При этом чем выше собственный сердечно-сосудистый риск пациента, тем выше вероятность, что данный механизм реализуется в форме сердечнососудистой катастрофы [1, 4, 6].
Тактика назначения НПВС в клинической практике
Как грамотно подобрать НПВС для вашего пациента с учетом того, что селективные ингибиторы ЦОГ-2 опасны в отношении развития инфаркта миокарда и инсульта, а «жесткие» ингибиторы ЦОГ-1 способны вызвать язву желудка или кровотечение? На наш взгляд, единственным выходом служит aurea mediocritas, то есть назначение НПВС из «светлого» промежутка на рисунке 2, с наиболее благоприятным соотношением риск/польза.
В этом ключе более подробного рассмотрения требуют имеющиеся на российском рынке нимесулид (Нимесил, Найз, Нимулид) и мелоксикам (Мовалис). Мелоксикам ингибирует ЦОГ-2 в три раза сильнее ЦОГ-1, а нимесулид – в 12 раз сильнее [10], что обусловливает низкий риск возникновения побочных эффектов как в отношении слизистой желудка, так и в отношении сердца (в особенности для более слабого ингибитора ЦОГ-2 мелоксикама).
Эффективность этих лекарственных препаратов достаточно высокая, что позволяет использовать их в качестве средств монотерапии при остеоартрите и ревматоидном артрите, а также для купирования болевого синдрома в послеоперационном периоде, в ортопедической и стоматологической практике. В прямых сравнительных исследованиях эти лекарственные препараты не уступают кетопрофену и напроксену [11]. Мовалис несколько более удобен в использовании ввиду того, что может применяться один раз в день.
В единственном на сегодняшний день прямом сравнительном рандомизированном исследовании, изучавшем нимесулид (100 мг/сут) и мелоксикам (15 мг/сут) у пациентов, перенесших экстракцию третьего моляра, не было обнаружено разницы в анальгетической эффективности этих препаратов. Нимесулид был несколько более эффективен в отношении устранения отечности и тризма [12]. Основным фактором, сильно ограничивающим сферу применения нимесулида (Нимесил, Найз), служит резко выраженная гепатотоксичность. Европейское медицинское агентство (EMEA) в своем постановлении от 21 сентября 2007 г. ограничило применение нимесулид-содержащих препаратов максимальным периодом в 15 дней и отозвало все упаковки, содержащие более 30 доз препарата [14].
Другими НПВС, опасными в отношении развития поражения печени, являются сулиндак (фатальное холестатическое поражение печени), ибупрофен, аспирин (синдром Рейе у детей), диклофенак (6 случаев гепатотоксичности на 100 тыс.) [13]. Применение парацетамола в США приводит к развитию 1600 эпизодов острой печеночной недостаточности в год, что составляет 41% всех случаев гепатотоксичности [15]. Здесь следует отметить, что парацетамол наиболее опасен при применении у лиц с алкоголизмом, ввиду высокой активности системы цитохрома Р450 и нуклеофильных протеинов гепатоцитов, которые и приводят к образованию токсичных метаболитов, в то же время при применении у детей препарат практически безопасен благодаря преимущественному метаболизму путем глюкуронирования, не приводящему к образованию токсических метаболитов.
Как грамотно подобрать НПВС для вашего пациента с учетом того, что селективные ингибиторы ЦОГ-2 опасны в отношении развития инфаркта миокарда и инсульта, а «жесткие» ингибиторы ЦОГ-1 способны вызвать язву желудка или кровотечение? На наш взгляд, единственным выходом служит aurea mediocritas, то есть назначение НПВС из «светлого» промежутка на рисунке 2, с наиболее благоприятным соотношением риск/польза.
В этом ключе более подробного рассмотрения требуют имеющиеся на российском рынке нимесулид (Нимесил, Найз, Нимулид) и мелоксикам (Мовалис). Мелоксикам ингибирует ЦОГ-2 в три раза сильнее ЦОГ-1, а нимесулид – в 12 раз сильнее [10], что обусловливает низкий риск возникновения побочных эффектов как в отношении слизистой желудка, так и в отношении сердца (в особенности для более слабого ингибитора ЦОГ-2 мелоксикама).
Эффективность этих лекарственных препаратов достаточно высокая, что позволяет использовать их в качестве средств монотерапии при остеоартрите и ревматоидном артрите, а также для купирования болевого синдрома в послеоперационном периоде, в ортопедической и стоматологической практике. В прямых сравнительных исследованиях эти лекарственные препараты не уступают кетопрофену и напроксену [11]. Мовалис несколько более удобен в использовании ввиду того, что может применяться один раз в день.
В единственном на сегодняшний день прямом сравнительном рандомизированном исследовании, изучавшем нимесулид (100 мг/сут) и мелоксикам (15 мг/сут) у пациентов, перенесших экстракцию третьего моляра, не было обнаружено разницы в анальгетической эффективности этих препаратов. Нимесулид был несколько более эффективен в отношении устранения отечности и тризма [12]. Основным фактором, сильно ограничивающим сферу применения нимесулида (Нимесил, Найз), служит резко выраженная гепатотоксичность. Европейское медицинское агентство (EMEA) в своем постановлении от 21 сентября 2007 г. ограничило применение нимесулид-содержащих препаратов максимальным периодом в 15 дней и отозвало все упаковки, содержащие более 30 доз препарата [14].
Другими НПВС, опасными в отношении развития поражения печени, являются сулиндак (фатальное холестатическое поражение печени), ибупрофен, аспирин (синдром Рейе у детей), диклофенак (6 случаев гепатотоксичности на 100 тыс.) [13]. Применение парацетамола в США приводит к развитию 1600 эпизодов острой печеночной недостаточности в год, что составляет 41% всех случаев гепатотоксичности [15]. Здесь следует отметить, что парацетамол наиболее опасен при применении у лиц с алкоголизмом, ввиду высокой активности системы цитохрома Р450 и нуклеофильных протеинов гепатоцитов, которые и приводят к образованию токсичных метаболитов, в то же время при применении у детей препарат практически безопасен благодаря преимущественному метаболизму путем глюкуронирования, не приводящему к образованию токсических метаболитов.
Терапия НПВС в сложныхклинических ситуациях
Сильные и слабые стороны, а также «рабочие» дозировки наиболее широко применяемых в нашей стране НПВС приведены в таблице 1. При составлении комментариев учитывались важные для практикующих врачей аспекты. Ниже мы рассмотрим проблему рационального выбора НПВС, возникающую в сложных, но типичных для современной клинической практики ситуациях.
Необходимость применения НПВС у пациентов, получающих низкие дозы аспирина с целью кардиопротекции Сложность комбинированной терапии в данном случае определяется, с одной стороны, ростом риска кровотечений и эрозивноязвенных поражений органов ЖКТ, а с другой – снижением эффективности кардиопротективного эффекта аспирина [16]. Следует учитывать, что НПВС в высоких дозах в комбинации с аспирином могут повышать риск осложнений на ЖКТ до 13,3 раз [17]. В практическом ключе возможно предпринять следующие шаги.
Наконец, следует выбрать НПВС с наименьшим потенциалом влияния на ЖКТ. Наиболее подходящим в этом ключе представляется мелоксикам (Мовалис) [20]. Можно также использовать напроксен, диклофенак или парацетамол.
Необоснованные назначения
Сильные и слабые стороны, а также «рабочие» дозировки наиболее широко применяемых в нашей стране НПВС приведены в таблице 1. При составлении комментариев учитывались важные для практикующих врачей аспекты. Ниже мы рассмотрим проблему рационального выбора НПВС, возникающую в сложных, но типичных для современной клинической практики ситуациях.
Необходимость применения НПВС у пациентов, получающих низкие дозы аспирина с целью кардиопротекции Сложность комбинированной терапии в данном случае определяется, с одной стороны, ростом риска кровотечений и эрозивноязвенных поражений органов ЖКТ, а с другой – снижением эффективности кардиопротективного эффекта аспирина [16]. Следует учитывать, что НПВС в высоких дозах в комбинации с аспирином могут повышать риск осложнений на ЖКТ до 13,3 раз [17]. В практическом ключе возможно предпринять следующие шаги.
- Обсудить с кардиологом целесообразность применения аспирина или возможность прекращения приема аспирина на время назначения НПВП. Здесь важно подчеркнуть: аспирин может быть назначен как по жизненным показаниям (острый коронарный синдром, инсульт или инфаркт миокарда в анамнезе), так и в рамках первичной профилактики (например, у больных с артериальной гипертензией без стенокардии). В последнем случае доказательная база в отношении эффективности профилактического применения аспирина достаточно слабая [18].
- Проводить терапию «под прикрытием» ингибитора протонной помпы (ИПП) или блокатора Н2-гистаминовых рецепторов. Эта стратегия применяется достаточно часто, однако следует помнить о том, что ИПП также не лишены побочных эффектов. Их применение может вызывать зависимость, а также приводить к росту риска перелома шейки бедренной кости [19].
- Рассмотреть вопрос использования НПВС совместно с мизопростолом. Здесь нужно отметить, что, во-первых, эффективность мизопростола может быть недостаточной для профилактики поражения ЖКТ и, вовторых, мизопростол сам может служить причиной появления боли в животе, тошноты, рвоты и гинекологических побочных эффектов.
Наконец, следует выбрать НПВС с наименьшим потенциалом влияния на ЖКТ. Наиболее подходящим в этом ключе представляется мелоксикам (Мовалис) [20]. Можно также использовать напроксен, диклофенак или парацетамол.
Необоснованные назначения
- «Переключение» с аспирина на клопидогрел сильно удорожает стоимость лечения, но навряд ли связано со снижением риска тяжелых побочных эффектов на ЖКТ [21].
- Снижение дозы аспирина до 50 мг (при использовании в дозировках менее 81 мг нет доказательств кардиопротективного эффекта).
- Применение кишечнорастворимых форм аспирина и кардиомагнила должно рассматриваться с точки зрения психологического комфорта, но не профилактики НПВС-ассоциированной гастропатии.
- Препараты из группы коксибов (Целебрекс, Аркоксиа) применять в данном случае не представляется возможным ввиду повышения риска инсульта, инфаркта миокарда и нивелирования кардиопротективных свойств аспирина [6].
Лечение пациентов с высоким риском эрозивно-язвенного поражения ЖКТ
Среди факторов, повышающих риск развития НПВС-гастропатии, можно выделить следующие [1, 6]:
В случае очень низкого риска сердечно-сосудистых осложнений и короткого курса приема возможно использовать высокоселективный ингибитор ЦОГ-2 целекоксиб. При планировании более длительного курса терапии, при необходимости парентерального введения препарата, а также с учетом высокой распространенности болезней сердца в нашей стране, следует применять мелоксикам (Мовалис). Риск развития НПВС-ассоциированной гастропатии возрастает в ряду: мелоксикам > парацетамол > диклофенак > напроксен > ибупрофен > кеторолак и кетопрофен.
Возможно проведение эрадикационной терапии и совместное назначение с антисекреторными препаратами. Несмотря на то что язвы на фоне приема НПВС часто бывают безболезненными, важен клинический контроль состояния органов ЖКТ. У наиболее тревожных пациентов оправдано проведение контрольной эзофагогастродуоденоскопии и анализа кала на скрытую кровь.
Необоснованные назначения
Перелом конечности или оперативные вмешательства у лиц, принимающих алкоголь
В данном случае осторожность должна быть продиктована возможным сочетанным поражением печени, повышенным риском развития кровотечений, а также ожидаемо низкой приверженностью к лечению. Препаратами выбора в данном случае могут быть мелоксикам и напроксен (следует использовать с осторожностью ввиду антиагрегантного действия). Можно использовать ибупрофен или диклофенак, но на фоне их приема описаны случаи гепатотоксичности, которая может «проявиться» у пациентов, злоупотребляющих алкоголем.
Необоснованные назначения
Заключение
При выборе НПВС следует ориентироваться на соотношение эффективности и безопасности терапии, принимая во внимание как побочные эффекты на органы ЖКТ и печень, так и риск сердечно-сосудистых катастроф. При обилии на рынке самых разнообразных НПВС для применения в широкой клинической практике подходят далеко не все препараты, что требует от врача исключительной внимательности при выборе НПВС, особенно при лечении сложных пациентов.
Среди факторов, повышающих риск развития НПВС-гастропатии, можно выделить следующие [1, 6]:
- возраст > 65 лет (риск в 4 раза выше);
- наличие анамнеза, отягощенного по язвенной болезни (риск повышается в 14–17 раз);
- продолжительность приема НПВП;
- высокая доза и частый режим приема НПВС;
- одновременное лечение несколькими НПВП;
- прием оральных глюкокортикостероидов, антикоагулянтов;
- инфекция Helicobacter pylori (данные противоречивы).
В случае очень низкого риска сердечно-сосудистых осложнений и короткого курса приема возможно использовать высокоселективный ингибитор ЦОГ-2 целекоксиб. При планировании более длительного курса терапии, при необходимости парентерального введения препарата, а также с учетом высокой распространенности болезней сердца в нашей стране, следует применять мелоксикам (Мовалис). Риск развития НПВС-ассоциированной гастропатии возрастает в ряду: мелоксикам > парацетамол > диклофенак > напроксен > ибупрофен > кеторолак и кетопрофен.
Возможно проведение эрадикационной терапии и совместное назначение с антисекреторными препаратами. Несмотря на то что язвы на фоне приема НПВС часто бывают безболезненными, важен клинический контроль состояния органов ЖКТ. У наиболее тревожных пациентов оправдано проведение контрольной эзофагогастродуоденоскопии и анализа кала на скрытую кровь.
Необоснованные назначения
- Мелоксикам следует предпочесть пироксикаму ввиду наличия у пироксикама влияния на слизистую желудка, что было показано в прямом сравнительном исследовании [22]. Применение мелоксикама не было связано с изменением продукции простагландинов в слизистой оболочке желудка.
- За исключением мелоксикама, парентерально вводимые НПВС (особенно кетопрофен и кеторолак) в сравнении с таблетированными формами не только не снижают, но могут дополнительно повышать риск развития НПВС-ассоциированной гастропатии.
Перелом конечности или оперативные вмешательства у лиц, принимающих алкоголь
В данном случае осторожность должна быть продиктована возможным сочетанным поражением печени, повышенным риском развития кровотечений, а также ожидаемо низкой приверженностью к лечению. Препаратами выбора в данном случае могут быть мелоксикам и напроксен (следует использовать с осторожностью ввиду антиагрегантного действия). Можно использовать ибупрофен или диклофенак, но на фоне их приема описаны случаи гепатотоксичности, которая может «проявиться» у пациентов, злоупотребляющих алкоголем.
Необоснованные назначения
- Применение парацетамола ограничено в связи с ростом риска гепатотоксичности у лиц, принимающих алкоголь. Суточная доза не должна превышать 1,5–2 г.
- Использование нимесулида нежелательно ввиду высокой вероятности развития печеночной недостаточности.
Заключение
При выборе НПВС следует ориентироваться на соотношение эффективности и безопасности терапии, принимая во внимание как побочные эффекты на органы ЖКТ и печень, так и риск сердечно-сосудистых катастроф. При обилии на рынке самых разнообразных НПВС для применения в широкой клинической практике подходят далеко не все препараты, что требует от врача исключительной внимательности при выборе НПВС, особенно при лечении сложных пациентов.
1. Ашихмин Я.И., Драпкина О.М. Резистентность к антитромботи- ческому действию аспирина и пути ее преодоления // Российские медицинские вести. 2008. Т. 13. № 2. С. 19–29.
2. Kapoor J.R. Enteric coating is a possible cause of aspirin resistance // J. Am. Coll. Cardiol. 2008. Vol. 52. № 15. P. 1276–1277.
3. Törüner M. Aspirin and gastrointestinal toxicity // Anadolu. Kardiyol. Derg. 2007. Vol. 7. Suppl. 2. P. 27–30.
4. Rang F., Dale M. et al. Rang & Dale’s Pharmacology // Elsevier. 2007. 844 р.
5. Ding C., Cicuttini F., Jones G. Do NSAIDs affect longitudinal changes in knee cartilage volume and knee cartilage defects in older adults? // Am. J. Med. 2009. Vol. 122. № 9. P. 836–842.
6. Драпкина О.М., Ашихмин Я.И. Воздействие нестероидных противовоспалительных средств и селективных ингибиторов циклооксигеназы-2 на сердечно-сосудистую систему // Российские медицинские вести. 2007. Т. 12. № 3. C. 62–67.
7. Bombardier C. et al. Comparison of upper gastrointestinal toxicity of rofecoxib and naproxen in patients with rheumatoid arthritis. VIGOR Study Group // New Engl. J. Med. 2000. Vol. 343. № 21. P. 1520–1528.
8. Juni P., Nartey L., Reichenbach S. et al. Risk of cardiovascular events and rofecoxib: cumulative meta-analysis // Lancet. 2004. Vol. 364. P. 2021–2029.
9. Hinz B., Brune K. Cyclooxygenase-2. 10 Years Later // Pharmacology. 2002. Vol. 300. № 2. P. 367–375.
10. Katori M., Majma M. Cyclooxygenase-2: its rich diversity of roles and possible application of its selective inhibitors // Inflam. Res. 2000. Vol. 49. P. 367–392.
11. Engelhardt G. Pharmakology of meloxicam, a new non-steroidal anti-inflammatory drug with an improved safety profile through preferential inhibition of COX-2 // Br. J. Rheumatol. 1996. Vol. 35. P. 4–12.
12. De Menezes S.A., Cury P.R. Efficacy of nimesulide versus meloxicam in the control of pain, swelling and trismus following extraction of impacted lower third molar // Int. J. Oral Maxillofac. Surg. 2010. Vol. 39. № 6. P. 580–584
13. Aithal G.P., Day C.P. Nonsteroidal anti-inflammatory drug-induced hepatotoxicity // Clin. Liver Dis. Vol. 11. 2007. № 3. P. 563–575.
14. European Medicines Agency recommends restricted use of nimesulide-containing medicinal products. Press release. London, 21 September 2007. Doc. Ref. EMEA/432604/2007 // www.emea.europa.eu/pdfs/general/direct/pr/43260407en.pdf.
15. Norris W., Paredes A.H., Lewis J.H. Drug-induced liver injury in 2007 // Curr. Opin. Gastroenterol. Vol. 24. 2008. № 3. P. 287–297.
16. Mackenzie I.S., Coughtrie M.W.H., MacDonald T.M., Wei L. Antiplatelet drug interactions // J. Intern. Med. Vol. 268. 2010. № 6. P. 516–529.
17. García Rodríguez L.A., Hernández-Díaz S., de Abajo F.J. Association between aspirin and upper gastrointestinal complications: systematic review of epidemiologic studies // Br. J. Clin. Pharmacol. Vol. 52. 2001. № 5. P. 563–571.
18. raunwald’s heart disease: a textbook of cardiovascular medicine / Ed. by D.P. Zipes, E. Braunwald (7 ed.). Philadelphia: Elsevier Saunders, 2005. 2280 p.
19. Ito T., Jensen R.T. Association of long-term proton pump inhibitor therapy with bone fractures and effects on absorption of calcium, vitamin B12, iron, and magnesium // Curr. Gastroenterol. Rep. Vol. 12. 2010. № 6. P. 448–457.
20. Singh G., Lanes S., Triadafilopoulos G. Risk of serious upper gastrointestinal and cardiovascular thromboembolic complications with meloxicam // Am. J. Med. Vol. 117. 2004. № 2. P. 100–106.
21. Ferguson J.J. 3rd, Gonzalez E.R., Kannel W.B., Olin J.W., Raps E.C. Clinical safety and efficacy of clopidogrel – implications of the Clopidogrel versus Aspirin in Patients at Risk of Ischemic Events (CAPRIE) study for future management of atherosclerotic disease // Clin. Ther. Vol. 20. 1998. Suppl. B. P. B42–B53.
22. Lipscomb G.R., Wallis N., Armstrong G., Rees W.D. Gastrointestinal tolerability of meloxicam and piroxicam: a double-blind placebo-controlled study // Br. J. Clin. Pharmacol. Vol. 46. 1998. № 2. P. 133–137.
Новости на тему
14.09.2023
11.08.2023
20.06.2022 12:38:00
16.05.2022 17:00:00
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.