Лекарственно-индуцированный черный волосатый язык у пациентки после гастрэктомии: клинический случай и подходы к фармакотерапии
- Аннотация
- Статья
- Ссылки
- English
Данное состояние расценено как лекарственно-индуцированное, развившееся на фоне длительного гипоацидного атрофического гастрита и сопутствующего дефицита витаминов группы B. Комплексная терапия, включавшая рабепразол, пробиотики, ферменты поджелудочной железы, витамины B12 и рибофлавин, антимикотические препараты и гигиену языка, привела к практически полной регрессии налета в течение трех недель и заживлению язвенных дефектов желудка.
Данное состояние расценено как лекарственно-индуцированное, развившееся на фоне длительного гипоацидного атрофического гастрита и сопутствующего дефицита витаминов группы B. Комплексная терапия, включавшая рабепразол, пробиотики, ферменты поджелудочной железы, витамины B12 и рибофлавин, антимикотические препараты и гигиену языка, привела к практически полной регрессии налета в течение трех недель и заживлению язвенных дефектов желудка.
Введение
Черный волосатый язык (lingua villosa nigra) (далее ЧВЯ) – это доброкачественное, полностью обратимое состояние, характеризующееся гиперплазией и гиперкератозом нитевидных сосочков языка с удлинением до 1–2 см и черным или темно-коричневым окрашиванием [1, 2]. Пигментация обусловлена накоплением на удлиненных сосочках хромогенных (пигмент-продуцирующих) бактерий и дрожжеподобных грибов [1, 3]. Данное состояние не является самостоятельной нозологией, а зачастую служит симптомом или следствием других патологий, включая заболевания желудочно-кишечного тракта (ЖКТ) [4, 5]. Описываемый феномен не носит злокачественного или контагиозного характера [1, 2]. К основным этиологическим факторам относят курение, частое употребление крепкого чая, кофе и алкоголя, прием антибиотиков (в частности, тетрациклинового и пенициллинового ряда), а также неудовлетворительную гигиену полости рта [1, 2, 6]. ЧВЯ ассоциирован с рядом заболеваний ЖКТ, включая как функциональные, так и хронические воспалительные процессы [4, 5, 7], и встречается у 0,6–11,3% населения, чаще у мужчин старше 40 лет и курильщиков [1, 8].
Патогенетические механизмы ЧВЯ окончательно не выяснены, однако предполагается роль следующих факторов:
- нарушение микробиоты полости рта и кишечника (дисбиоз);
- прием антибиотиков или заболевания ЖКТ, изменяющие бактериальный баланс и способствующие пролиферации хромогенных микроорганизмов на языке [5, 9];
- снижение кислотности желудка (ахлоргидрия или гипоацидный гастрит), приводящее к ослаблению барьерной функции, что, в свою очередь, способствует микробной колонизации верхних отделов ЖКТ и ротовой полости [5];
- нарушение метаболизма витаминов (при патологии ЖКТ часто возникает дефицит витаминов группы B, индуцирующий гиперплазию сосочков языка [5];
- рефлюкс и ксеростомия, особенно при гастроэзофагеальной рефлюксной болезни, дивертикуле Ценкера или хроническом гастрите, часто сопровождаемые ощущением сухости во рту и раздражением слизистых оболочек, что, в свою очередь, способствует развитию гиперкератоза – утолщению рогового слоя эпителия [4, 10];
- хронические воспалительные заболевания, такие как болезнь Крона и язвенный колит, могут способствовать развитию этого феномена вследствие системного воспаления и дисбиоза [5, 9].
Цель – представить описание клинического случая лекарственно-индуцированного ЧВЯ у пациентки 67 лет с гипоацидным атрофическим гастритом, дефицитом витаминов группы B и избыточным ростом Candida albicans.
Материал и методы
Пациентка, 67 лет, обратилась к гастроэнтерологу 20 октября 2025 г. с жалобами на горький привкус во рту, периодическую изжогу, отрыжку, тяжесть в эпигастральной области, галитоз и постпрандиальную слабость.
В анамнезе заболевания: язвенная болезнь желудка (диагностирована в 2010 г.), в связи с чем проведено хирургическое лечение (выполнена резекция желудка с формированием гастродуоденоанастомоза по Бильроту I). В апреле 2024 г. пациентка завершила курс эрадикационной терапии H. pylori, назначенный по поводу обострения язвенной болезни; отмечен положительный клинический эффект. В последующем пациентка самостоятельно принимала омепразол при возникновении симптомов диспепсии.
Настоящее ухудшение состояния началось в октябре 2025 г. По результатам эзофагогастродуоденоскопии (ЭГДС) (от 04.10.2025 г.) выявлены острые язвы желудка (Forrest III) на фоне хронического очагового атрофического гастрита и портальной гипертензивной гастропатии I степени (по McCormack). По назначению врача в частном медицинском центре прошла эрадикационную терапию, в ходе которой пациентка впервые заметила изменение внешнего вида языка (появление «коричнево-черного волосатого» налета). Впоследствии она обратилась за медицинской помощью в поликлинику по месту жительства.
В анамнезе жизни: хронический атрофический гастрит на протяжении более 10 лет. Вредные привычки отрицает.
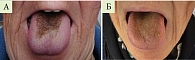
При осмотре полости рта: слизистая оболочка щек и десен бледно-розовая, чистая; на дорсальной поверхности языка определяется плотно фиксированный, не соскребающийся шпателем ворсинчатый налет черно-коричневого цвета; длина гиперплазированных сосочков составляет примерно 1,0–1,5 см; кончик, боковые поверхности и передняя треть языка сохраняют физиологическую розовую окраску, признаков поражения не выявлено. Отмечен галитоз. Живот при пальпации мягкий, не вздутый, определяется умеренная болезненность в эпигастральной и пилородуоденальной областях. Симптомы раздражения брюшины отрицательные.
Общий анализ крови: гемоглобин – 100 г/л (норма – 120–140 г/л), эритроциты – 4,0 × 10¹²/л (норма – 3,5–5,0 × 10¹²/л), лейкоциты – 10,0 × 10⁹/л (норма – 4,0–9,0 × 10⁹/л).
Биохимический анализ крови: витамин B12 – 127 пг/мл (норма – 200–900 пг/мл), рибофлавин (витамин B2) – 2,8 мкг/л (норма – 4–24 мкг/л).
Результаты ЭГДС, выполненной по направлению гематолога: выявлен атрофический антральный гастрит и острые язвы желудка; состояние после гастрэктомии по Бильроту I (2010 г.); текущее тестирование показало отрицательный результат на H. pylori (после эрадикационной терапии).
Результаты внутрижелудочной рН-метрии: выявлена выраженная гипоацидность.
Результаты микробиологического исследования мазка с поверхности языка: обнаружен рост Candida albicans в титре 105КОЕ/мл и хромогенной бактериальной микрофлоры.
По результатам консультации гематолога пациентке диагностирована витамин B12-дефицитная анемия (вторичная по отношению к хроническому атрофическому гастриту) легкой степени и глоссит, связанный с дефицитом рибофлавина.
По результатам консультации стоматолога выставлен диагноз: «глоссит (черный волосатый язык), десквамативный тип, ассоциированный с послеоперационным гипоацидным состоянием желудка, нарушением трофики и расстройствами метаболизма витамина B».
По результатам всех исследований пациентке выставлен основной диагноз: «Лекарственно-индуцированный черный волосатый язык (висмут и антибиотики) после эрадикационной терапии по поводу язвенной болезни. Хронический атрофический H. pylori-негативный гастрит легкой степени с выраженной секреторной недостаточностью. Осложнения/сопутствующие: витамин B12-дефицитная анемия, вторичная по отношению к хроническому атрофическому гастриту, легкой степени и дефицит рибофлавина».
Результаты
С учетом сочетанного характера патологии (лекарственная индуцированность на фоне органических и метаболических нарушений) пациентке был назначен комплексный режим терапии сроком на четыре недели:
- заместительная витаминотерапия (в качестве ключевого звена терапии): внутримышечное введение цианокобаламина (1000 мкг ежедневно в течение 10 дней с переходом на поддерживающие дозы) для быстрой коррекции дефицита, развившегося вследствие отсутствия фактора Касла после операции; пероральный прием рибофлавина (25 мг три раза в день) для восстановления процессов ороговения эпителия;
- противоязвенная терапия: рабепразол 20 мг один раз в сутки в течение 14 дней; выбор ингибитора протонной помпы был обусловлен необходимостью заживления острых язв, несмотря на исходную гипоацидность, связанную с атрофией и перенесенной операцией;
- коррекция процессов пищеварения и абсорбции: ввиду перенесенной резекции по Бильроту I и признаков мальабсорбции назначена ферментная заместительная терапия (микрокапсулированный панкреатин 25 000 ЕД с основными приемами пищи) для улучшения расщепления нутриентов;
- восстановление микробиоценоза: пробиотик (комбинация Bifidobacterium bifidum и Enterococcus faecium) по одной капсуле два раза в день в течение месяца для нивелирования последствий антибиотикотерапии.
Для местной деконтаминации и санации применяли комбинированный подход, включающий регулярную механическую очистку дорсальной поверхности языка и создание щелочной среды (полоскание 1%-ным раствором бикарбоната натрия). Ввиду высокого титра Candida albicans была проведена противогрибковая терапия (локальное применение нистатина в сочетании с однократным приемом флуконазола 150 мг). При выборе тактики учитывали, что выделение грибов рода Candida в биоматериале слизистых оболочек может быть отражением контаминации, а безусловным доказательством кандидоза является обнаружение псевдомицелия при микроскопии мазка. Однако в представленном клиническом случае, принимая во внимание высокую плотность колонизации и наличие у пациентки системных нарушений, была проведена превентивная антимикотическая терапия для элиминации потенциального патогена.
На фоне проводимой терапии наблюдалась выраженная положительная динамика (рисунок):
- на 10-й день лечения отмечено значительное осветление поверхности языка, уменьшение плотности и размягчение гиперкератотического налета на дорсальной поверхности;
- к 14-му дню полностью купировались галитоз и дисгевзия;
- через три недели терапии язык практически полностью очистился от налета, сохранялось лишь незначительное светло-коричневое окрашивание в области спинки языка;
- контрольная ЭГДС, проведенная после завершения курса, подтвердила полную эпителизацию язвенных дефектов желудка.
Обсуждение
Феномен ЧВЯ в представленном клиническом случае имеет мультифакторный генез. Ведущим триггером послужила эрадикационная терапия H. pylori. Известно, что препараты висмута способны вступать в химическую реакцию с сероводородом, продуцируемым микрофлорой полости рта. Результатом этой реакции является образование сульфида висмута – черного пигмента, который селективно окрашивает гипертрофированные нитевидные сосочки.
Синергетический эффект оказала антибиотикотерапия, спровоцировавшая дисбиоз и избыточный рост хромогенных бактерий и грибов рода Candida. Важно отметить, что грибы рода Candida не обладают собственным черным пигментом и способностью к синтезу сульфида висмута, поэтому их роль в непосредственном изменении цвета слизистой исключена. Однако уникальность случая заключается в клиническом фоне пациентки. Резекция желудка по Бильроту I создала условия для стойкой гипоацидности и нарушения абсорбции витаминов группы B. Дефицит цианокобаламина и рибофлавина играет критическую роль в патогенезе ЧВЯ, так как эти нутриенты необходимы для нормальной десквамации ороговевших клеток эпителия. При их дефиците сосочки языка удлиняются (до 15–18 мм), создавая «волосатую» поверхность, которая становится резервуаром для остатков пищи и пигментов. Комплексная фармакотерапия позволила не просто устранить внешний дефект, но и прервать патогенетические звенья, восстановив метаболический баланс.
Заключение
Представленный клинический случай подчеркивает, что медикаментозно-индуцированные поражения слизистой оболочки полости рта часто являются маской для глубоких системных нарушений. Развитие ЧВЯ у пациентки с оперированным желудком следует рассматривать как результат сочетания агрессивных лекарственных факторов (антибиотики, висмут) и имевшейся ранее мальабсорбции витаминов группы B.
Практический опыт ведения данной пациентки показывает, что изолированная местная терапия при ЧВЯ может быть недостаточно эффективной. Только междисциплинарный подход, включающий гастроэнтерологическую коррекцию, восполнение витаминного дефицита и адекватную гигиену, позволяет добиться полного восстановления морфологии слизистой оболочки в краткие сроки (до трех недель). Врачам-клиницистам необходимо проявлять настороженность при назначении курсов эрадикации пациентам после гастрэктомии, рассматривая возможность превентивной нутритивной поддержки для предотвращения подобных осложнений и обеспечения высокого качества жизни больных.
Авторы заявляют об отсутствии конфликта интересов.
Авторы заявляют об отсутствии внешнего финансирования при проведении исследования.
KH.S. Omarova, D.A. Nabiollayeva
Asfendiyarov Kazakh National Medical University, Almaty, Republic of Kazakhstan
Contact person: Diana A. Nabiollayeva, nabiollayeva@gmail.com
A 67-year-old female patient with a history of Billroth I gastrectomy (2010), chronic atrophic gastritis, and recurrent gastric ulcer disease developed black hairy tongue (lingua villosa nigra) following Helicobacter pylori eradication therapy that included antibiotics and bismuth compounds. Clinical examination revealed a densely adherent black-brown coating on the dorsal surface of the tongue, halitosis, hypoacidity, vitamin B2 and B12 deficiencies, as well as Candida albicans overgrowth. This condition was assessed as drug-induced, developing against the background of long-term hypoacid atrophic gastritis and concomitant B-vitamin deficiencies. Comprehensive therapy, including rabeprazole, probiotics, pancreatic enzymes, vitamin B12 and riboflavin supplementation, antifungal agents, and tongue hygiene measures, resulted in nearly complete regression of the coating within three weeks and healing of the gastric ulcer defects.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.