количество статей
7366
Загрузка...
Пожалуйста, авторизуйтесь:
Практика
Опыт внутривенной тромболитической терапии ишемического инсульта в Республике Татарстан
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Неврология и Психиатрия" №4 (45)
- Аннотация
- Статья
- Ссылки
- English
В статье обобщен опыт помощи пациентам с острыми нарушениями мозгового кровообращения в Республике Татарстан. Признанным методом лечения ишемического инсульта с доказанной эффективностью является внутривенная тромболитическая терапия, которая приводит к улучшению функционального исхода и способствует снижению частоты инвалидизации и смертности.
Подчеркивается необходимость строгого соблюдения отраженных в нормативных документах показаний и противопоказаний к проведению тромболизиса. Рассмотренные клинические случаи подтверждают эффективность тромболитической терапии в остром периоде ишемического инсульта.
В статье обобщен опыт помощи пациентам с острыми нарушениями мозгового кровообращения в Республике Татарстан. Признанным методом лечения ишемического инсульта с доказанной эффективностью является внутривенная тромболитическая терапия, которая приводит к улучшению функционального исхода и способствует снижению частоты инвалидизации и смертности.
Подчеркивается необходимость строгого соблюдения отраженных в нормативных документах показаний и противопоказаний к проведению тромболизиса. Рассмотренные клинические случаи подтверждают эффективность тромболитической терапии в остром периоде ишемического инсульта.
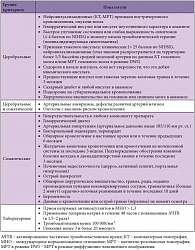
Таблица. Противопоказания для тромболитической терапии
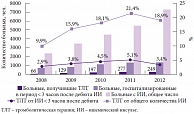
Рис. 1. Динамика проведения тромболитической терапии в сосудистых центрах Республики Татарстан за период с 2008 по 2012 г.
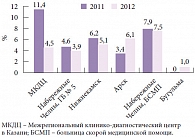
Рис. 2. Доля пациентов, которым была проведена тромболитическая терапия, в некоторых сосудистых центрах Республики Татарстан по отношению к общему числу ишемических инсультов
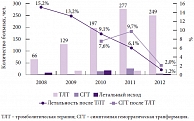
Рис. 3. Осложнения внутривенной тромболитической терапии
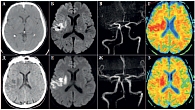
Рис. 4. Данные визуализационного исследования головного мозга пациента С., 67 лет: а, д – рентгеновская компьютерная томография; б, е – магнитно-резонансная томография; в, ж – магнитно-резонансная ангиография; г, з – карты измеряемого коэффициента диффузи
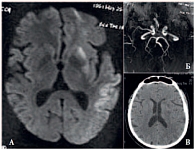
Рис. 5. Данные визуализационного исследования головного мозга пациента Х., 62 года: а – магнитно-резонансная томография; б – магнитно-резонансная ангиография, в – рентгеновская компьютерная томография
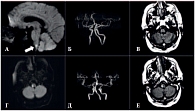
Рис. 6. Данные визуализационного исследования головного мозга пациента Ш., 68 лет: а, г – магнитно-резонансная томография в режиме DWI; б, д – магнитно-резонансная ангиография; в, е – магнитно-резонансная томография в режиме FLAIR
Введение
В общей структуре заболеваний сердечно-сосудистой системы нарушения мозгового кровообращения отличаются наиболее тяжелыми медицинскими, социальными и экономическими последствиями. Инсульт занимает одно из ведущих мест среди причин смертности и стойкой утраты трудоспособности. За последние годы значительно изменились подходы к организации системы медицинской помощи больным острыми нарушениями мозгового кровообращения, в том числе инсультом. В оказании помощи пациентам с подозрением на острое нарушение мозгового кровообращения важную роль играет их быстрая транспортировка в лечебное учреждение, а также своевременное проведение при наличии показаний тромболитической терапии в специализированном отделении, работающем по единым стандартам ведения больных с нарушением мозгового кровообращения.
Показания и противопоказания к проведению тромболитической терапии
Мировой опыт свидетельствует, что одним из наиболее эффективных методов медикаментозного лечения ишемического инсульта является проведение тромболитической терапии – единственного метода реперфузионной терапии при ишемическом инсульте с высокой степенью доказательности. При поступлении пациента с клиникой инсульта в период «терапевтического окна» необходимо безотлагательно решить вопрос о показаниях и противопоказаниях к внутривенному тромболизису. Внутривенная тромболитическая терапия при ишемическом инсульте должна проводиться в условиях палаты/блока интенсивной терапии многопрофильного стационара при обязательном наличии круглосуточных служб нейровизуализации и лабораторной диагностики. Риск и потенциальная польза тромболизиса должны обсуждаться с пациентом и/или его семьей.
Согласно результатам многих многоцентровых исследований по изучению применения внутривенной тромболитической терапии и утвержденному в 2012 г. на Х Всероссийском съезде неврологов «Протоколу тромболитической терапии», приняты следующие показания для тромболитической терапии: возраст от 18 до 80 лет, подтвержденный диагноз «ишемический инсульт», менее 4,5 часов от начала возникновения симптомов до проведения тромболизиса. При решении о назначении внутривенной тромболитической терапии необходимо определить, имеет ли больной противопоказания для проведения этой процедуры (таблица). Следует отметить, что после проведения многоцентрового исследования ECASS III (European Cooperative Acute Stroke Study), показавшего безопасность внутривенной тромболитической терапии в период 3–4,5 часа от дебюта инсульта, а также принятия в 2011 г. разрешительного документа Минздравсоцразвития России о проведении внутривенной тромболитической терапии в пределах 4,5 часов от клинической манифестации инсульта необходимо также учитывать дополнительные противопоказания внутривенной тромболитической терапии для временного периода 3–4,5 часов от начала заболевания:
- применение оральных антикоагулянтов, вне зависимости от значений международного нормализованного отношения (варфарин);
- применение новых оральных антикоагулянтов (дабигатрана, ривароксабана) за 2 дня до дебюта инсульта;
- перенесенный инсульт или серьезная травма головы в течение 3 предыдущих месяцев.
Как известно, к наиболее частым неблагоприятным реакциям при введении алтеплазы относятся поверхностные кровоизлияния (подкожные, внутримышечные в местах инъекций, ушибов), кровотечения со слизистой ротовой полости, внутренние кровоизлияния (в желудочно-кишечном или урогенитальном тракте, в забрюшинном пространстве, центральной нервной системе или кровотечения из паренхиматозных органов). Наиболее грозным осложнением тромболитической терапии являются геморрагические трансформации ишемического очага. Геморрагические трансформации определяются как симптомные, если развитие трансформации приводит к усугублению неврологической симптоматики на 4 балла и более по шкале тяжести инсульта Национального института здоровья США (National Institutes of Health Stroke Scale, NIHSS) или смерти пациента. При внутривенной тромболитической терапии улучшение состояния по шкале NIHSS на 4 и более баллов через сутки расценивается как «драматическое улучшение».
При проведении тромболитической терапии большое значение имеет мониторинг базовых показателей больного ишемическим инсультом [1].
- Необходимо оценивать жизненно важные функции и неврологический статус (с количественной оценкой по шкале тяжести инсульта NIHSS) каждые 15 минут в процессе введения алтеплазы, каждые 30 минут в последующие 6 часов и каждый час до истечения 24 часов после начала терапии.
- Следует контролировать АД каждые 15 минут в первые 2 часа, каждые 30 минут в последующие 6 часов и каждый час до истечения 24 часов после введения тромболитика. Измерять АД каждые 3–5 минут при систолическом АД выше 180 мм рт. ст. или диастолическом выше 105 мм рт. ст., применять антигипертензивные препараты для поддержания АД ниже этих пределов.
- Необходимо мониторировать и корректировать уровень глюкозы в рекомендуемом диапазоне, проводить контроль международного нормализованного отношения.
- Следует воздержаться от использования назогастральных зондов, мочевых и внутрисосудистых катетеров в первые сутки после терапии (при необходимости их устанавливают перед введением тромболитика).
- При наружных кровотечениях следует применять давящие повязки, следить за признаками появления крови в моче, кале, рвотных массах, соблюдать постельный режим и воздерживаться от еды в течение 24 часов.
Анализ результатов проведения тромболитической терапии в Республике Татарстан
Заболеваемость инсультом в Татарстане в настоящее время составляет 505,2 случая на 100 тыс. населения [2]. Современная история становления системы помощи пациентам с острыми нарушениями мозгового кровообращения в регионе берет начало в 2006 г. Впервые внутривенная тромболитическая терапия была проведена на базе неврологического отделения Межрегионального клинико-диагностического центра в г. Казани, который на сегодняшний день выполняет функцию Республиканского головного сосудистого центра [3]. С 2008 г. поэтапно стали открываться сосудистые центры в различных районах Татарстана, сейчас функционирует сеть из 15 сосудистых центров, расположенных по всей территории республики с учетом географических и демографических особенностей региона. Все сосудистые центры работают по единым унифицированным принципам диагностики и лечения, в них созданы условия для круглосуточного проведения нейровизуализационных и нейросонографических исследований. Время «от двери до иглы» в среднем составляет 38 ± 5 минут. Очень важным фактором при проведении внутривенной тромболитической терапии является психологический, это касается как принятия решения о проведении тромболитической терапии, так и стремления к сокращению временных потерь. Пациент, соответствующий критериям внутривенной тромболитической терапии, должен согласно «Стандартам лечения ишемического инсульта» 2013 г. получить этот вид медицинской помощи, при этом эффективность внутривенной тромболитической терапии зависит от времени ее проведения после начала инсульта.
Отбор пациентов для тромболитической терапии в сосудистых центрах Татарстана осуществляется в соответствии с критериями, изложенными в рекомендациях Европейской организации по борьбе с инсультом (European Stroke Organisation, ESO) [4, 5], инструкцией препарата Актилизе и клиническими рекомендациями по проведению тромболитической терапии при ишемическом инсульте, принятыми X Всероссийским съездом неврологов в 2012 г. [6]. Диагноз верифицируется на основании клинической картины и данных рентгеновской компьютерной томографии головного мозга (РКТ) и/или магнитно-резонансной томографии головного мозга (МРТ). Формулируется диагноз по критериям TOAST (Trial of Org 10172 in Acute Stroke Treatment). У всех пациентов оценивается неврологический статус по шкале NIHSS, степень функциональных ограничений по модифицированной шкале Рэнкина (modified Rankin Scale, mRS). Пациентам, отвечающим критериям внутривенной тромболитической терапии, проводится системный тромболизис рекомбинантным тканевым активатором плазминогена Актилизе в рекомендуемой дозе. За период с 2008 по 2012 г. в сосудистых центрах Татарстана было пролечено 22 813 пациентов с ишемическим инсультом. Из них в 3-часовой период от появления первых симптомов заболевания были доставлены 5177 пациентов (22,6%). 918 пациентам была проведена внутривенная тромболитическая терапия (рис. 1). По данным 2012 г., доля пациентов, которым была проведена тромболитическая терапия, по отношению к общему числу ишемических инсультов колеблется: от 1% – в центрах, которые функционируют первый год, до 11% – в центрах, работающих несколько лет (рис. 2).
По мере накопления знаний, опыта и контроля приверженности стратегии жесткого соблюдения критериев отбора на внутривенную тромболитическую терапию в Татарстане снизилось количество геморрагических осложнений при проведении тромболизиса, при этом наблюдается обратно пропорциональная зависимость летального исхода после внутривенной тромболитической терапии от количества проведенных тромболизисов (рис. 3). Так, в 2012 г. летальные исходы среди больных, получивших внутривенную тромболитическую терапию, составили 2%, а число симптомных геморрагических трансформаций не превышало 1,2%. В то же время у 67% пациентов с ишемическим инсультом после внутривенной тромболитической терапии наблюдалось «драматическое улучшение». При этом оценка исходов по mRS выявила значительное преобладание лиц, вышедших в категорию независимых в повседневной жизни от окружающих к 30-му дню лечения в группе пациентов с ишемическим инсультом (от 4 до 25 баллов по NIHSS), которым проводился тромболизис, по сравнению с больными, не получавшими реперфузионную терапию. В качестве примера эффективного применения тромболитической терапии представлены клинические наблюдения.
Клинический случай 1
Пациент С., 67 лет, страдающий генерализированным атеросклерозом (атеросклероз артерий нижних конечностей, атеросклероз коронарных артерий (острый инфаркт миокарда в анамнезе)), был доставлен через 150 мин после развития слабости в левых конечностях. При поступлении выявлялись анозогнозия, плегия в левых конечностях, чувствительные нарушения. Неврологический дефицит по шкале NIHSS составил 15 баллов. По данным МРТ головного мозга в режиме диффузионно-взвешенного изображения (Diffusion-Weighted Imaging, DWI) и картам измеряемого коэффициента диффузии (Averaged Diffusion Coefficient, ADC) выявлялся очаг ишемии в правой гемисфере (рис. 4б, г); по данным магнитно-резонансной ангиографии (МРА) – признаки окклюзии правой средней мозговой артерии (рис. 4в); по данным PКТ головного мозга очаговых изменений не было (рис. 4a). Пациенту был проведен внутривенный тромболизис через 190 минут после появления первых симптомов заболевания. Через 24 часа был зафиксирован регресс симптоматики с уменьшением выраженности двигательных нарушений (8 баллов по NIHSS). По данным нейровизуализационных исследований через 24 часа была зафиксирована реканализация правой средней мозговой артерии (рис. 4ж), уменьшение очага по картам ADC (рис. 4з). На фоне дальнейшего лечения пациент вернулся к самообслуживанию, к 30-му дню от начала заболевания значение по шкале mRS составило 2 балла.
Клинический случай 2
Клинический случай 2
Пациент Х., 62 года, был доставлен через 100 минут после развития слабости в правых конечностях и нарушения речи. При осмотре в приемном отделении выявляется правосторонняя гемиплегия и тотальная афазия. Неврологический дефицит при поступлении составил 23 балла по шкале NIHSS. По данным МРТ головного мозга были выявлены окклюзия левой средней мозговой артерии (рис. 5б) и очаги ишемии в бассейне левой средней мозговой артерии (рис. 5a). Через 140 минут от дебюта заболевания пациенту была начата тромболитическая терапия. На фоне введения фибринолитика отмечался регресс симптоматики – появились движения в правых конечностях, уменьшилась выраженность афатических нарушений. Через 24 часа от дебюта заболевания в неврологическом статусе выявлялись правосторонний гемипарез, моторная афазия (13 баллов по NIHSS). По данным РКТ головного мозга признаков трансформации выявлено не было (рис. 5в). К 30-му дню от начала заболевания у пациента сохранялись умеренные ограничения движений в правой руке и речевые нарушения (3 балла по шкале mRS).
Клинический случай 3
Клинический случай 3
Пациент Ш., 68 лет, длительно страдающий артериальной гипертензией, был доставлен через 90 мин после развития слабости в правых конечностях и нарушения глотания. При поступлении выявлялись правосторонний гемипарез, выраженная бульбарная и мозжечковая симптоматика (6 баллов по NIHSS). По данным МРТ головного мозга очаг ишемии в продолговатом мозге выявлялся только в режиме DWI (рис. 6a), в режиме с подавлением сигнала свободной воды (Fluid Attenuated Inversion Recovery, FLAIR) очаг ишемии не визуализировался (рис. 6в), кроме этого, выявлялась окклюзия правой позвоночной артерии (рис. 6б). Через 140 мин от момента появления первых симптомов заболевания пациенту была начата тромболитическая терапия. На фоне тромболизиса состояние улучшилось: парез и бульбарные нарушения регрессировали полностью. По шкале NIHSS через 24 часа от начала заболевания неврологический дефицит оценивался в 3 балла. По данным МРТ головного мозга, проведенной через сутки, очаг ишемии в продолговатом мозге визуализировался в режиме DWI (рис. 6г) и в режиме FLAIR (рис. 6е), сохранялась окклюзия правой позвоночной артерии (рис. 6д). На фоне дальнейшего лечения пациент вернулся к полному самообслуживанию, к 30-му дню от начала заболевания степень функциональных ограничений по шкале mRS составила 1 балл.
Заключение
Внутривенная тромболитическая терапия является эффективным методом лечения ишемического инсульта, приводящим к улучшению функционального исхода пациентов с уменьшением числа инвалидизирующих инсультов. В то же время успешная тромболитическая терапия невозможна без строгого соблюдения критериев показаний и противопоказаний, а также правил мониторирования тромболизиса, отраженных в нормативных документах – протоколах внутривенной тромболитической терапии.
Заключение
Внутривенная тромболитическая терапия является эффективным методом лечения ишемического инсульта, приводящим к улучшению функционального исхода пациентов с уменьшением числа инвалидизирующих инсультов. В то же время успешная тромболитическая терапия невозможна без строгого соблюдения критериев показаний и противопоказаний, а также правил мониторирования тромболизиса, отраженных в нормативных документах – протоколах внутривенной тромболитической терапии.
1. Тромболитическая терапия при ишемическом ин- сульте / под ред. В.И. Скворцовой. М., 2011. 48 с
2. Хасанова Д.Р., Гильманов А.А., Прокофьева Ю.В. и др. Результаты внедрения многоуровневой системы ока- зания медицинской помощи больным с инсультом в Республике Татарстан // Журнал неврологии и пси- хиатрии им. С.С. Корсакова. 2013. № 7. Вып. 2. С. 86–89
3. Ибатуллин М.М., Хасанова Д.Р., Володюхин М.Ю. и др. Опыт реперфузионной терапии у больных с ишеми- ческим инсультом в условиях Межрегионального клинического диагностического центра Казани // Журнал неврологии и психиатрии им. С.С. Корсакова. Инсульт. 2008. № 22. С. 22–29.
4. Guidelines for management of ischaemic stroke and transient ischaemic attack 2008 / European Stroke Organisation (ESO) Executive Committee // Cerebrovasc. Dis. 2008. Vol. 25. № 5. P. 457–507.
5. ESO GC Statement on revised guidelines for intravenous thrombolysis. European Stroke Organisation, 2009 // www.eso-stroke.org/pdf/ESO_Guideline_Update_ Jan_2009.pdf.
6. Российские клинические рекомендации по прове- дению тромболитической терапии при ишемичес- ком инсульте / Всероссийское общество неврологов, 2012 // www.grand-cafe.ru/files/Rekomendacii_TLT.pdf
Experience of intravenous thrombolytic therapy of ischemic stroke applied in the Republic of Tatarstan
T.V. Dyomin, Sh.G. Musin, M.V. Saykhunov, I.R. Kamalov, D.R. Khasanova
Interregional Clinical and Diagnostics Center (The Republic of Tatarstan)
Contact person: Dina Rustemovna Khasanova, dhasanova@mail.ru
An experience of providing medical help to patients with acute cerebrovascular accidents performed in the Republic of Tatarstan is summarized. Thrombolytic therapy is considered as a well accepted therapeutic approach having a proved efficacy that results in improvement of functional outcome of patients and facilitates
to a reduced frequency of disability and lethality. It is underlined that thrombolysis as a therapeutic procedure should be performed according to the stringent following both indications and contraindications as it is reflected in the regulatory documents. Clinical cases exemplified in the paper confirm efficacy of applying thrombolysis procedure at acute period of ischemic stroke.
Key words: acute cerebrovascular accidents, ischemic stroke, thrombolytic therapy, alteplase, Actilyse
Новости на тему
13.02.2025
Отправить статью по электронной почте
Ваш адрес электронной почты:
В статье обобщен опыт помощи пациентам с острыми нарушениями мозгового кровообращения в Республике Татарстан. Признанным методом лечения ишемического инсульта с доказанной эффективностью является внутривенная тромболитическая терапия, которая приводит к улучшению функционального исхода и способствует снижению частоты инвалидизации и смертности.
Подчеркивается необходимость строгого соблюдения отраженных в нормативных документах показаний и противопоказаний к проведению тромболизиса. Рассмотренные клинические случаи подтверждают эффективность тромболитической терапии в остром периоде ишемического инсульта.
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
