Микробиологические и иммунологические особенности биотопов слизистых генитального и пищеварительного трактов и их коррекция при невынашивании беременности в первом триместре
- Аннотация
- Статья
- Ссылки
В возникновении инфекционно-воспалительных осложнений в акушерской практике важное место принадлежит дисбиотическим нарушениям во влагалищном биотопе у беременных (6, 11, 12). На сегодняшний день нормоценоз влагалища определяется только у 35-40% беременных группы риска, а некоторые исследователи констатируют высокую степень нарушений в составе вагинальной флоры даже у практически здоровых беременных (4, 7, 9). В последние годы появились данные, указывающие на то, что состояние микрофлоры кишечника в поздние сроки беременности также может существенно влиять на процесс формирования кишечного биоценоза новорожденных (10, 14).
Гормоны гестации в большинстве случаев нарушают микробное равновесие биоценозов всех слизистых оболочек беременной. В глотке и кишечнике развивается тенденция к избыточному бактериальному росту, развитию кислой и бродильной диспепсии (3, 5).
В связи с этим изучение особенностей, выявление наличия взаимосвязи различных биотопов, а именно влагалища, кишечника и полости рта у беременных с осложненным течением беременности I триместра, возможно, явится еще одним звеном в изучении этиологии столь сложной проблемы, как невынашивание беременности, и послужит патогенетическим обоснованием обследования и ведения этих пациенток.
Целью настоящего исследования явилось установление взаимосвязи микробиоценоза и локального гуморального иммунитета различных биотопов (влагалища, кишечника и полости рта) у беременных с невынашиванием беременности в I триместре.
Материалы и методы исследования
Комплексное клинико-лабораторное обследование и лечение выполнено у 121 беременной, из которых 101 пациентка включена в основную группу, и 20 беременных, поступивших на медицинский аборт по желанию, представлены в группе сравнения. Возраст беременных в обеих группах колебался от 16 до 42 лет (средний возраст – 27,5±5,6 года).
В зависимости от течения беременности пациентки основной группы были разделены на 2 подгруппы: I подгруппу составили 75 женщин, поступивших с клинической картиной начавшегося выкидыша, которые после проведения терапии выписаны с сохраненной беременностью; II подгруппа представлена 26 беременными, поступившими с прервавшейся беременностью, им было проведено инструментальное удаление элементов плодного яйца. Пациенткам группы сравнения был выполнен искусственный аборт по желанию.
Для выяснения этиологии невынашивания беременности всем пациенткам основной группы, помимо общеклинических методов исследования, проводили исследование гормонального статуса, системы гемостаза и выявление иммунных антител (волчаночный антикоагулянт, антитела к хорионическому гонадотропину), диагностику урогенитальной бактериальной и вирусной инфекции.
Для выяснения особенностей и взаимосвязи микробиоциноза генитального и пищеварительного трактов выполняли одновременное бактериологическое исследование просветного и пристеночного микроценоза и изучали показатели локального гуморального иммунитета влагалища, полости рта и кишечника с определением концентрации иммуноглобулинов классов М, А, G, секреторного IgА (далее sIgА) и свободного секреторного компонента sc .
Родовую и видовую идентификацию осуществляли на основании изучения морфологических, культуральных и биохимических свойств выделенных микроорганизмов согласно руководству «Медицинская микробиология» (1998). Определение содержания иммуноглобулинов в слюне, вагинальном отделяемом и копрофильтратах проводили методом радиальной иммунодиффузии (РИД) в геле по Манчини (1965).
Результаты исследования и их обсуждение
Средний возраст в исследуемых группах составил 27,5±5,6 года, что свидетельствует о превалировании женщин активного репродуктивного периода. При сборе анамнеза для большинства пациенток с невынашиванием беременности выявлены следующие особенности: высокая частота перенесенных и сопутствующих хронических инфекционных заболеваний (в 89,3% случаев), сопутствующей экстрагенитальной патологии (в 80,0% случаев), причем в 59,8% случаев – сочетание нескольких заболеваний, особенно патологии ЖКТ и мочевыделительной системы; хронические воспалительные заболевания гениталий (хронический сальпингоофорит – в 27,7% случаев, эктопия шейки матки – в 39,6% случаев, кольпиты различной этиологии – в 71,3% случаев); нарушения репродуктивной функции (в 92,0% случаев – самопроизвольное прерывание беременности, осложненное течение предыдущих беременностей: в 47,5% случаев – преждевременные роды, в 39,8% – хроническая внутриутробная гипоксия с развитием синдрома задержки роста плода в 29,6% случаев).
Все пациентки основной группы обратились к врачу с признаками прерывания беременности. Пациентки группы сравнения жалоб не предъявляли. Анализ проведенного исследования показал, что из 101 беременной основной группы у 62 (61,4%) выявлена гиперандрогения яичникового или смешанного генеза, для коррекции которой назначали терапию дексаметазоном в количестве не более 0,5 мг в сутки. Нами не выявлено достоверных различий в системе свертывания крови у обследованных беременных по сравнению с нормой. При ПЦР-диагностике у пациенток группы сравнения в цервикальном канале урогенитальная инфекция не обнаружена, тогда как у 37 (49,3%) и 17 (65,4%) пациенток I и II подгруппы соответственно выявлена персистенция в цервикальном канале вирусно-бактериальных ассоциаций. Наиболее часто (29,3% случаев) у пациенток с клинической картиной начавшегося выкидыша (I подгруппа) наблюдалось сочетание уреаплазменной инфекции и вирусов – ВПГ и ЦМВ. Вирусно-уреаплазменная инфекция и хламидийно-уреаплазменная ассоциация у пациенток II подгруппы встречались одинаково часто – в 11,5% случаев. Отсутствие статистически достоверных различий в выявлении микроорганизмов у пациенток I и II подгрупп свидетельствовало не столько о роли патогенного агента как причины прерывания беременности, сколько о возможной роли условно-патогенной микрофлоры и компонентов иммунной системы.
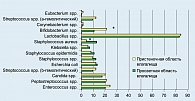
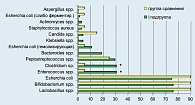
При оценке микроценоза влагалища за показатели эубиоза принималось содержание лактобацилл не менее 7 lg КОЕ/г и наличие условно-патогенной микрофлоры не более 3 lg КОЕ/г. Нами выявлено, что у обследованных беременных пристеночная и просветная флора влагалища не идентичны по своему составу и представлена как типичными бактериями-эубиотами, так и условно-патогенными микроорганизмами (рисунок 1).
Средняя интенсивность колонизации составила для I подгруппы 4,7±1,1 lg КОЕ/г, во II подгруппе – 5,4±0 lg КОЕ/г; в группе сравнения – 4,1±1,1 lg КОЕ/г. Содержание лактобацилл в просветной и пристеночной областях влагалища у всех обследованных практически не различалось и составляло в среднем 6-8 lg КОЕ/г. В то же время у беременных I подгруппы (10,6%) содержание лактобацилл не превышало 4 lg КОЕ/г с одновременным выраженным снижением бифидобактерий до 21,3% – в пристеночной области и 10,7% – в просветной.
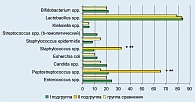
У пациенток группы сравнения частота обнаружения бифидобактерий в просветной и пристеночной областях влагалища изменялось незначительно, составляя 20% и 25% соответственно. Интенсивность колонизации просветной и пристеночной области бифидобактериями достигала 3-4 lg КОЕ/г у обследованных I подгруппы и группы сравнения, тогда как у пациенток с прервавшейся беременностью (II подгруппа) бифидобактерии не выявлялись. Условно-патогенная микрофлора биотопа влагалища у беременных с пролонгированной беременностью преимущественно была представлена грибами рода Candida, анаэробными стрептококками (пептострептококками) и энтерококками, частота выявления которых находилась в пределах 17-20% – в просветной области и 20-24% – в пристеночной области влагалища при интенсивности колонизации 4-5 lg КОЕ/г (рисунки 2, 3).
Условно-патогенная микрофлора влагалища беременных II подгруппы была представлена пептострептококками (66,7%) , коагулазоотрицательными стафилококками (33,3%) в количестве 5-6 lg КОЕ/г – в просветной и 6-7 lg КОЕ/г – в пристеночной области влагалища. Энтерококки определялись только в пристеночной области влагалища у 16,7% беременных в количестве 3,7 lg КОЕ/г.
У беременных из группы сравнения спектр условно-патогенных бактерий был значительно уже, но частота выявления грибов рода Candida, пептострептококков и энтерококков также находилась на высоком, хотя и более низком, чем у беременных I подгруппы, уровне и колебалась от 15% до 20% как в просветной, так и в пристеночной областях влагалища при интенсивности колонизации 4-5 lg КОЕ/г. Проведенный сравнительный анализ микроциноза влагалища у беременных в I триместре характеризовался большой вариабельностью количественных и качественных показателей микроорганизмов во всех обследованных группах. Однако в основной группе (пациентки с невынашиванием беременности) отмечены более выраженные дисбиотические нарушения, которые проявились в снижении частоты выявляемости одного из представителей индигенной флоры – бифидобактерий и нарастании частоты выделения штаммов условно-патогенных бактерий. В 72% (54 человека) случаев наблюдалось формирование 3-5-компонентных ассоциаций условно-патогенных микроорганизмов, в то время как трех компонентные ассоциации в группе сравнения имеют место только у трех беременных, что составляет 15%.
Полученные данные свидетельствуют о выраженной обсемененности влагалища у беременных с невынашиванием беременности и потенциально могут быть причиной развития воспалительных процессов половых путей у беременных.
Нами в просветной и пристеночной областях полости рта беременных с начавшимся выкидышем (I подгруппа) также был выявлен более широкий спектр условно-патогенных микроорганизмов по сравнению с группой сравнения, причем в 45,3% случаев наблюдалось формирование 3-5-компонентных ассоциаций условно-патогенных микроорганизмов.
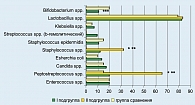
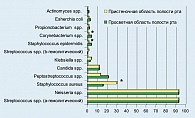
Преобладающей микрофлорой ротоглотки и слюны являлись представители индигенной флоры: α-гемолитические стрептококки, непатогенные нейссерии, выделявшиеся у беременных обследованных групп в 93,3-100% случаев в количестве 6-7 lg КОЕ/г (рисунок 4). Вместе с тем в отличие от вагинального биотопа популяционный уровень транзиторной условно-патогенной микрофлоры в ротоглотке и слюне не превышал 4-5 lg КОЕ/г. Нами установлено, что микрофлора кишечника в группе пациенток с невынашиванием беременности характеризовалась снижением частоты встречаемости индигенной флоры: кишечной палочки, лакто- и бифидобактерий, выделявшимися в 74,7-76,0% случаев в количестве 5-8 lg КОЕ/г, и увеличением по сравнению с группой сравнения частоты встречаемости таких микроорганизмов, как гемолизирующая кишечная палочка, энтерококки, клостридии (р < 0,05) и более широким спектром условно-патогенных микроорганизмов (рисунок 5). У 58 человек (77,3%) выявлены 4-6-ти компонентные ассоциации микроорганизмов (рисунок 5).
У беременных с осложненным течением беременности происходит расширение спектра условно-патогенных микроорганизмов, наряду с перечисленными встречаются и редкие виды бактерий – облигатные анаэробы: пептострептококки, бактероиды, клостридии, эубактерии, пропионибактерии, актиномицеты и другие, колонизирующие пристеночные области слизистых.
В группе сравнения преобладали широко распространенные при воспалительных процессах условно-патогенные бактерии и грибы: «золотистый» и коагулазоотрицательные стафилококки, энтерококки, кишечная палочка, кандида и ряд других, выделяющихся преимущественно из просветной областей.
Таким образом, у беременных с невынашиванием беременности выявлены существенные изменения в биоценозе толстой кишки, отклонения от нормы касались как количественных, так и качественных показателей отдельных представителей биоценоза, выражающихся в появлении различных видов микробов, несвойственных нормофлоре или превышающих количественную норму, характерную для данного биотопа.
Для определения особенностей состояния микроценоза биотопов у беременных с различным генезом невынашивания в I триместре нами изучены показатели микроэкологии влагалища, кишечника и полости рта у беременных с различным генезом невынашивания беременности: инфекционным, эндокринным (гиперандрогения) и смешанным (инфекционный и гормональный).
В связи с этим все беременные с начавшимся выкидышем были разделены на 3 группы: I группа включала 23 беременных с инфекционным генезом невынашивания, во II группу вошли 17 беременных с гормональным генезом невынашивания и 30 пациенток со смешанным генезом невынашивания представлены в III группе. При изучении микрофлоры просветной и пристеночной областей влагалища нами выявлено достоверное снижение бифидобактерий в группе пациенток с невынашиванием беременности инфекционного генеза по сравнению с пациентками, имеющими эндокринный и смешанный генез невынашивания беременности: частота выявления бифидобактерий составила 8,7%; 23,5% и 30% соответственно.
У беременных с инфекционным генезом невынашивания отмечена высокая частота встречаемости пептострептококков – до 21,7%, дрожжевых грибов, энтерококков и кишечной палочки – до 13,04%.
У пациенток с эндокринным генезом невынашивания беременности превалировали энтерококки – 41,2%, α-гемолитические стрептококки – 17,6% и клебсиеллы – 11,8%, а в группе со смешанным генезом наиболее часто определялись дрожжевые грибы – 26,6%, энтеробактерии и пептококки – 20% случаев.
Таким образом, микроценоз влагалища независимо от генеза невынашивания характеризовался повышенным числом различных представителей аэробной и анаэробной микрофлоры. Однако более выраженные нарушения резистентности влагалищного биотопа имели место у беременных с инфекционным генезом невынашивания.
Ведущими возбудителями инфекционно-воспалительного процесса в полости рта во всех группах беременных независимо от генеза невынашивания являлись «золотистый» стафилококк и облигатно-анаэробные стрептококки. У беременных с инфекционным генезом невынашивания выявлялись также и дрожжевые грибы, а в группе с гормональными нарушениями – энтеробактерии.
Дисбиотические нарушения микробиоценоза кишечника в группах с инфекционным и смешанным генезом невынашивания характеризовались значительным содержанием условно-патогенных бактерий: клостридий, кокковых форм – энтерококков и облигатно-анаэробных стрептококков, гемолизирующей кишечной палочки, а также бактероидов и кандида – в группе с инфекционным генезом невынашивания. У беременных с эндокринным генезом невынашивания выявлена более низкая частота встречаемости как нормофлоры, так и перечисленных выше условно-патогенных микроорганизмов. Отмечено преобладание штаммов кишечной палочки с измененными ферментативными свойствами и снижение количества лактобацилл и бифидобактерий.
Таким образом, проведенные исследования установили как нарушения микроценоза во всех биотопах у пациенток с невынашиванием беременности, так и определенную зависимость показателей микробной флоры от генеза невынашивания беременности. У здоровых беременных (группа сравнения) отмечалось достоверное (p<0,05) снижение всех классов иммуноглобулинов во всех биотопах по сравнению со здоровыми небеременными, что свидетельствует о наличии иммуносупрессии при беременности. При сравнении различных классов иммуноглобулинов у здоровых беременных (группа сравнения) во влагалище были выявлены более высокие уровни IgG, чем Ig А.
Анализ иммунного статуса у беременных с начавшимся выкидышем выявил выраженное отличие в показателях гуморального иммунитета во влагалище, кишечнике и полости рта (слюне) по сравнению со здоровыми беременными (группа сравнения). Во влагалище у беременных с начавшимся выкидышем имело место достоверное (р<0,05) увеличение всех классов иммуноглобулинов, причем наиболее выраженные изменения касались IgA и его секреторных форм ( sIgA, sc ).
Достоверное снижение sIgA в слюне и копрофильтратах у беременных с невынашиванием беременности по сравнению со здоровыми беременными позволяет говорить об истощении локального иммунитета что, возможно, связано с наличием хронического течения воспалительного процесса в полости рта и кишечнике.
В связи с наличием различных изменений микроценоза слизистых в обследованных группах проведена оценка степени микробиологических нарушений биотопов (влагалища, полости рта и кишечника по данным микроскопического, бактериологического и иммунологического исследований у беременных, согласно классификации Е.А. Воропаевой, С.С. Афанасьева (2005).
В группе беременных с начавшимся самопроизвольным выкидышем (I подгруппа) нормальный биоценоз наблюдался лишь в 18,7%. У остальных беременных этой группы имели место дисбиотические нарушения различной степени выраженности, причем у 1/3 беременных наблюдали дисбиоз III степени. Во II подгруппе (пациентки с прервавшейся беременностью) в 100% случаев выявлялись дисбиотические нарушения во влагалище. Таким образом, наличие дисбиотических нарушений влагалища в первом триместре беременности может служить прогностическим критерием риска невынашивания беременности.
Изучение состояния микроценоза в полости рта у обследованных беременных показало, что нормоценоз в группе беременных с начавшимся выкидышем встречался лишь в 12% случаев, в группе беременных с прервавшейся беременностью – в 33,3% и у 40% – в группе сравнения. В остальных случаях имели место дисбиотические нарушения различной степени выраженности.
Аналогичные изменения выявлены и при изучении состояния кишечника, которые коррелировали с показателями микроценоза влагалища всех обследованных групп. Так, у беременных I подгруппы нормоценоз выявлен лишь в 16% случаев и у 45% беременных группы сравнения. Причем по аналогии с микроценозом влагалища дисбактериоз кишечника III степени в I подгруппе выявлялся достоверно чаще (р<0,05), чем в группе сравнения и составил 25,3% и 5% соответственно.
Нами впервые было проведено сопоставление показателей дисбиоза различных биотопов, которое показало, что у 32% (24 человека) обследованных I подгруппы, 50% (13 человек) – II подгруппы и 30% (6 пациенток) – группы сравнения выявлены равноценные и взаимозависимые микроэкологические изменения биотопов влагалища и полости рта. Из указанных 32% беременных I подгруппы у 8% (6 человек) определялась I степень дисбиотических нарушений, у 14,7% (11 человек) – II степень дисбиотических нарушений и у 9,3% (7 человек) – III степень дисбиотических нарушений всех исследованных биотопов. У 50% (3 человека) II подгруппы наблюдалась II степень микроэкологических нарушений биотопов влагалища, ротоглотки и кишечника. Из 30% обследованных группы сравнения в 15% случаев (3 человека) были выявлены изменения I степени, у 10% (2 пациентки) – изменения II степени и у 5% (1 пациентка) – изменения III степени в исследованных биотопах.
Выявленные нарушения нашли свое отражение в различной степени выраженности дисбиозов, что диктует необходимость проведения микробиологических исследований и коррекций выявленных нарушений не только во влагалище или кишечнике, но и в полости рта. Так, у 1/3 беременных (более 30%) дисбиотические нарушения носили системный характер.
Низкое содержание иммуноглобулинов всех классов в секретах влагалища, полости рта и кишечника беременных, а также снижение уровней иммуноглобулинов при нарастании количества условно-патогенных микроорганизмов в указанных биотопах (обратная корреляционная связь) свидетельствуют о резко сниженной местной иммунологической реактивности беременных, что может являться одной из причин угрозы прерывания беременности на ранних сроках.
При оценке концентрации иммуноглобулинов в зависимости от генеза невынашивания не выявлено отличий в показателях иммунитета различных биотопов от средних показателей в обследованной группе.
Вместе с тем во влагалище при смешенном генезе невынашивания отмечено наиболее выраженное повышение уровня секреторных иммуноглобулинов (IgA , sIgA , sc ), что свидетельствует о напряжении локального иммунитета.
Таким образом, в результате нашей работы была подтверждена роль условно-патогенной микрофлоры в развитии дисбиотических нарушений влагалища, кишечника и полости рта у женщин с невынашиванием беременности.
Сопоставление результатов иммунологического и микробиологического исследований выявило взаимосвязь между дисбиозом и состоянием локального иммунитета и позволило выделить различные типы дисбиотических нарушений в исследованных биотопах.
Низкое содержание иммуноглобулинов всех классов в секретах влагалища, кишечника и полости рта, а также снижение уровней иммуноглобулинов при нарастании количества УПМ в указанных биотипах (обратная корреляционная связь) свидетельствуют о резко сниженной местной иммунологической реактивности беременных, что может явиться одной из причин невынашивания беременности и развития ВУИ плода на ранних сроках гестации. Полученные данные явились теоретическим обоснованием необходимости проведения патогенетически обоснованной терапии с включением пробиотиков и иммунокорректоров для восстановления микрофлоры не только генитального, но и пищеварительного трактов.
Для нормализации дисбиотических нарушений у беременных с невынашиванием беременности в I триместре осуществлена терапия пробиотиком Полибактерин (производитель – ООО «Алфарм»). Полибактерин – лиофильно высушенная в среде культивирования микробная масса во флаконах по 0,5 г жизнеспособных лакто- и бифидобактерий, содержащая в 1 г не менее 108 КОЕ семи штаммов пробиотических микроорганизмов – B . Bifidum ЛВА-3, B . longum B 379 M , B breve 79-118, B. adolescentis ГО-13, L . Acidophilu NK 1, L . Plantarum 8 PA - 3, L . Fermentum 90-TC-4, а также молоко обезжиренное, концентрат топинамбура, желатин, сахарозу.
Для оценки его эффективности проведено повторное обследование после курса терапии 30 беременных, 15 из которых в процессе лечения получали препарат Полибактерин (основная группа), 15 – проходили традиционный курс терапии (контрольная группа).
Полибактерин назначался перорально (по одной таблетке 0,15 г 3 раза в день) и в виде интравагинальных тампонов (1 раз в день в течение 2-3 часов) в течение 10 дней. Эффективность препарата оценивалась по степени микроэкологических нарушений биотопов влагалища, полости рта и кишечника. Результаты проведенных исследований свидетельствуют, что полная нормализация показателей микробиоценозов влагалища, полости рта и кишечника после курса лечения наблюдалась у 33,3% пациентов основной группы и 20% пациентов контрольной группы. Дисбиотические нарушения I степени выявлены у 46,7% больных в обеих группах. Вместе с тем сочетанные дисбиотические нарушения II степени выявлялись после лечения в основной группе в два раза реже, чем в контрольной – 6,7% и 13,3% случаев соответственно. Дисбиотические нарушения III степени выявлялись в полости рта у 6,7% больных обеих групп, кишечника – у 13,3% больных контрольной группы. У больных основной группы дисбиотические нарушения III степени биотопов влагалища и кишечника после курса лечения не выявлялись.
Таким образом, анализ результатов лечения выявил более эффективное разрешение клинических симптомов и нормализацию микроэкологических и иммунологических показателей биотопов влагалища, полости рта и кишечника у беременных, проходивших лечение с применением препарата Полибактерин позволил рекомендовать его к применению, начиная с первых месяцев беременности.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.