Мочекаменная болезнь и пиелонефрит: что вторично
- Аннотация
- Статья
- Ссылки
- English
Материал и методы. Исследование проведено в два этапа. На первом этапе с целью выявления предпосылок к литогенезу сравнивалась концентрация общего кальция и фосфора в сыворотке крови у 12 пациентов с хроническим неспецифическим пиелонефритом и 17 пациентов с урогенитальным туберкулезом. На втором этапе изучалась эффективность Блемарена в комплексном лечении больных хроническим пиелонефритом и уратурией, для чего было сформировано две группы по 19 человек в каждой. В основной группе дополнительно к стандартной терапии назначался Блемарен.
Результаты. Длительный инфекционно-воспалительный процесс в почках независимо от этиологии приводит к повышению экскреции оксалатов, причем наиболее выраженно при хроническом неспецифическом пиелонефрите (р < 0,05). Экскреция мочевой кислоты, не имевшая достоверных отличий исходно в обеих группах (4,97 и 5,19 ммоль/сут), статистически значимо увеличилась у больных урогенитальным туберкулезом через три месяца приема противотуберкулезных препаратов.
Выводы. Следствием хронического инфекционно-воспалительного процесса в почках становятся нарушение минерального обмена, увеличение экскреции уратов и оксалатов. Обнаружение в моче больного хроническим пиелонефритом этих солей является показанием к назначению курса Блемарена до стойкой нормализации рН мочи и растворения солей. Включение в комплекс лечения цитратной смеси не только способствует ожидаемому исчезновению уратурии, но и снижает выраженность болевого синдрома.
Материал и методы. Исследование проведено в два этапа. На первом этапе с целью выявления предпосылок к литогенезу сравнивалась концентрация общего кальция и фосфора в сыворотке крови у 12 пациентов с хроническим неспецифическим пиелонефритом и 17 пациентов с урогенитальным туберкулезом. На втором этапе изучалась эффективность Блемарена в комплексном лечении больных хроническим пиелонефритом и уратурией, для чего было сформировано две группы по 19 человек в каждой. В основной группе дополнительно к стандартной терапии назначался Блемарен.
Результаты. Длительный инфекционно-воспалительный процесс в почках независимо от этиологии приводит к повышению экскреции оксалатов, причем наиболее выраженно при хроническом неспецифическом пиелонефрите (р < 0,05). Экскреция мочевой кислоты, не имевшая достоверных отличий исходно в обеих группах (4,97 и 5,19 ммоль/сут), статистически значимо увеличилась у больных урогенитальным туберкулезом через три месяца приема противотуберкулезных препаратов.
Выводы. Следствием хронического инфекционно-воспалительного процесса в почках становятся нарушение минерального обмена, увеличение экскреции уратов и оксалатов. Обнаружение в моче больного хроническим пиелонефритом этих солей является показанием к назначению курса Блемарена до стойкой нормализации рН мочи и растворения солей. Включение в комплекс лечения цитратной смеси не только способствует ожидаемому исчезновению уратурии, но и снижает выраженность болевого синдрома.


Введение
Распространенность мочекаменной болезни (МКБ) в современном мире неуклонно растет, что в значительной мере обусловлено кардинальными изменениями питания и поведения человека [1]. МКБ причиняет значительные моральные страдания, а также положительно коррелирует с заболеваниями сердечно-сосудистой системы, в частности ишемической болезнью сердца [2]. Кроме того, МКБ, в том числе в анамнезе, существенно повышает риск развития инфаркта миокарда и инсульта, что показано в канадском когортном исследовании, охватившем более трех миллионов пациентов [3].
Воспаление и фиброз как его исход способствуют образованию камней в почках [4, 5]. Различные нарушения метаболизма выявлены у 91,5% больных нефролитиазом. Среди них преобладала гиперурикемия (21,1%), у каждого десятого были обнаружены гипоцитратемия и низкая кислотность мочи [6]. Некоторые исследователи рассматривают камни почек как ренальное отражение классического метаболического синдрома [7].
Материал и методы
Исследование проведено в два этапа. На первом этапе с целью выявления предпосылок к литогенезу у пациентов с хроническим инфекционно-воспалительным процессом в почках различной этиологии (12 больных хроническим неспецифическим пиелонефритом и 17 больных урогенитальным туберкулезом) оценивалась концентрация общего кальция и фосфора в сыворотке крови. На втором этапе с целью определения эффективности Блемарена в комплексном лечении больных хроническим пиелонефритом сформировано две группы по 19 пациентов в каждой. У всех больных наряду с хроническим пиелонефритом также имела место уратурия в общем анализе мочи. В основной группе дополнительно к стандартной терапии по поводу обострения хронического пиелонефрита пациенты принимали Блемарен в виде шипучих таблеток, растворенных в 200 мл воды комнатной температуры, под контролем рН мочи в течение месяца. Группу сравнения набирали путем ретроспективного анализа историй болезни. В этой группе проводилось стандартное лечение, включающее антибиотик в соответствии с чувствительностью выделенного возбудителя.
Критерии включения:
- пациенты обоего пола старше 18 лет;
- диагноз «обострение хронического пиелонефрита»;
- как минимум два рецидива за последние полгода или три в течение года, предшествовавшего включению в исследование;
- наличие в моче уратов.
Эффективность лечения определяли по следующим критериям: срок нормализации или улучшения анализов мочи, уменьшение интенсивности боли по Визуальной аналоговой шкале, прекращение роста уропатогенов. Эффективность лечения оценивали через десять и 30 дней от начала терапии.
Статистическая обработка результатов проведена на персональном компьютере с помощью пакетов статистических программ Microsoft Excel 2007 и Statistica for Windows 6.0. Значимость различий (p) оценивали, используя t-критерий Стьюдента и критерий Манна – Уитни. Частоты признаков сравнивали с помощью критерия хи-квадрат Пирсона. Статистически значимыми считали различия при р < 0,05.
Результаты
Первый этап
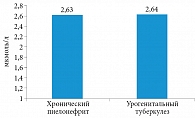
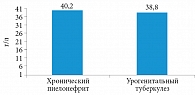
Средняя концентрация общего кальция в сыворотке крови у больных хроническим неспецифическим пиелонефритом и нелеченых больных урогенитальным туберкулезом достоверных различий не имела (рис. 1). Однако у больных урогенитальным туберкулезом в сравнении с больными хроническим пиелонефритом наблюдалась тенденция к гипоальбуминемии, что косвенным образом свидетельствовало о повышении уровня ионизированного кальция в сыворотке крови (рис. 2).
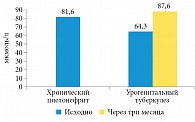
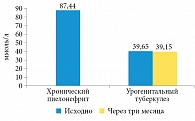
При сравнении суточной экскреции ряда камнеобразующих элементов (оксалатов, мочевой кислоты и фосфатов) у больных урогенитальным туберкулезом и хроническим неспецифическим пиелонефритом выяснилось, что длительный инфекционно-воспалительный процесс в почках независимо от этиологии приводит к повышению экскреции оксалатов, причем наиболее выраженно при хроническом неспецифическом пиелонефрите (р < 0,05). Трехмесячный курс противотуберкулезной химиотерапии способствовал увеличению экскреции оксалатов у больных урогенитальным туберкулезом на 36,2% (р < 0,05) (рис. 3). Гипотетически можно объяснить этот факт приемом больными туберкулезом пиразинамида, который способствует развитию гиперурикемии. Экскреция мочевой кислоты, не имевшая достоверных отличий исходно в обеих группах (4,97 и 5,19 ммоль/сут), статистически значимо увеличилась у больных урогенитальным туберкулезом через три месяца приема противотуберкулезных препаратов (рис. 4).
Оказалось, что более высокий уровень экскреции фосфатов характерен для больных хроническим пиелонефритом. У больных урогенитальным туберкулезом уровень экскреции фосфатов был в два раза ниже, чем у больных хроническим пиелонефритом, и прием противотуберкулезных препаратов не повлиял на этот параметр (рис. 5). Вместе с тем ни в одной группе не зафиксированы уреазопродуцирующая флора в моче и рН мочи > 7,0.
Таким образом, у больных туберкулезом мочевой системы выявлено увеличение суточной экскреции оксалатов и мочевой кислоты в процессе терапии. Оксалурия может быть связана с длительным приемом антибактериальных препаратов. Гиперурикозурия не только способствует формированию солей мочевой кислоты, но и повышает сатурацию мочи, благоприятствуя образованию кальциево-оксалатных конкрементов. Изменение суточной экскреции камнеобразующих элементов у больных туберкулезом может быть фактором риска формирования конкрементов в мочевой системе. Остается актуальным поиск эффективной профилактики камнеобразования.
Второй этап
Группы пациентов, включенных в исследование, по основным показателям были сопоставимы (таблица).
При оценке эффективности непосредственных результатов лечения сразу по завершении основного курса антибактериальной терапии статистически значимых различий по снижению бактериурии и лейкоцитурии в обеих группах не обнаружено. У 12 (63,1%) пациентов основной группы и 11 (57,9%) больных группы сравнения полностью нормализовались или значительно улучшились показатели мочи (уменьшились признаки воспаления). Рост патогенных микроорганизмов в моче прекратился у 16 (84,2%) пациентов основной и 16 (84,2%) пациентов контрольной группы. Однако интенсивность боли статистически значимо снизилась только в основной группе, где пациенты оценили ее в среднем в 3,4 ± 0,8 балла, в то время как в группе сравнения этот показатель составил 5,4 ± 0,5 балла (p < 0,05).
Уратурия прекратилась у 13 (68,4%) больных основной группы и двоих (10,5%) пациентов группы сравнения. Оксалурия исчезла у всех пациентов основной группы и по-прежнему наблюдалась у трех (15,8%) пациентов группы сравнения.
При контрольном обследовании через месяц установлено, что в основной группе умеренная лейкоцитурия сохранялась у двух (10,5%) пациентов, а у 17 (89,5%) признаки воспаления в моче исчезли. В группе сравнения нормальное число лейкоцитов в моче отмечено у 16 (84,2%) пациентов, а у трех (15,8%) по-прежнему выявлялась лейкоцитурия. Рост уропатогенов в диагностически значимом титре имел место у трех пациентов в каждой группе. Оксалурия не обнаружена ни у одного пациента основной группы, однако оксалаты по-прежнему визуализировались в моче одного пациента группы сравнения. Соли мочевой кислоты в моче отсутствовали у всех пациентов основной группы, в то время как в группе сравнения уратурия сохранялась у 15 (78,9%) пациентов.
Обсуждение результатов
Мочекислые камни занимают небольшую долю в структуре уролитиаза – не более 15–20% [8]. Они могут образовываться как из эндогенных источников de novo за счет синтеза и катаболизма нуклеиновых кислот, так и экзогенным путем из-за особенностей диеты. В частности избыточное поступление с пищей животных белков (не только мяса, но и рыбы) способствует формированию уратных конкрементов [9, 10].
Уратный литиаз потенциально может быть излечен консервативно, без инвазивных вмешательств. К факторам риска образования уратов относятся гиперурикемия, гиперурикозурия, олигурия, низкий рН мочи. Гиперурикемия является показанием к назначению ингибитора ксантиноксидазы аллопуринола. Этот фермент катализирует превращение гипоксантина в ксантин и далее в мочевую кислоту – конечный продукт пуринового обмена [8].
Уратные камни успешно поддаются литолизу и in vitro, и in vivo на фоне приема Блемарена, представляющего собой смесь сухой лимонной кислоты, гидрокарбоната калия и цитрата натрия [11, 12]. Многие исследователи подчеркивают, что комбинированное применение цитрата натрия и ингибиторов ксантиноксидазы эффективнее при уратном уролитиазе [13]. А у больных тубулоинтерстициальным нефритом в сочетании с уратным уролитиазом подобная комбинация не только приводила к хемолизу камней, но и улучшала почечную функцию [13]. Предположительно зафиксированный более выраженный эффект ослабления интенсивности боли у больных хроническим неспецифическим пиелонефритом на фоне приема Блемарена объясняется минимизацией повреждающего действия солей на паренхиму почек.
Обнаружено, что при кальций-оксалатной форме МКБ гиперурикемия способствует появлению кристаллов оксалата кальция в моче [14]. Установлена целесообразность назначения Блемарена перед дистанционной ударно-волновой литотрипсией, поскольку прием этого препарата приводит к уменьшению размеров конкрементов и снижению их плотности. В результате у 86,7% больных уратным уролитиазом, получавших в предоперационном периоде курс Блемарена, дезинтеграция камня почки была проведена за один сеанс, а в контрольной группе, где операцию выполняли без предшествующего уролитолиза, этот показатель был существенно ниже – 65,5% [15]. Подтверждена высокая эффективность Блемарена, особенно в сочетании с аллопуринолом, в метафилактике мочекислых камней почек [16].
Гипоцитратемия сегодня рассматривается как ведущий пункт нарушения обмена веществ у больных кальций-оксалатными камнями и встречается у 60% таких больных [1]. Мочекислые камни формируются в кислой среде, поэтому необходимо употреблять в пищу фрукты и овощи, избегая, однако, избытка шпината, грибов, аспарагуса, зеленого горошка [17]. Сладкая кукуруза тоже должна быть исключена, поскольку способствует гиперурикемии [1]. Сок дыни, апельсина, лимона, лайма повышает уровень цитратов в крови и снижает риск образования камней [1]. Употребление в пищу свежих фруктовых соков предотвращает образование камней не только благодаря увеличению объема мочи, но и за счет высокого содержания в них калия и лимонной кислоты. Цитраты профилактируют образование мочевых камней двумя путями. Во-первых, они связывают кальций, что снижает сатурацию мочи. Во-вторых, связывают кристаллы оксалата кальция и тем самым способствуют прекращению их роста [18]. Ведущий фактор патогенеза мочекислых камней – низкий рН мочи. Поэтому цитрат калия, нормализующий кислотность мочи, – основополагающий компонент в лечении больных мочекислым уролитиазом [17].
Проспективные рандомизированные контролируемые исследования показали, что прием калия цитрата уменьшает вероятность формирования кальций-оксалатных камней [19]. При этом был отмечен пролонгированный эффект от цитратной смеси, сохранявшийся до трех лет [20].
Накоплен значительный опыт применения Блемарена у больных уратным уролитиазом. В исследовании С.Н. Калининой и соавт. у 58,3% больных с камнями мочеточников достигнут полный литолиз на фоне цитратной терапии Блемареном [21]. Аналогичные результаты получены П.В. Глыбочко и соавт.: двухмесячный курс цитратной терапии завершился полным растворением уратных камней мочеточников у 72% пациентов [22].
В Российской Федерации, особенно в Сибири и на Дальнем Востоке, наблюдается неблагополучная эпидемическая ситуация по туберкулезу [23]. Туберкулезный очаг воспаления может заживать посредством имбибирования солями кальция, во фтизиатрии существует понятие «туберкулезные очаги в фазе обызвествления». Подобный очаг обызвествления в почке ошибочно может быть диагностирован как МКБ. Выполнение литотрипсии в этом случае чревато фатальными последствиями. Если урогенитальный туберкулез сочетается с хроническим пиелонефритом и МКБ, что бывает нередко, то отсутствие эффекта от стандартной антибактериальной терапии объясняют резистентностью уропатогенов [24].
В стандартную полихимиотерапию туберкулеза входит пиразинамид, который может вызывать такой побочный эффект, как повышение уровня мочевой кислоты в плазме крови. В проводимом исследовании у больных урогенитальным туберкулезом через три месяца приема противотуберкулезных препаратов статистически значимо выросла экскреция мочевой кислоты. Выявленная закономерность служит основанием для введения в комплекс лечения больных туберкулезом цитратных смесей, например Блемарена. Исследование показало, что длительный инфекционно-воспалительный процесс в почках независимо от этиологии приводит к повышению экскреции оксалатов, причем при хроническом неспецифическом пиелонефрите выраженнее, чем при урогенитальном туберкулезе. Не вызывает сомнения, что МКБ может осложниться вторичным пиелонефритом, резистентным к стандартной терапии за счет формирования биопленок на поверхности конкремента. Однако этот процесс обоюдно-направленный – хронический пиелонефрит любой этиологии также способствует формированию кристаллов солей, что усугубляет воспалительный процесс и усиливает интенсивность боли. Установленный факт позволяет рекомендовать литолитическую терапию пациентам с пиелонефритом.
Выводы
Хронический инфекционно-воспалительный процесс в почках приводит к нарушению минерального обмена, увеличивает экскрецию уратов и оксалатов. Обнаружение в моче больного хроническим пиелонефритом этих солей является показанием к назначению курса Блемарена до стойкой нормализации рН мочи и растворения солей. Включение в комплекс лечения цитратной смеси не только способствует ожидаемому исчезновению уратурии, но и снижает выраженность болевого синдрома.
Ye.V. Kulchavenya, Ye.V. Brizhatyuk
Novosibirsk Tuberculosis Research Institute
Novosibirsk State Medical University
Contact person: Yekaterina Valeryevna Kulchavenya, urotub@yandex.ru
Relevancy. The incidence of urolithiasis is growing steadily in the modern world. Inflammation and fibrosis as its outcome contribute to the formation of kidney stones.
Material and methods. The study was conducted in two stages. At the first stage, the serum concentrations of total calcium and phosphorus in 12 patients with chronic nonspecific pyelonephritis and 17 patients with urogenital tuberculosis were compared in order to identify the prerequisites for lithogenesis. At the second stage, the effectiveness of Blemaren in the complex treatment of patients with chronic pyelonephritis and uraturia was studied, for which two groups of 19 people in each were formed. In the main group the patients took Blemaren in addition to standard therapy.
Results. Long-term infectious and inflammatory process in the kidneys leads to increased excretion of oxalates regardless of etiology, and most manifested in chronic nonspecific pyelonephritis (p < 0.05). Uric acid excretion, which had no significant differences initially in both groups (4.97 and 5.19 mmol/day), significantly increased in patients with urogenital tuberculosis after three months of taking anti-tuberculosis drugs.
Summary. Chronic infectious and inflammatory process in the kidneys leads to a violation of mineral metabolism increases the excretion of urates and oxalates. Detection of these salts in the urine of a patient with chronic pyelonephritis should be the reason for the appointment of the course of Blemaren till the stable normalization of the urine pH and dissolution of salts. The inclusion of citrate mixture in the treatment complex not only leads to the expected disappearance of uraturia, but as well reduces the severity of pain syndrome.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.