Неврологические осложнения сахарного диабета
- Аннотация
- Статья
- Ссылки


Дистальная диабетическая невропатия
Диабетическая периферическая невропатия (ДПН), по международным данным, встречается у 50% больных диабетом как 1-го, так и 2-го типов. Четверть таких пациентов имеет болевую форму ДПН. Болевая форма ДПН способна причинять тяжелые страдания, приводящие к депрессии.
По данным профессора Ziegler (Pein Med, 2009), частота развития дистальной периферической невропатии повышается не только у пациентов с сахарным диабетом, но даже у пациентов с нарушением толерантности к глюкозе (IGT) и гликемией натощак (IFG).
К факторам риска развития диабетической полиневропатии относят возраст пациента, сосудистый анамнез (периферический атеросклероз), а также окружность талии (Ziegler et al., Diabetes Care, 2008). Ожирение приводит к более быстрому развитию поздних осложнений диабета.
Сенсорная невропатия выделяется как основной среди других факторов риска диабетической язвы стопы (Lavery, Gazewood. J Fam Practice, 2006). Нарушение чувствительности предрасполагает к травме стоп, а при сочетании с нарушением кровоснабжения, микроциркуляции, ограничением подвижности суставов может угрожать развитием язвы и ампутацией.
Диабетическая полиневропатия имеет 3 стадии развития: стадия 0/1 – субклиническая (симптомов и признаков нет), стадия 2 – клиническая (хроническая болевая, острая болевая, амиотрофия, безболевая с полной/частичной потерей чувствительности) и стадия 3 – стадия поздних осложнений (язва стопы, невроостеоартропатия, нетравматические ампутации).
Необходимо диагностировать ДПН как можно раньше, предупредив развитие 3-й стадии болезни.
Лечение ДПН – это прежде всего хороший контроль гликемии, контроль факторов риска (артериального давления, гиперлипидемии и др.). При наличии болевой формы ДПН назначаются аналгетики.
Также крайне важно проведение патогенетической терапии, и в этой области в настоящее время проводится дальнейший поиск все новых методов лечения.
Патогенетическое лечение ДПН включает в себя различные препараты: Актовегин, альфа-липоевая кислота, бенфотиамин, вазодилататоры, ингибиторы альдозоредуктазы и многие другие средства.
Препарат Актовегин широко применяется в области неврологии для лечения острых и хронических цереброваскулярных заболеваний, так как повышает утилизацию кислорода и глюкозы периферическими нервами. Также этот препарат усиливает связь инсулина с рецепторной киназой, что способствует активации транспортеров глюкозы (инсулиноподобный эффект препарата).
В 2009 году получены новые интересные результаты in vitro на нейронах крыс (Emlinger M. Neuroprotective effect of Actovegin in vitro, Neuroscience, in press). Обнаружены 3 новые точки приложения Актовегина, особенно важные в патогенетическом лечении ДПН. Как оказалось, препарат способен стимулировать образование новых синаптических связей, осуществляя таким образом защиту нейрона.
Кроме того, он обладает выраженным антиапоптотическим действием за счет снижения активности ферманта каспазы-3. Также Актовегин показал свою способность снижать выраженность оксидативного стресса.
Недавно закончилось исследование под названием «Лечение симптомной полиневропатии Актовегином у больных сахарным диабетом 2-го типа» (Ziegler D., Movsesyan L., Mankovsky B., Gurieva I., Abylaiuly Z., Strokov I., Diabetes Care, 2009 Aug; 32 (8): 1479-84). Это мультицентровое, двойное слепое, плацебо-контролируемое, рандомизированное в параллельных группах клиническое исследование на территории 3 стран (Россия, Украина, Казахстан), в котором участвовали 569 пациентов.
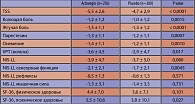
В исследование включались пациенты с диагнозом сахарный диабет 2-го типа и наличием симптомов ДПН (TSS – Total symptom Score – общая шкала симптомов невропатии больше или равно 6).
По дизайну исследования 281 пациент получал Актовегин в дозе 2000 мг/сут. в виде ежедневных внутривенных инфузий в течение 20 дней, затем препарат назначался в дозе 1800 мг/сут. (3 табл. 3 раза в день) 140 дней. 286 пациентов получали аналогичным образом плацебо в такой же период времени.
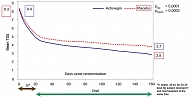
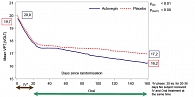
На 160 день лечения Актовегином симптомы диабетической полиневропатии (боль, жжение, парестезии, онемение), количественно оцениваемые с помощью шкалы TSS, достоверно уменьшались по сравнению с плацебо (p < 0,0001) (рисунок 1), как и порог вибрационной чувствительности (vpt), определявшийся в 5 точках на ногах (p < 0,01) с помощью биотензиометра (рисунок 2).
У больных, получавших лечение Актовегином, достоверно уменьшилась выраженность сенсорной симптоматики, которая оценивалась с помощью шкалы NISLL (Neuropathy Impairment ScoreLowLimb – шкала невропатической симптоматики в ногах).
В группе лечения Актовегином улучшились показатели психоэмоционального состояния больных по сравнению с группой плацебо (таблица). Между Актовегином и плацебо не отмечено различий в частоте побочных эффектов, которые ни в одной группе не были серьезными.
В заключении этого исследования был сделан очень важный вывод – лечение Актовегином в течение 160 дней в виде инфузий, а затем в виде таблетированного приема препарата у больных с сахарным диабетом 2-го типа с симптоматической периферической полиневропатией уменьшает ее клинические проявления, улучшает нервно-сенсорную чувствительность и улучшает качество жизни пациентов.
По профилю безопасности Актовегин сравним с плацебо.
Результаты этого исследования показали, что препарат может эффективно применяться у больных с неврологическими осложнениями сахарного диабета.
Острая и хроническая ишемия мозга у больных сахарным диабетом
В своем докладе я представлю видение проблемы ишемии мозга у больных сахарным диабетом как хирург. Соавтором этого доклада также является невролог – профессор С.А. Румянцева.
Нейроны – наиболее специализированные клетки организма человека. Высокая специализация этих клеток привела к тому, что они не способны самообновляться и размножаться. Главная функция нейрона – анализ, синтез и запуск передачи информационного импульса – требует колоссальных затрат энергии. При том, что мозг весит около 2% от массы тела, он потребляет 20% кислорода и 50% глюкозы, поступающих в организм. Вот почему именно нервные клетки наиболее чувствительны к гипоксии и гипогликемии.
При сахарном диабете (СД) функциональный дефицит инсулина приводит к инактивации транспортного белка глюкозы в митохондрии. Таким образом нарушается синтез внутриклеточной энергии – АТФ – и снижается активность гликолиза, что приводит к нарушению работы К/Na-насоса, активации окислительного стресса, эндотелиальной дисфункции и ангиопатии. Также развивается вторичная тканевая гипоксия за счет образования гликированного гемоглобина. Остановка метаболизма глюкозы на этапе сорбитола приводит к отложению сорбитола в шванновских клетках миелиновой оболочки нервов, а это в свою очередь ведет к нарушению проводимости по нервам. Так развивается периферическая невропатия.
В конечном итоге у больных сахарным диабетом значительно повышен риск сердечно-сосудистых осложнений – в 1,5 раза выше частота инсульта, в 4 раза – инфарктов миокарда и в 20 раз – перемежающейся хромоты.
Клинические формы центральных неврологических осложнений СД делят на острые и хронические. К острым относят диабетические комы и острый инсульт, транзиторные ишемические атаки. К хроническим формам относится хроническая диабетическая энцефалопатия.
В результате гипогликемических эпизодов состояние пациента может ухудшаться (нарастание вялости, адинамия натощак или после физической работы, расстройства сознания, судорожные синдромы). Эпизоды гипогликемии коррелируют с частотой и выраженностью когнитивных расстройств и наличием сосудистых очагов в мозге по данным МРТ (Гусев Е.И., Бассэ Д.А., 2009).
Общепринятая терапия (ноотропы, вазодилататоры, витамины и др.) не воздействует на основные ангиогенные и метаболические механизмы поражения нервной системы при СД, обусловленные энергодефицитом, прогрессированием эндотелиальной дисфункции, расстройствами сосудистой ауторегуляции, нарушениями рецепторной активности.
Так как же нужно лечить таких больных? Во-первых, корригировать дефицит энергии, возникающий из-за расстройства утилизации глюкозы. Мы должны разъяснять пациентам необходимость здорового образа жизни, что само по себе позволяет снизить риск сердечно-сосудистых осложнений на 24% (Рекомендации ВНОК, 2009). Также необходимо контролировать и поддерживать стабильный уровень сахара в крови и гликированного гемоглобина, адекватно применять эффективные сахароснижающие препараты. Одновременно это позволит корригировать эндотоксикоз, обусловленный гипергликемией. В-третьих, необходимо предотвращать любые эпизоды гипогликемии и гипоперфузии, необратимо угнетающие нейрональный метаболизм.
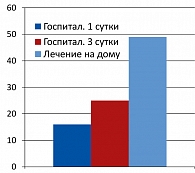
Как это можно делать? Для решения этой задачи очень важна ранняя госпитализация больного при подозрении на инсульт. При госпитализации в первые сутки инсульта летальность больных составляет 15%, госпитализация на третьи сутки увеличивает ее до 25%, а вот лечение инсульта на дому приводит к 50% уровню летальности (Henerici et al., 2009) (см. рисунок).
В настоящее время стало известно, что при терапии острой и хронической ишемии у больных сахарным диабетом нельзя резко снижать артериальное давление ниже цифр, обеспечивающих церебральную перфузию (180-160/90 мм рт. ст.), снижать АД при прогрессировании когнитивных расстройств, снижать сахар крови ниже 7,5-9,7 ммоль/л или допускать его колебания.
При лечении острой ишемии мозга с первых минут, а при хронической ишемии мозга пожизненно, необходимо проводить комплексную нейропротекцию, которая должна, с одной стороны, включать стабилизацию метаболизма глюкозы и активацию синтеза АТФ, а с другой – стабилизацию структуры и функции нейрональных мембран. Эти задачи выполняют антигипоксанты, в том числе Актовегин и стабилизатор нейрональных мембран Цераксон.
Актовегин содержит комплекс микро- и макроэлементов, аминокислот, олигопептидов, нуклеозидов, жирных кислот, олигосахаридов – жизненно важных и исключительно физиологических компонентов.
Препарат вызывает увеличение утилизации и потребления кислорода (повышает устойчивость к гипоксии), повышает энергетический метаболизм и потребление глюкозы. Суммарный эффект этих процессов заключается в усилении энергетического состояния клетки, особенно в условиях гипоксии и ишемии.
Вначале внеклеточная глюкоза попадает в клетку с помощью соответствующих транспортных механизмов, после чего в клетке происходит утилизация глюкозы, которая начинается с расщепления глюкозы и превращения продуктов ее распада в цикле лимонной кислоты. Продуктами этих метаболических процессов являются такие аминокислоты, как глутамат и аспартат. Этот метаболический каскад протекает с участием ряда ферментов, например пируватдегидрогеназы (образование ацетилкоэнзима A, синтез ацетилхолина).
Многочисленные эксперименты показали, что инозитолфосфат-олигосахариды (ИФО) способны регулировать некоторые инсулинзависимые ферменты, например цАМФ-фосфодиэстеразу, аденилатциклазу и пируватдегидрогеназу (ПДГ). ИФО-фракция препарата Актовегин активирует ПДГ и тем самым увеличивает утилизацию глюкозы. Препарат также стимулирует потребление кислорода. Это приводит к стабилизации плазматических мембран клеток при ишемии и снижает образование лактатов.
Актовегин не только повышает внутриклеточный уровень глюкозы, но и улучшает окислительный метаболизм, благодаря чему улучшается энергетическое обеспечение клетки, о котором свидетельствует увеличение концентрации непосредственных переносчиков свободной энергии, таких как АТФ, АДФ, фосфокреатинин, а также аминокислот, например глутамата, аспартата и ГАМК.
При нарушениях метаболизма и кровоснабжения головного мозга, например при синдроме церебральной недостаточности (деменция), ухудшается перенос глюкозы через ГЭБ и ее утилизация клетками. Снижаются также активность ПДГ и концентрация ацетилхолина.
Актовегин стимулирует утилизацию кислорода и глюкозы в условиях ишемии и гипоксии, увеличивает транспорт и использование глюкозы клетками.
В качестве доказательной базы хотелось бы представить результаты нескольких серьезных исследований. При терапии Актовегином органического поражения мозга в мультицентровом исследовании 1549 больных наблюдалось отчетливое улучшение у 76% пациентов; был отмечен быстрый ответ на лечение и хорошая переносимость препарата в дозах от 600 до 1000 мг/сут. при длительном применении (Letzel H., Schlichtiger U., Germany, 1999). При инфузионной терапии Актовегином в дозе 600 мг/сут. пациентов с мультиинфарктной сосудистой деменцией (результаты проспективного, плацебо-контролируемого, двойного слепого исследования 120 пациентов) Актовегин превосходил плацебо по всем исследовавшимся параметрам, улучшение отмечалось уже после второй недели терапии и было еще более выражено после четвертой недели (Herrman W.M., Kinzler E., Austria, 1992).
Результаты двойного слепого плацебо-контролируемого исследования 440 пациентов с психоорганическим синдромом показали, что 70% из группы пациентов, получавших препарат в дозе 1200 мг/сут., оценили эффект терапии как «лучше и значительно лучше» (по Глобальной Оценочной Шкале), доза 600 мг – 55% таких пациентов, группа плацебо – 35% (Kanowski S., Kinzler E. et al., Germany, 1995).
Наличие клинически проявляющегося и инструментально подтвержденного стеноза брахиоцефальных артерий более 70% является показанием для хирургической коррекции ишемии мозга у больных сахарным диабетом. Прогноз течения атеросклероза брахиоцефальных артерий в первую очередь определяется степенью стеноза сонной артерии. При этом стабильное течение заболевания характерно для группы со средним значением стеноза 46-55%, регресс стеноза при стандартной профилактике атеросклероза происходит при исходном стенозе не более 45,8%, прогрессирование наблюдается при выявленном стенозе 63,35% и более, угрожающим является скорость роста бляшки более 0,6-0,7% в месяц.
У больных с асимптомными критическими стенозами сонных артерий при наличии хронической недостаточности кровоснабжения нижних конечностей 3-4-й степени и сердечной недостаточности 3-4-го функционального класса целесообразно выполнить реконструктивные операции на коронарных артериях, артериях нижних конечностей и артериях каротидного бассейна.
Профилактика прогрессирования ишемии мозга у таких больных должна включать:
- изменение образа жизни;
- коррекцию артериальной гипертонии, особенно кризового течения;
- коррекцию состояния свертывающей системы крови;
- гиполипидемические препараты;
- ингибиторы окисления жирных кислот;
- коррекция обмена кислорода и глюкозы;
- коррекция обмена медиаторов и стабилизация нейрональных мембран.
Для группы пациентов старше 60 лет с СД и выявленным стенозом брахиоцефальных артерий более 60% на фоне проведения адекватной медикаментозной терапии необходимо динамическое наблюдение 2 раза в год, а при сохранении роста скорости бляшки, эквивалентной прогнозируемой (4% за 6 месяцев), целесообразно выполнение реконструктивной операции на сосуде.
Летальность после плановых операций у больных со стенозами брахиоцефальных артерий составляет 0,9%, в то время как летальность от инсульта – 50%, а инвалидизация достигает 92% (Скворцова В.И., Стаховская Л.В., 2009).
В заключение хотелось бы подчеркнуть, что успех лечения различных манифестаций сахарного диабета может быть достигнут только общими усилиями врачей разных специальностей, в данном случае нас с вами – хирургов, неврологов и эндокринологов.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.