Нейропатии, обусловленные соматическими заболеваниями
- Аннотация
- Статья
- Ссылки



Нередко поражение периферической нервной системы наносит больший вред пациенту, чем вызвавшее его соматическое заболевание, поскольку приводит к ограничению трудоспособности и инвалидизации. Спектр соматических заболеваний, которые чаще приводят к поражению периферической нервной системы, представлен в табл. 1.
Классификация и диагностические подходы
Симптоматика нейропатии проявляется распространенным сенсорным и моторным дефицитом, выпадением сухожильных рефлексов и, в дальнейшем, мышечной атрофией. В целом полинейропатический синдром представляет собой комплекс сенсорных, моторных и вегетативных нарушений. Однако обычно преобладает симптоматика, связанная с поражением определенного типа нервного волокна. В зависимости от этого все нейропатии подразделяют на соматические и вегетативные (автономные) нейропатии. В свою очередь соматические нейропатии подразделяются на полинейропатии и множественные или изолированные мононейропатии. Автономные нейропатии могут поражать кардиоваскулярную, гастроинтестинальную, урогенитальную и другие системы. Важное значение в диагностике нейропатии имеет правильный описательный синдромальный диагноз. Анализ клинической картины нейропатии желательно проводить на основании следующих критериев:
- преобладающие клинические признаки;
- распределение поражения;
- скорость развития симптомов.
Периферический нерв состоит из тонких и толстых волокон. Все двигательные нервы представляют собой толстые миелинизированные волокна. Проведение импульсов проприоцептивной (глубокой) и вибрационной чувствительности также обеспечивается толстыми волокнами. Волокна, передающие импульсы болевой и температурной чувствительности, – немиелинизированные и тонкие миелинизированные. В передаче тактильных ощущений принимают участие как тонкие, так и толстые волокна. Вегетативные волокна относятся к тонким немиелинизированным. Поражение тонких волокон может привести к избирательной потере болевой или температурной чувствительности, парестезиям, спонтанным болям при отсутствии парезов и даже при нормальных рефлексах. Болевые ощущения при нейропатии (табл. 2) отличаются по своим характеристикам от обычной механической боли. В диагностике нейропатической боли необходимо учитывать как характер боли, так и позитивные и негативные симптомы.
Нейропатия толстых волокон сопровождается мышечной слабостью, арефлексией, сенситивной атаксией. Кроме того, могут наблюдаться такие необычные симптомы, как тремор (свидетельствует об активности патологического процесса, воздействующего на периферическую нервную систему) и крампи (пароксизмы болезненных спазмов групп мышечных волокон). Поражение вегетативных волокон приводит к появлению соматических симптомов. Автономная нейропатия рассматривается как потенциально наиболее опасное осложнение соматических заболеваний. К сожалению, вегетативная недостаточность часто остается нераспознанной. В зависимости от ведущего синдрома выделяют кардиальную, урогенитальную, желудочно-кишечную (нейропатический гастропарез) и трофическую формы. Наиболее частым симптомом является сфинктерная дисфункция, проявляющаяся недостаточностью сфинктера или атонией мочевого пузыря, атаками диареи, особенно в ночное время, и импотенцией. Другие симптомы периферической вегетативной недостаточности – тахикардия, ортостатическая гипотензия, отеки стоп и суставов, сухость кожных покровов. Доминирование этих симптомов характерно для наиболее опасной кардиальной формы автономной нейропатии. В результате нарушения симпатического и парасимпатического контроля над работой сердца у пациентов с автономной нейропатией пульс фиксирован и ассоциирован с тахикардией покоя. Более серьезным симптомом является нарушение ортостатического АД, в результате чего в положении стоя у пациента возникает ортостатическая гипотензия и тахикардия. Клиницисты часто оставляют этот симптом без внимания, хотя именно ортостатическая гипотензия является причиной жалоб на головокружение у этой категории больных. Основными осложнениями кардиальной формы нейропатии являются денервированное сердце, безболевой или малосимптомный инфаркт миокарда, аритмии, приводящие к синдрому внезапной смерти. 25–50% пациентов умирают через 5–10 лет после диагностики кардиальной вегетативной нейропатии.
Поражение всех волокон приводит к смешанной – сенсомоторной и вегетативной полинейропатии. Кроме того, диагностически важным является определение субстрата поражения: аксонопатия и/или миелинопатия. Наиболее точным методом определения является электронейрономиография. Большинство соматически обусловленных нейропатий являются аксонопатиями, хотя описывается и участие сегментарной демиелинизации как дополнительного фактора повреждения. По характеру распределения поражения различают дистальное/проксимальное и симметричное/асимметричное поражение конечностей. В большинстве случаев соматически обусловленные полинейропатии проявляются дистальными симметричными сенсорными или моторными расстройствами конечностей. Демиелинизирующие нейропатии характеризуются симметричным преимущественно проксимальным поражением конечностей. Множественная мононейропатия, напротив, характеризуется асимметричным проксимальным поражением. Выделяют также полинейропатию с преимущественным вовлечением верхних конечностей и полинейропатию с преимущественным вовлечением нижних конечностей. Последний вариант значительно преобладает по частоте встречаемости среди нейропатий, ассоциированных с соматическими заболеваниями. В целом все нейропатии можно разделить на диффузные симметричные, обусловленные преимущественно метаболическими нарушениями, и фокальные асимметричные (преимущественно ишемическое повреждение нервного ствола). По характеру течения выделяют острую форму (развитие симптомов происходит в течение нескольких дней до четырех недель); подострую форму (симптомы развиваются в течение нескольких недель); хроническую форму (несколько месяцев или лет). Рецидивирующие полинейропатии относятся к хроническим формам. Острое начало характерно для токсической, сосудистой или иммунной этиологии полинейропатии. Большинство токсических и системных заболеваний развиваются подостро в течение нескольких недель или месяцев. Наконец, некоторые нейропатии метаболического происхождения могут развиваться крайне медленно (в течение нескольких лет). Таким образом, синдромальный диагноз полинейропатии должен включать характер течения, распределения поражения и преобладающую клиническую симптоматику (пример: подострая симметричная дистальная сенсорная нейропатия).
Алгоритм диагностики полинейропатического синдрома включает электрофизиологическое исследование и биохимические исследования ликвора, крови и мочи. Наиболее информативна стимуляционная электронейромиография. Для определения характера (аксонопатия или миелинопатия) и уровня поражения периферического нерва важно изучение скорости проведения возбуждения по двигательным и чувствительным волокнам периферических нервов.
Патогенетические механизмы развития нейропатий, ассоциированных с соматическими заболеваниями
Основными факторами повреждения нервных волокон, являются сосудистые, метаболические, нейротрофические и иммунологические нарушения. Конечно, степень их участия в развитии нейропатии зависит от типа соматического заболевания. Однако даже один и тот же этиологический фактор может запускать различные механизмы повреждения нервного волокна. Например, при диффузных хронических диабетических нейропатиях основным повреждающим фактором являются метаболические нарушения (гипергликемия). Напротив, при острых и подострых фокальных и мультифокальных диабетических нейропатиях основным повреждающим фактором является ишемия и, возможно, иммунологические нарушения. Одним из универсальных механизмов, повреждающих нервное волокно, является оксидантный стресс, который всегда сопутствует метаболическим нарушениям. Участием оксидантного стресса в нарушении функционирования нервного волокна объясняется отсутствие прямой корреляции между тяжестью соматического заболевания и развитием нейропатии. Оксидантный стресс определяется как нарушение баланса между процессами образования продуктов свободнорадикального окисления (СРО) и перекисного окисления липидов (ПОЛ) и их нейтрализацией и удалением из организма. В основе оксидантного стресса может лежать как повышение продукции производных СРО и ПОЛ, так и истощение антиоксидантных защитных систем, но чаще в патологический процесс вовлекаются оба эти звена. Обычная жизнедеятельность клеток и процессы, происходящие в межклеточном пространстве, приводят к образованию свободных радикалов (СР). СР – крайне нестабильные субстанции и способны спонтанно разлагаться. Однако образование продуктов СРО и ПОЛ значительно увеличивается при любых метаболических нарушениях. Баланс между продукцией и элиминацией производных окислительных процессов зависит от эффективности разнообразных клеточных и тканевых специфических антиоксидантных механизмов, нарушение которых приводит к развитию ОС. Недостаточная активность антиоксидантных ферментов при различных соматических заболеваниях в первую очередь определяется генетическими факторами, что подтверждается изучением полиморфизма генов антиоксидантной системы организма [1]. Дисфункция антиоксиданных систем при различных состояниях в конечном итоге вызывает одинаковые последствия.
Наиболее распространенные соматические нейропатии
Диабетические нейропатии являются самым распространенным вариантом соматических нейропатий. Поражение периферической нервной системы встречается у 20–40% больных сахарным диабетом. Как правило, клинические симптомы нейропатии развиваются спустя 5–10 лет от начала основного заболевания. Но как минимум у 10% пациентов диагноз диабета верифицируется только после дебюта неврологического дефицита. Индивидуальная комбинация клинических знаков и симптомов при диабетической нейропатии широко варьирует. Тем не менее симптомы можно сгруппировать в характерные синдромы для более точного описания клинической картины. Наиболее часто выделяют следующие клинические синдромы:
- дистальная симметричная сенсомоторная диабетическая полинейропатия;
- проксимальная двигательная диабетическая нейропатия (диабетическая амиотрофия);
- мононейропатии при диабете;
- нейропатия черепных нервов при диабете;
- поражение вегетативной нервной системы при диабете.
Согласно представленному выше алгоритму все синдромы можно подразделить на диффузные или симметричные полинейропатии (сенсорные, моторные и вегетативные) и фокальные нейропатии (мононейропатии, множественные мононейропатии, плексопатии, радикулопатии и краниальные нейропатии). Необходимость такой классификации обусловлена различием патогенетических механизмов и терапевтических подходов к лечению разных видов нейропатии. Дистальная симметричная сенсомоторная нейропатия – наиболее частый вариант поражения периферической нервной системы при диабете, которая развивается медленно (хронически), обычно спустя несколько лет после начала основного заболевания, первые симптомы появляются в нижних конечностях, иногда унилатерально. Дистальная симметричная сенсомоторная нейропатия часто становится причиной развития хронического нейропатического мучительного болевого синдрома. Тяжелые формы полинейропатии возникают у пациентов с ранним дебютом диабета (юношеские формы) и плохо контролируемым диабетом. При наиболее тяжелых формах полинейропатии утрата проприоцептивной чувствительности может привести к сенситивной атаксии (псевдотабетическая форма). В отличие от диффузных форм нейропатии фокальные формы развиваются остро или подостро, основным повреждающим фактором при этих формах является ишемия. Среди краниальных нервов наиболее часто поражаются третий и шестой глазодвигательные нервы. Проксимальная асимметричная диабетическая нейропатия встречается реже, чем дистальные формы. Клиническая картина характеризуется острым началом и доминированием болевой симптоматики, которая часто усугубляется в ночное время. Обычно боли локализуются проксимально и поражают нижние конечности в большей степени, чем верхние. Одновременно возникает мышечная слабость с последующей атрофией (характерный симптом – затруднения при подъеме пациента по лестнице). Проксимальной асимметричной диабетической нейропатией преимущественно страдают пожилые люди с сахарным диабетом 2 типа, пик заболеваемости приходится на возраст 65 лет. Среднее время с момента диагностики диабета до начала развития нейропатии составляет приблизительно четыре года. Вегетативные нарушения у пациентов, страдающих диабетом, обычно ассоциированы с другим неврологическим дефицитом, но могут встречаться и как изолированная патология. Наиболее распространенным симптомом, как уже говорилось выше, является сфинктерная дисфункция.
Уремическая полинейропатия возникает при хронической почечной недостаточности. Характерны преимущественно сенсорные, симметричные дистальные нарушения. Заболевание может дебютировать с крампи и синдрома беспокойных ног. Затем присоединяются дизестезии, жжение и онемение стоп. Иногда уремическую полинейропатию называют нейропатией с синдромом горячих ног. Отмечается положительный эффект гемодиализа на течение нейропатии. В то же время 25% пациентов, находящихся на диализе, имеют симптоматику нейропатии. Артериовенозная фистула, ассоциированная с диализом, может привести к фокальной ишемической нейропатии срединного нерва.
Нейропатии при системных заболеваниях соединительной ткани обусловлены в первую очередь васкулитом. Наиболее часто встречаются нейропатии при узелковом периартрите (у 25% больных), ревматоидном артрите (у 10% пациентов). Нейропатии, ассоциированные с системными васкулитами, обычно представляют собой сенсорные мононейропатии (с ярко выраженным болевым компонентом и/или спонтанными болями) или асимметричные полинейропатии с острым или подострым началом [2]. Симметричные сенсорные или сенсомоторные полинейропатии встречаются реже.
Полинейропатии, вызванные экзогенными причинами
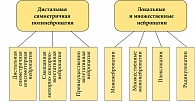
Эти нарушения составляют около 25% всех видов нейропатии. Среди экзогенных причин можно выделить воздействие стимуляторов, медикаментов, промышленных ядов и других субстанций. Рамки настоящей работы не позволяют рассмотреть весь спектр экзогенных нейропатий, поэтому остановимся лишь на отдельных видах. Алкогольная полинейропатия (АП) по распространенности занимает второе место после диабетической нейропатии. Клинические проявления поражения периферического отдела нервной системы у пациентов, страдающих алкоголизмом (алкогольная полинейропатия), возникают по данным различных авторов, в 12,5–29,6% случаев [3]. Ранее считалось, что развитие АП связано, прежде всего, с алиментарным дефицитом витамина В1 (тиамина), обусловленным однообразным, несбалансированным, преимущественно углеводным питанием. Однако токсическое действие алкоголя более многообразно. В настоящее время описывается целый спектр различных реакций организма в ответ на прямое и опосредованное воздействие алкоголя. Ведущая роль в алкогольном поражении отводится избыточному образованию свободных кислородных радикалов (СКР) [4]. При хроническом употреблении алкоголя продукция СКР возрастает, а активность антиоксидантов снижается, что приводит к развитию оксидантного стресса. Свободные радикалы нарушают деятельность клеточных структур, в первую очередь эндотелия, вызывая эндоневральную гипоксию и приводя к развитию нейропатии. Феноменологически алкогольная полинейропатия чаще всего представляет собой симметричную дистальную сенсомоторную нейропатию, в основе которой лежит аксональная дегенерация. Однако спектр поражения нервных волокон может включать различные паттерны (рис. 1).
Лекарственная нейропатия. Многие лекарства имеют нейротоксичные побочные эффекты, среди которых наиболее частым является поражение периферической нервной системы (полинейропатии). Классическим вариантом лекарственной нейропатии является изониазидная полинейропатия. Эта сенсомоторная нейропатия возникает вследствие дефицита витамина В6, вызванного изониазидом у лиц с генетически детерминированным нарушением метаболизма этого витамина. Назначение совместно с изониазидом пиридоксина позволило практически избавить больных туберкулезом от данного вида нейропатии. Нейропатия может быть дозолимитированным побочным эффектом большинства препаратов, используемых в лечении угрожающих жизни состояний, таких как онкологические заболевания, ВИЧ-инфекции. Эпидемиологические исследования подтверждают данные более ранних сообщений, что цитостатики являются причиной аксональной сенсомоторной нейропатии или реже – поражения тонких волокон у некоторых пациентов [5]. Прогноз лекарственных нейропатий неблагоприятный, поскольку отмена препаратов не приводит к улучшению симптомов нейропатии. Лечение противовирусными препаратами может приводить к появлению сенсорной нейропатии. Целый спектр поражений периферической нервной системы характерен для ВИЧ-инфекции, он обусловлен собственно вирусом иммунодефицита, метаболическими нарушениями и нейротоксическим эффектом антивирусной терапии. Нейропатии, ассоциированные с ВИЧ-инфекцией, включают дистальную симметричную сенсомоторную полинейропатию, токсическую (лекарственную) симметричную сенсорную нейропатию, воспалительную демиелинизирующую полинейропатию (проксимальная симметричная сенсомоторная полинейропатия), мультифокальную мононейропатию и прогрессирующую полирадикулопатию [6].
Терапия соматогенно обусловленных нейропатий
Основой терапии является лечение основного заболевания, приведшего к развитию нейропатии, например, оптимальный контроль сахарного диабета. Иногда компенсация основного заболевания приводит к спонтанному регрессу нейропатии. Однако достаточно часто клиницисты сталкиваются с рефрактерными случаями нейропатии. Выше обсуждалось отсутствие прямой корреляции между тяжестью основного заболевания и сопутствующей нейропатии, а также влияние дополнительных факторов (эндогенных и экзогенных) на развитие и течение нейропатии. Поэтому другим стратегическим подходом к лечению является воздействие на известные звенья патогенеза и дополнительные факторы, влияющие на течение нейропатии. Эти мероприятия включают витаминотерапию (приоритет отдается витаминам группы В), прием вазоактивных препаратов, антиоксидантную терапию. Отдельного внимания заслуживает симптоматическое лечение, направленное главным образом на коррекцию болевого синдрома. Подходы к лечению нейропатической боли в настоящее время достаточно хорошо разработаны. Как правило, последовательно или совместно используют антиконвульсанты и антидепрессанты. Среди антиконвульсантов наиболее успешно используются: прегабалин, габапентин, окскарбазепин, карбамазепин, препараты вальпроевой кислоты. Среди антидепрессантов высокой анальгетической активностью обладают трициклические антидепрессанты (амитриптилин) и антидепрессанты двойного действия (дулоксетин, венлафаксон).
Рассмотрим более подробно антиоксидантную терапию, которая может воздействовать как на неврологический дефицит, так и на интенсивность болевого синдрома. Антиоксидантная терапия рассматривается как один из возможных путей нивелирования токсико-дисметаболических воздействий на нервную систему. Одно из первых мест среди антиоксидантов сегодня занимает альфа-липоевая (тиоктовая) кислота (АЛК). АЛК образуется в организме естественным путем и по химической структуре представляет собой 1,2‑дитиолан-3-пентаноевую кислоту (С8Н14О2S2). У людей АЛК синтезируется в печени и других тканях. Изначально АЛК была известна как незаменимый биохимический кофактор для митохондриальных ферментов. Однако в последнее десятилетие было обнаружено, что АЛК и промежуточный продукт ее обмена – дигидролипоевая кислота являются мощными антиоксидантами. В связи с тем, что АЛК является как жиро-, так и водорастворимым субстратом, она обладает способностью воздействовать на оксидантный стресс в клеточных мембранах и в цитозоле. АЛК приводит к снижению процессов перекисного окисления липидов в мозге и периферических нервах (показано на волокнах седалищного нерва) [7].
Альфа-липоевую кислоту впервые начали использовать в 1966 г. клиницисты Германии для лечения диабетической полинейропатии и цирроза печени, поскольку появились данные о низком уровне АЛК у этой категории пациентов [8]. За десятилетия использования АЛК накоплены многочисленные доказательства эффективности данного препарата в отношении симптомов диабетической полинейропатии. Препарат хорошо переносится больными, обладает высоким профилем безопасности. Один из последних метаанализов, базирующийся на четырех рандомизированных плацебоконтролируемых исследованиях (ALADIN I, ALADIN III, SYDNEY, NATHAN II), в общей сложности включавших более 1000 больных, убедительно показал, что уже после 3 недель в/в введения АЛК в дозе 600 мг положительный эффект наблюдается более чем у 50% больных [9]. При этом улучшение наблюдалось как в отношении позитивных нейропатических симптомов, так и в отношении неврологического дефицита. Российскими неврологами и эндокринологами также накоплен большой клинический опыт использования АЛК при диабетической нейропатии.
Способность АЛК улучшать функцию автономных волокон важна для терапии многих соматогенно обусловленных нейропатий. В исследовании Deutsche Kardiale Autonome Neuropathie (DEKAN) у 73 больных сахарным диабетом 2 типа с нарушением вариабельности сердечного ритма использовали для лечения АЛК в таблетках (200 мг 4 раза в день, суммарная доза 800 мг) либо плацебо в течение 4 месяцев. Был проведен анализ динамики вариабельности сердечного ритма в покое, при дыхании и при суточном мониторировании ЭКГ (спектр мощности высоких и низких частот) на фоне лечения. Выявлено достоверное увеличение вариабельности сердечного ритма в группе АЛК по сравнению с группой плацебо (p < 0,05). Частота побочных эффектов в группах достоверно не отличалась [10]. Таким образом, было показано, что хорошо переносимая пациентами доза АЛК 800 мг в таблетках способна улучшить автономную иннервацию сердца.
Изучение механизма действия АЛК у пациентов с диабетической нейропатией показало комплексное воздействие АЛК на нормализацию эндоневрального кровотока [11], редукцию оксидантного стресса [12] и улучшение васкулярной дисфункции [13]. Комплексный механизм действия АЛК предполагает ее эффективность в отношении всех соматически обусловленных нейропатий, патогенез которых связан с токси-ко-дисметаболическим и сосудистым поражающим компонентом. Действительно, описано успешное использование АЛК при ряде соматогенных нейропатий. Например, АЛК успешно применяется для лечения уремической нейропатии [14]. Показано, что АЛК эффективна у 70% пациентов с алкогольной нейропатией: она влияет на сенсорные и моторные симптомы, уменьшает мучительные для пациентов болевые и парестетические проявления нейропатии [15]. При анализе эффективности и переносимости АЛК в сравнении с тиамином было обнаружено, что АЛК достоверно эффективнее витамина В1 по клиническим и электрофизиологическим показателям. АЛК рекомендована для широкого применения в терапии алкогольной нейропатии [16]. Последнее время появились наблюдения о благоприятном эффекте АЛК на нейропатии, индуцированные цитостатиками [17]. Пациентам назначали во время очередного курса АЛК в дозе 600 мг в/в в течение 3–5 недель, а затем 1800 мг в таблетированной форме до разрешения симптомов нейропатии, максимально в течение 6 месяцев. Средняя длительность курса лечения составляла два месяца. Улучшение симптомов нейропатии в среднем наблюдалось спустя 4 недели лечения. Авторы делают вывод о полезности превентивного использования АЛК в сочетании с цитостатиками для лечения и профилактики поражения периферической нервной системы. В таблице 3 изложены различные тактики использования АЛК в зависимости от этиологических факторов и степени выраженности нейропатии.
У российских клиницистов имеется огромный опыт применения АЛК, в частности препарата Берлитион® («Берлин-Хеми АГ/Менарини Групп», Германия). Эффективность препарата в отношении нивелирования моторных, сенсорных и вегетативных симптомов соматических нейропатий убедительно показана во многих российских исследованиях, в том числе в условиях, приближенных к свободной клинической практике. Лечение препаратом Берлитион® в дозе 600 мг/сут в течение 3 месяцев привело к снижению выраженности клинических (сенсорных, моторных) и нейрофизиологических изменений со стороны периферических нервов нижних конечностей у больных сахарным диабетом [18]. Пациенты отмечали снижение интенсивности болевого синдрома, а у 46% болевой синдром полностью разрешился в процессе лечения. Позитивное влияние препарата Берлитион® на автономную диабетическую нейропатию было подтверждено на уровне различных тканей и систем [19, 20], в том числе при эректильной дисфункции (одно из частых осложнений сахарного диабета). Многие исследовательские работы и клинический опыт свидетельствуют, что Берлитион® обладает высокой комплаентностью и практически не вызывает побочных эффектов. Как универсальный стабилизатор клеточных мембран, Берлитион® может быть использован при различных нейропатиях, ассоциированных с соматическими заболеваниями.
Таким образом, АЛК показана для лечения полинейропатий, в генезе которых значительную роль играет оксидативный стресс (диабетические, алкогольные, лекарственно-индуцированные и т. д.).
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.