Основные положения рекомендаций Европейского общества кардиологов по ведению больных стабильной стенокардией (2006 год)
- Аннотация
- Статья
- Ссылки


Распространенность стенокардии увеличивается с возрастом: у женщин от 0,1-1% в 45-54 года до 10-15% в возрастной группе 65-74 года. У мужчин эти цифры составляют соответственно 2-5% и 10-20%. Суммарная распространенность стенокардии в большинстве европейских стран составляет 20-40 тысяч человек на 1 млн населения.
Прогноз. В настоящее время смертность больных стабильной стенокардией колеблется в пределах 0,9-1,4% в год, а частота нефатального ИМ составляет 0,5-2,6%.
Диагностика. Тщательно собранный анамнез является основой диагностики стенокардии. В большинстве случаев для установления предварительного диагноза достаточно только анамнеза, хотя для его подтверждения и уточнения тяжести заболевания требуются физические данные и результаты инструментальных исследований. Дискомфорт, вызванный ишемией миокарда, обычно локализуется в грудной клетке рядом с грудиной, но может локализоваться в любой зоне: от эпигастрия до нижней челюсти и зубов, между лопатками, в обеих руках. Дискомфорт обычно описывается как давление, стягивание, тяжесть, жжение. Выраженность дискомфорта очень вариабельна и не коррелирует с тяжестью поражения коронарного русла. Стенокардия может сопровождаться нехваткой воздуха и менее специфичными симптомами, такими как слабость, тошнота, отрыжка, тревожность. Продолжительность дискомфорта редко превышает 10 минут (обычно меньше). Важной характеристикой является связь симптомов с физической нагрузкой или эмоциональным напряжением и быстрое исчезновение их после прекращения действия провоцирующих факторов. Типичным является возникновение дискомфорта после обильного приема пищи или в утренние часы. Стенокардитические боли быстро купируются нитратами или нифедипином короткого действия.
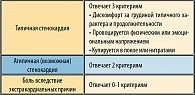
У больных стабильной стенокардией принято определять выраженность симптомов по классификации Канадского кардиоваскулярного общества (таблица 2).
Физическое исследование пациента со стенокардией должно уточнить наличие артериальной гипертонии, клапанных пороков сердца и гипертрофической кардиомиопатии. Следует оценить индекс массы тела (ИМТ) и окружность талии пациента (возможность метаболического синдрома), признаки атеросклероза других локализаций и наличие других сопутствующих заболеваний. Во время или сразу после ишемического эпизода могут выслушиваться III и IV тоны и признаки митральной регургитации, однако эти явления неспецифичны.
Дополнительные методы обследования
Рекомендации по лабораторной диагностике при первичном обследовании больного со стенокардией
Класс I (всем пациентам)
- Липидный спектр (общий холестерин, ХС-ЛНП, ХС-ЛВП, триглицериды) натощак (уровень доказательности В).
- Гликемия натощак (уровень доказательности В).
- Общий анализ крови с гемоглобином и лейкоцитарной формулой (уровень доказательности В).
- Креатинин (уровень доказательности С).
Класс I (по показаниям)
- Маркеры повреждения миокарда при нарастании интенсивности стенокардии или при остром коронарном синдроме (уровень доказательности А).
- Функция щитовидной железы при наличии показаний (уровень доказательности С).
Класс IIа
- Глюкозотолерантный тест (уровень доказательности В).
Класс IIb
- С-реактивный белок (уровень доказательности В).
- Липопротеин А, АпоА, АпоВ (уровень доказательности В).
- Гомоцистеин (уровень доказательности В).
- Гликированный гемоглобин (уровень доказательности В).
- Предсердный натрий-уретический пептид (уровень доказательности В).
Рекомендации по динамическому лабораторному контролю у больных стабильной стенокардией
Класс IIа
1. Липидный спектр и гликемия натощак ежегодно (уровень доказательности С).
Рентгенография органов грудной клетки
Специфической информации для диагностики или стратификации риска больных стабильной стенокардией не предоставляет. Должна проводиться только при подозрении на наличие сердечной недостаточности, клапанных пороков или патологии легких.
Рекомендации по рентгенографии органов грудной клетки при первичном обследовании больного со стенокардией
Класс I
- При подозрении на наличие сердечной недостаточности (уровень доказательности С).
- При наличии клинических признаков значимой патологии легких (уровень доказательности В).
Неинвазивное обследование сердца
КГ покоя. Всем пациентам с предварительным диагнозом стенокардии следует регистрировать ЭКГ покоя (12 отведений). На ЭКГ можно обнаружить признаки перенесенных ранее инфарктов и нарушения реполяризации. Следует отметить, что нормальная ЭКГ покоя не исключает наличия ишемии. ЭКГ во время болей особенно информативна при подозрении на вазоспастическую стенокардию.
Рекомендации по ЭКГ покоя при первичном обследовании больного со стенокардией
Класс I (у всех пациентов)
- ЭКГ покоя при отсутствии болей (уровень доказательности С).
- ЭКГ покоя во время болевого эпизода (при возможности) (уровень доказательности В).
Рекомендации по динамическому контролю ЭКГ у больных стабильной стенокардией
Класс IIb
- Рутинная периодическая регистрация ЭКГ при отсутствии клинических изменений (уровень доказательности С).
Нагрузочные пробы с ЭКГ контролем
Нагрузочные пробы (стресс-тесты) с ЭКГ контролем более чувствительны и специфичны в отношении ишемии, чем ЭКГ покоя и в силу доступности и стоимости могут считаться методом выбора для выявления преходящей ишемии миокарда у большинства больных со стабильной стенокардией. При использовании в качестве критерия положительности теста депрессии сегмента ST чувствительность метода составляет в среднем 68%, а специфичность – 77%. Тесты с ЭКГ контролем не применимы при блокаде левой ножки пучка Гиса, синдроме WPW, а также при наличии искусственного водителя ритма. Кроме того, ложноположительные результаты чаще встречаются у больных с изменениями на исходной ЭКГ вследствие гипертрофии левого желудочка, электролитных нарушений, приема гликозидов. Тесты с ЭКГ контролем также обладают меньшей чувствительностью и специфичностью у женщин.
Пробы с нагрузкой можно проводить только после тщательного сбора анамнеза и физического исследования, а также после регистрации ЭКГ покоя. Нагрузочные пробы не должны рутинно проводиться пациентам с тяжелым аортальным стенозом и гипертрофической кардиомиопатией, хотя у отдельных больных тщательно контролируемые пробы могут быть использованы для оценки функционального статуса.
У некоторых больных нагрузочные пробы с ЭКГ контролем оказываются неинформативными, например если не достигнуто субмаксимальной (85% от максимальной) ЧСС при отсутствии симптомов и ишемии, если проба была прекращена из-за ортопедических и других экстракардиальных проблем или при наличии неоднозначной динамики ЭКГ. За исключением случаев низкой претестовой вероятности заболевания (<10%) неинформативная проба является показанием для проведения другого неинвазивного диагностического теста. Следует помнить, что «нормальная» проба у принимающего антиангинальные препараты пациента не исключает наличие коронарной болезни сердца. С диагностической целью тесты должны проводиться без применения каких-либо антиишемических препаратов, хотя это не всегда возможно по соображениям безопасности.
Пробы с нагрузкой также могут применяться для контроля эффективности медикаментозного лечения или реваскуляризации и для определения рекомендуемого уровня физических нагрузок.
Рекомендации по проведению нагрузочных проб с ЭКГ контролем при первичном обследовании больного со стенокардией
Класс I
· Больные с клиникой стенокардии и средней или высокой исходной вероятностью коронарной болезни на основании возраста, пола и симптоматики, кроме неспособных выполнять нагрузку или при наличии ЭКГ, которая не может быть интерпретирована (уровень доказательности В).
Класс IIb
- Больные с депрессией сегмента ST≥ 1мм на ЭКГ покоя или принимающие дигоксин (уровень доказательности В).
- Больные с низкой (<10%), исходной вероятностью ИБС на основании возраста, пола и симптоматики (уровень доказательности В).
Рекомендации по рутинному применению ЭКГ с нагрузкой у при динамическом наблюдении у больных стабильной стенокардией
Класс IIb
- Рутинное периодическое проведение нагрузочных проб при отсутствии клинических изменений (уровень доказательности С).
Стресс-тесты с применением визуализирующих методик
Наиболее изученными визуализирующими методиками, применяемыми при стресс-тестах, являются эхокардиография и перфузионная сцинтиграфия. Обе они могут использоваться в комбинации как с физической нагрузкой, так и с фармакологическими провокационными пробами. Визуализирующие методики обладают преимуществами перед ЭКГ-пробами в отношении диагностической ценности. Их можно применять у больных с измененной ЭКГ покоя, а также при невозможности выполнять физическую нагрузку. Они предпочтительны у больных, перенесших аортокоронарное шунтирование (АКШ) или ангиопластику в связи с возможностью топически локализовать зону ишемии. У больных с подтвержденными пограничными стенозами коронарных артерий выявление ишемии в анатомически соответствующей зоне служит прогностическим критерием дальнейших осложнений, и, напротив, негативный визуализирующий тест позволяет выявить пациентов с низким риском.
Нагрузочные пробы с эхокардиографическим контролем
Были разработаны как альтернатива классической ЭКГ с нагрузкой и как дополнение к ней, позволяющее оценить локализацию и выраженность ишемии. Сначала выполняется эхокардиография в покое, потом проба с физической нагрузкой (наиболее часто – велоэргометрия), при этом повторные изображения по возможности получают на каждой ступени нагрузки и на ее пике, что может быть сложно технически. Чувствительность метода достигает 80-85%, специфичность 84-86%. В последнее время появились модификации, улучшающие информативность метода, связанные с лучшей визуализацией эндокарда, введением контрастных веществ, позволяющих визуализировать перфузию миокарда, использованием тканевого допплера.
Нагрузочные пробы с перфузионной сцинтиграфией миокарда
Наиболее часто применяемыми изотопами являются таллий-201 и технеций-99m. Нагрузка может проводиться как на велоэргометре, так и на тредмиле, после чего выполняется однофотонная эмиссионная компьютерная томография (ОЭКТ). Ишемизированный миокард выглядит при этом как зона снижения захвата изотопа при нагрузке по сравнению с исходным. У больных с тяжелым распространенным поражением коронарного русла отмечается повышенный захват изотопа легкими. Чувствительность метода достигает в среднем 85-90%, а специфичность – 70-75%.
Фармакологические пробы в сочетании с визуализирующими техниками
Хотя в качестве провоцирующего фактора предпочтение следует отдавать физической нагрузке, так как она позволяет более физиологично воспроизвести ишемию и оценить выраженность симптоматики, существуют и фармакологические стресс-тесты. Они в основном показаны больным, которые не могут адекватно выполнять физическую нагрузку, хотя эти тесты используются и в качестве альтернативы ей. Здесь возможно два принципиальных подхода: инфузия возрастающих доз короткодействующих симпатомиметиков, таких как добутамин, что имитирует действие физической нагрузки, и инфузия вазодилататоров (аденозин и дипиридамол), которые вызывают «синдром обкрадывания».
В целом фармакологические стресс-тесты вполне безопасны и хорошо переносятся больными. В то же время при применении вазодилататоров следует удостовериться, что пациент не принимает дипиридамол с антиагрегантной целью. Кроме того, в течение 12-24 часов перед тестом следует избегать приема кофеина, который изменяет метаболизм вазодилататоров. У пациентов с бронхиальной астмой аденозин может провоцировать бронхоспазм, но в этих случаях в качестве безопасной альтернативы может использоваться добутамин. Чувствительность и специфичность стресс-эхокардиографии с добутамином соответственно составляют 40-100% и 62-100%, а с вазодилататорами – 56-92% и 87-100%. Чувствительность и специфичность ОЭКТ с аденозином колеблются в диапазоне 83-94% и 64-90%.
Рекомендации по применению проб с физической нагрузкой в сочетании с визуализирующими техниками при первичном обследовании больного со стенокардией
Класс I
- Больные с исходными изменениями ЭКГ, препятствующими интерпретации ее динамики во время теста (БЛНПГ, депрессия ST >1 мм, искусственный водитель ритма, феномен WPW) (уровень доказательности В).
- Больные с неинформативными ЭКГ-нагрузочными пробами, при достаточной переносимости физических нагрузок и невысокой исходной вероятности ИБС, если диагноз остается неясным (уровень доказательности В).
Класс IIа
- Больные после реваскуляризации миокарда (АКШ или чрескожное коронарное вмешательство (ЧКВ)), у которых важно локализовать ишемию (уровень доказательности В).
- В качестве альтернативы ЭКГ-нагрузочным пробам при наличии технической возможности и приемлемой стоимости (уровень доказательности В).
- В качестве альтернативы ЭКГ-нагрузочным пробам у больных с низкой исходной вероятностью ИБС, например, у женщин с атипичным болевым синдромом (уровень доказательности В).
- Для оценки функциональной значимости выявленных при коронароангиографии пограничных стенозов (уровень доказательности С).
- Для локализации ишемии при планировании реваскуляризации у пациентов с известными результатами ангиографии (уровень доказательности В).
Рекомендации по применению фармакологических тестов в сочетании с визуализирующими техниками при первичном обследовании больного со стенокардией
Перечисленные выше показания классов I, II a и II b, если пациент не может адекватно выполнять физическую нагрузку.
Эхокардиография покоя
Применение двумерной эхокардиографии и допплерометрии в покое используется для выявления других возможных причин стенокардии, таких как клапанные пороки сердца и гипертрофическая кардиомиопатия, а также для оценки функции левого желудочка.
Рекомендации по применению эхокардиографии покоя при первичном обследовании больного со стенокардией
Класс I
- Больные с аускультативными признаками клапанных пороков сердца или гипетрофической кардиомиопатии (уровень доказательности В).
- Подозрение на наличие сердечной недостаточности (уровень доказательности В).
- Больные, перенесшие инфаркт миокарда (уровень доказательности В).
- Больные с БЛНПГ, зубцами Q и другими существенными патологическими изменениями на ЭКГ, включая блокаду передней ветви левой ножки пучка Гиса (уровень доказательности С).
Амбулаторное мониторирование ЭКГ
Амбулаторное (холтеровское) мониторирование ЭКГ может выявить признаки ишемии при повседневной активности, однако обычно этот метод не дает дополнительной диагностической и прогностической информации по сравнению с нагрузочными пробами. Тем не менее оно может быть полезно при подозрении на вазоспастическую стенокардию, а также для диагностики нарушений ритма. Рутинное повторение суточного мониторирования ЭКГ у больных стабильной стенокардией не рекомендуется.
Рекомендации по применению амбулаторного мониторирования ЭКГ при первичном обследовании больного со стенокардией
Класс I
- Стенокардия с возможными нарушениями ритма (уровень доказательности В).
Класс IIа
- Подозрение на вазоспастическую стенокардию (уровень доказательности С).
Неинвазивные техники, позволяющие оценить кальцификацию коронарных артерий и их анатомию
Электронно-лучевая компьютерная томография (ЭЛКТ) и мультиспиральная компьютерная томография (МСКТ) позволяют выявить и количественно оценить степень кальцификации коронарных артерий, которая, по данным популяционных исследований, коррелирует с высоким риском ИБС. Однако рутинное исследование этого показателя у больных стабильной стенокардией не рекомендуется. МСКТ является наиболее многообещающим методом неинвазивной визуализации коронарных артерий. При использовании 64-детекторных томографов чувствительность и специфичность соответственно достигают 90-94% и 95-97%, а очень важная предсказательная ценность отрицательного результата составляет 93-99%.
Рекомендации по использованию компьютерной ангиографии при стабильной стенокардии
Класс II b
- Пациенты с низкой исходной вероятностью заболевания и неинформативными результатами нагрузочных проб с ЭКГ контролем или применением визуализирующих техник. (уровень доказательности С).
Инвазивное определение коронарной анатомии. Коронарная ангиография
Коронароангиография занимает фундаментальное положение в обследовании больного стабильной стенокардией, позволяя получить достоверную информацию о наличии или отсутствии стенозов коронарного русла, выбрать тактику лечения, уточнить прогноз пациента. Суммарная частота серьезных осложнений при рутинной диагностической катетеризации составляет 1-2%, суммарная частота смертности, инфарктов миокарда и инсультов составляет порядка 0,1-0,2%. Дополнительные инвазивные техники, такие как внутрисосудистое ультразвуковое исследование, измерение скорости коронарного кровотока и внутрикоронарного давления помогают уточнить значимость пограничных стенозов, но не относятся к рутинным методам.
Рекомендации по проведению коронароангиографии с диагностической целью при стабильной стенокардии
Класс I
· Тяжелая стабильная стенокардия (≥ III класса по классификации Канадского кардиоваскулярного общества), с высокой исходной вероятностью патологии, особенно при плохом ответе на терапию. (уровень доказательности В).
· Пациенты, пережившие остановку сердца (уровень доказательности В).
· Больные с серьезными желудочковыми нарушениями ритма (уровень доказательности C).
· Больные после реваскуляризации миокарда (ЧКВ, АКШ) при раннем возобновлении умеренной или тяжелой стенокардии (уровень доказательности C).
Класс II а Больные с неинформативными или противоречивыми результатами неинвазивных нагрузочных проб при среднем или высоком исходном риске ИБС (уровень доказательности C).
Больные с высоким риском рестеноза после ЧКВ, если вмешательство выполнялось в прогностически важной зоне (уровень доказательности C).
Стенокардия при «нормальных» коронарных артериях
В данной ситуации возможно три варианта: боль не является стенокардией, имеется вазоспастическая стенокардия или синдром Х.
Классический синдром Х определяется триадой признаков: типичная стенокардия напряжения, положительный стресс-тест и нормальные коронарные артерии. Возможными причинами этого состояния являются поражение микроциркуляторного русла и артериальная гипертензия.
Рекомендации по обследованию больных с классической триадой синдрома Х
Класс I
- Эхо-КГ покоя у пациентов со стенокардией и нормальными или гемодинамически незначимо измененными коронарными артериями с целью выявления ГЛЖ и/или диастолической дисфункции (уровень доказательности С).
Класс IIа
- Интракоронарное введение ацетилхолина во время ангиографии, если артерии визуально не изменены, для оценки эндотелий зависимого резерва кровотока и исключения вазоспазма (уровень доказательности С).
Класс IIb
- Интракоронарное ультразвуковое исследование, определение резерва коронарного кровотока или фракционного резерва кровотока с целью выявления пропущенных обструктивных поражений, если визуально больше данных за наличие гемодинамически незначимого стеноза, а по данным визуализирующих методов выявляется обширная зона ишемии (уровень доказательности С).
Вазоспастическая стенокардия (вариантная стенокардия, стенокардия Принцметала) – это боль типичной локализации, возникающая в покое, но не провоцирующаяся нагрузкой, быстро купирующаяся нитроглицерином. У значительной части больных с клиникой вазоспастической стенокардии имеются гемодинамически значимые поражения коронарного русла, и проявления вазоспазма могут у них сочетаться с типичной стенокардией напряжения. К вазоспазму могут приводить курение, электролитные нарушения, употребление кокаина, холод, аутоиммунные заболевания, гипервентиляция и инсулинорезистентность.
Рекомендации по обследованию больных с подозрением на вазоспастическую стенокардию
Класс I
- При возможности ЭКГ во время болей (уровень доказательности В).
- Коронароангиография у больных с характерным болевым синдромом и динамикой сегмента ST, проходящими при приеме нитратов или антагонистов кальция, с целью уточнить выраженность коронарного атеросклероза (уровень доказательности В).
Класс IIа
- Провокационные пробы с интракоронарным введением ацетилхолина или эргоновина с целью выявления спазма у пациентов с клиникой вазоспастической стенокардии и нормальными или незначительно измененными артериями (уровень доказательности В).
- Амбулаторное мониторирование ЭКГ с целью выявления динамики ST.
Лечение
Лечение ИБС преследует две основные цели: улучшение прогноза (предотвращение инфаркта миокарда и смерти) и устранение симптомов стенокардии.
Общие мероприятия. Пациенты должны быть проинформированы о природе заболевания и о существующих методах лечения. Они должны получить рекомендации о необходимости прервать нагрузку, вызвавшую стенокардию, и о применении сублингвальных нитратов с купирующей целью, равно как и об их потенциальных побочных эффектах (гипотензии и головной боли). Следует приветствовать профилактический прием нитратов перед плановыми нагрузками. Секс может провоцировать ангинозные боли, в связи с чем можно рекомендовать профилактический прием нитроглицерина перед половым актом. Ингибиторы фосфодиэстеразы, применяемые для лечения эректильной дисфункции, дают некоторый прирост толератности к нагрузкам и безопасны у больных ИБС, но не должны применяться одновременно с пролонгированными нитратами. Пациенты должны знать о необходимости обращения за помощью в случаях, когда приступ стенокардии продолжается более 10-20 мин. или не купируется нитроглицерином.
Особое значение следует уделять изменению образа жизни: отказу от курения, соблюдению средиземноморской диеты, нормализации массы тела, умеренному потреблению алкоголя, применению рыбьего жира (омега-3 полиненасыщенных жирных кислот), в особенности при гипертриглицеридемии и недавнем инфаркте миокарда, повышению уровня физической активности, устранению психологических факторов, провоцирующих стенокардию. Применение поливитаминов и антиоксидантов не рекомендуется. Следует адекватно лечить сопутствующие заболевания – артериальную гипертонию, сахарный диабет, анемию, гипертиреоз.
Медикаментозное лечение стабильной стенокардии лечение, направленное на улучшение прогноза
Антитромботические препараты
Аспирин в дозировке 75-150
мг/сут. остается краеугольным камнем в профилактике артериального тромбоза. При использовании более высоких доз растет число осложнений со стороны желудочно-кишечного тракта. Следует обратить внимание на возможность взаимодействия с другими НПВС. Так, следует избегать одновременного назначения с аспирином ибупрофена и напроксена, так как они конкурируют с ним за ингибирование тромбоцитарной ЦОГ-1. Напротив, диклофенак, несколько более избирательно подавляющий ЦОГ-2, не снижает эффективность аспирина. Следует отметить, что селективные ингибиторы ЦОГ-2, снижая синтез простациклина, повышают риск сердечно-сосудистых катастроф и не должны применяться у больных стабильной стенокардией без одновременного назначения антитромбоцитарных агентов. Тиенопиридины – клопидогрель и тиклопидин – обладают сходными с аспирином антитромбоцитарными эффектами. Клопидогрель несколько эффективнее аспирина у пациентов высокого риска, но в силу более высокой стоимости основными показаниями к его применению являются непереносимость аспирина и (в комбинации с аспирином) определенный период времени после стентирования и острых коронарных синдромов. Клопидогрель не обладает прямым действием на слизистую желудка и может также рассматриваться как альтернатива аспирину при патологии ЖКТ, однако риск кровотечений повышается при приеме любого антитромбоцитарного препарата. С целью снижения риска кровотечений возможно проведение эрадикации Helicobacter pylori и присоединение антисекреторных препаратов. Дипиридамол не рекомендуется к применению в качестве антиагреганта при стабильной стенокардии из-за низкой эффективности и возможности развития синдрома обкрадывания. Антикоагулянты
применяются в комбинации с аспирином у отдельных больных высокого риска в частности после инфаркта миокарда, однако основной массе больных стабильной стенокардией они не показаны.
Липидоснижающие средства. Статины обладают доказанной эффективностью в отношении предотвращения сердечно-сосудистых осложнений атеросклероза как в первичной, так и во вторичной профилактике. По современным европейским рекомендациям, целевой уровень общего холестерина составляет <4,5 ммоль/л (175 мг/дл), а холестерина ЛНП < 2,5ммоль/л (96 мг/дл) как для больных ИБС, так для пациентов с множественными факторами риска (расчетный риск >5% за 10 лет). Статины достаточно хорошо переносятся, однако возможно поражение скелетной мускулатуры (миалгии, слабость, повышение КФК, редко рабдомиолиз), после начала лечения следует также следить за уровнем печеночных ферментов. Если высокие дозы статинов плохо переносятся или максимальная доза статина не позволяет достичь целевых уровней, возможно присоединение к уменьшенной дозе статина ингибитора абсорбции холестерина эзетимиба, однако влияние такой комбинации на жесткие конечные точки пока неизвестно. При тяжелой дислипидемии, в особенности при гипертриглицеридемии и низком ХС ЛВП, можно применять и другие липидоснижающие препараты – фибраты, прологированные формы никотиновой кислоты, а также их комбинации со статинами.
Ингибиторы АПФ следует назначать больным стабильной стенокардией в сочетании с артериальной гипертонией, сахарным диабетом, сердечной недостаточностью, бессимптомной дисфункцией левого желудочка и постинфарктным кардиосклерозом. При отсутствии этих дополнительных показаний в связи с противоречивостью доказательной базы у данной группы больных при назначении ИАПФ следует взвесить соотношение риск/польза и использовать только препараты с доказанной эффективностью в этой ситуации (рамиприл и периндоприл).
Заместительная гормональная терапия (ЗГТ). В связи с увеличением риска сердечно-сосудистых заболеваний и рака молочной железы рутинное длительное применение данных препаратов не рекомендуется, и получающим ЗГТ женщинам следует, снижая дозы, стремиться к отмене препарата.
Бета-адреноблокаторы обладают хорошо доказанной способностью снижать смертность у постинфарктных больных, что экстраполируется и на других пациентов со стабильной стенокардией, хотя и не доказано в РКИ. β-адреноблокаторы с внутренней симпатомиметической активностью менее эффективны. Следует также отметить, что наиболее часто назначаемый препарат, атенолол, не имеет большой доказательной базы у больных после ИМ. Метопролол, бисопролол и карведилол обладают доказанной эффективностью у больных сердечной недостаточностью.
Блокаторы кальциевых каналов. Урежающие ритм антагонисты кальция, возможно, улучшают прогноз у постинфарктных больных без сердечной недостаточности и показаны больным с непереносимостью β-адреноблокаторов. Применение прочих антагонистов кальция с целью улучшения прогноза больных неосложненной стабильной ИБС необосновано.
Рекомендации по медикаментозному лечению, направленному на улучшение прогноза больных стабильной стенокардией
Класс I
- Аспирин 75 мг/сут. у всех больных без противопоказаний (активное желудочно-кишечное кровотечение, аллергия к аспирину и непереносимость аспирина в анамнезе) (уровень доказательности А).
- Статины у всех больных ИБС (уровень доказательности А).
- Ингибиторы АПФ у больных с дополнительными показаниями, т.е. гипертензией, сердечной недостаточностью, дисфункцией ЛЖ, постинфарктным кардиосклерозом и диабетом (уровень доказательности А).
- Пероральные β-адреноблокаторы у больных с постинфарктным кардиосклерозом или сердечной недостаточностью (уровень доказательности А).
Класс IIа
- Ингибиторы АПФ у всех больных со стенокардией и доказанным коронарным атеросклерозом (уровень доказательности В).
- Клопидогрель как альтернатива аспирину при его непереносимости (аллергии) (уровень доказательности В).
- Высокие дозы статинов у больных высокого риска (расчетная смертность от сердечно-сосудистых заболеваний >2% в год) с доказанным коронарным атеросклерозом (уровень доказательности В).
Класс IIb
- Фибраты у больных с низким ХС ЛВП и гипертриглицеридемией при наличии диабета или метаболического синдрома (уровень доказательности В).
Фармакологическое лечение симптомов ишемии
Нитраты короткого действия эффективно купируют приступы стенокардии, могут также использоваться для ситуационной профилактики. Эффективность снижается при развитии толерантности к нитратам. Вследствие дозозависимого вазодилатирующего действия могут вызывать головную боль и приливы. При передозировке развивается постуральная гипотензия и активация симпатоадреналовой системы, приводящие к тахикардии и «парадоксальной» стенокардии. Если приступ стенокардии не купируется нитроглицерином, его следует расценивать как возможный ИМ.
Пролонгированные нитраты снижают частоту и выраженность приступов стенокардии, однако не обладают доказанным влиянием на прогноз. В связи с возможностью развития толерантности режим дозирования должен обеспечивать ежедневный «безнитратный» промежуток.
Бета-адреноблокаторы эффективно повышают переносимость физических нагрузок, снижают частоту приступов и потребность в нитратах короткого действия, хотя могут усугублять клинику при вазоспастической стенокардии. Целевые дозы наиболее популярных β-абреноблокаторов для обеспечения полноценного антиангинального эффекта: бисопролол 10 мг 1 раз в сутки, пролонгированный метопролол 200 мг 1 раз в сутки, атенолол 100 мг 1 раз в сутки или 50 мг2 раза в сутки. Эффективность блокады β-адренорецепторов можно подтвердить с помощью нагрузочных проб. Побочные эффекты включают похолодание конечностей, значимую брадикардию и ухудшение течения бронхиальной астмы и ХОБЛ (реже при использовании бета1-селективных препаратов). Значительно реже встречаются слабость (приводит к отмене препарата в 0,4% случаев) и эректильная дисфункция (5 на 1000 пациентов за год лечения).
Антагонисты кальция (АК) являются хорошо доказанным классом антиангинальных препаратов, особенно эффективным при вазоспастической стенокардии. Предпочтение следует отдавать препаратам длительного действия (например, амлодипину) или пролонгированным формам короткоживущих агентов (нифедипина, фелодипина, верапамила и дилтиазема). Побочные эффекты зависят от концентрации препарата в крови и в основном обусловлены вазодилатирующими свойствами (головная боль, приливы и отечность лодыжек), что более выражено у дигидропиридиновых АК. У многих (хотя и не всех) больных АК обладают аддитивным действием с β-адреноблокаторами; для такой комбинации в наибольшей степени подходят дигидропиридиновые АК. Применение урежающих ритм АК совместно с β-адреноблокаторами может приводить у предрасположенных лиц к нарушениям проводимости. Все АК могут усугублять явления сердечной недостаточности, однако амлодипин может быть использован для лечения стенокардии и артериальной гипертонии у компенсированных больных при неэффективности других препаратов (β-адреноблокаторов и нитратов).
Активаторы калиевых каналов. Основной представитель этого класса, никорандил, обладает как свойствами активатора калиевых каналов, так и нитратоподобными эффектами. С целью профилактики стенокардии он обычно назначается в дозе 20 мг 2 раза в сутки. При длительном приеме возможно развитие привыкания, но перекрестной толерантности с нитратами не описано. Помимо непосредственного антиангинального эффекта никорандил, возможно, обладает кардиопротективными свойствами.
Другие препараты. Ингибиторы синусового узла, например ивабрадин, обладают доказанным антиангинальным эффектом за счет отрицательного хронотропного действия как в покое, так и при нагрузке и могут использоваться в качестве альтернативы β-адреноблокаторам при их непереносимости. Метаболические препараты (триметазидин и ранолазин) реализуют свое антиишемическое действие за счет усиления метаболизма глюкозы по сравнению с жирными кислотами. Они могут назначаться в комбинации с препаратами гемодинамического действия. Влияние этих препаратов на прогноз больных стабильной стенокардией неизвестно. Триметазидин имеется не во всех странах, ранолазин пока не одобрен к применению в Европе. Молсидомин (вазодилататор с нитратоподобным механизмом действия) при адекватном дозировании является эффективным антиангинальным и антиишемическим препаратом.
Рекомендации по фармакологическому лечению, направленному на устранение симптомов и/или ишемии у больных стабильной стенокардией
Класс I
- Нитроглицерин короткого действия для купирования приступов стенокардии и ситуационной профилактики; необходимо обучение больных адекватному применению препарата (уровень доказательности В).
- Стартовое лечение β-адреноблокатором с титрованием до целевой дозы, режим дозирования должен обеспечивать 24-часовую защиту от ишемии (уровень доказательности А).
- При непереносимости или неэффективности β-адреноблокаторов возможна монотерапия антагонистом кальция (уровень доказательности А), пролонгированным нитратом (уровень доказательности С) или никорандилом (уровень доказательности С).
- При недостаточной эффективности монотерапии β-адреноблокаторами присоединение дигидропиридиновых антагонистов кальция (уровень доказательности В).
Класс IIа
- Ингибитор синусового узла при непереносимости β-адреноблокаторов (уровень доказательности В).
- При неэффективности монотерапии АК или их комбинации с β-адреноблокаторами их следует заменить пролонгированными нитратами или никорандилом, соблюдая предосторожность в отношении развития толерантности (уровень доказательности С).
Класс IIb
- При доступности метаболических препаратов они могут быть использованы в качестве дополнения к стандартной терапии или как альтернатива при непереносимости общепринятых препаратов (уровень доказательности В.)
Особые терапевтические соображения: синдром х и вазоспастическая стенокардия
Рекомендации по медикаментозному лечению больных с синдромом Х
Класс I
- Нитраты, β-адреноблокаторы и антагонисты кальция в монотерапии и комбинациях (уровень доказательности В).
- Статины у больных с гиперлипидемией (уровень доказательности В).
- Ингибиторы АПФ у больных с артериальной гипертонией (уровень доказательности С).
Класс IIа
- Пробное лечение другими антиангинальными препаратами, включая никорандил и метаболические препараты (уровень доказательности С).
Класс IIb
- Аминофиллин при сохранении болей, несмотря на вмешательства I класса (уровень доказательности С).
- Имипрамин при сохранении болей, несмотря на вмешательства I класса (уровень доказательности С).
Рекомендации по медикаментозному лечению вазоспастической стенокардии
Класс I
- Антагонисты кальция и при необходимости нитраты у больных нормальными результатами КАГ или гемодинамически незначимым атеросклерозом (уровень доказательности В).
Реваскуляризация миокарда
Существует два основных подхода к реваскуляризации миокарда при стабильной стенокардии, обусловленной коронарным атеросклерозом: хирургическая реваскуляризация (АКШ) и чрескожные коронарные вмешательства (ЧКВ).
Показания к реваскуляризации. В целом, если у пациента есть показания для коронароангиографии и если при ней выявляются значимые стенозы, ему показана и дальнейшая реваскуляризация. Дополнительные показания включают:
- Недостаточное устранение симптомов при медикаментозном лечении.
- Значительный объем ишемизированного миокарда по данным неинвазивного обследования.
- Высокая вероятность успеха и приемлемый риск заболеваемости и смертности.
- Предпочтения пациента при предоставлении ему полной информации о степени риска вмешательства в его конкретном случае.
Выбор метода реваскуляризации должен основываться на:
- риске, связанном с вмешательством заболеваемости и смертности;
- технической вероятности успеха;
- риске рестеноза или окклюзии шунта;
- возможности полной реваскуляризации;
- наличии/отсутствии диабета;
- опыте кардиохирургической и интервенционной помощи в данном лечебном учреждении;
- предпочтениях пациента.
Противопоказания к реваскуляризации
- Пациенты с одно-, двухсосудистым поражением без вовлечения проксимального отдела передней нисходящей артерии (ПНА) при нетяжелой клинике, не получавшие ранее адекватного медикаментозного лечения, или при наличии незначительного объема ишемизированного миокарда по данным неинвазивного обследования.
- Пограничные (50-70%) стенозы (за исключением основного ствола левой коронарной артерии) при отсутствии ишемии по данным неинвазивного обследования.
- Гемодинамически незначимые (<50%) стенозы коронарных артерий.
- Высокий риск связанных с вмешательством заболеваемости и смертности (риск смертности >10-15%), за исключением случаев, когда риск уравновешивается ожидаемым значительным улучшением прогноза, или при крайне неудовлетворительном качестве жизни пациента без вмешательства.
Рекомендации по реваскуляризации миокарда с целью улучшения прогноза у больных стабильной стенокардией
Класс I
- АКШ при значимом поражении основного ствола и его эквиваленте (т. е. тяжелых стенозах устья/ проксимального сегмента ПНА и огибающей ветви) (уровень доказательности А).
- АКШ при значительных проксимальных стенозах трех основных артерий, особенно при дисфункции ЛЖ или ранней или распространенной обратимой ишемии по данным функциональных проб (уровень доказательности А).
- АКШ при одно- или двухсосудистом поражении при тяжелом проксимальном стенозе ПНА и обратимой ишемии по данным неинвазивных тестов (уровень доказательности А).
- АКШ при значительном поражении коронарных артерий, снижении функции ЛЖ и наличии жизнеспособного миокарда по данным неинвазивного обследования (уровень доказательности В).
Класс IIа
- АКШ при одно- или двухсосудистом поражении без вовлечения проксимального сегмента ПНА у пациентов, перенесших остановку сердца или устойчивую желудочковую тахикардию (уровень доказательности В).
- АКШ при значимом трехсосудистом поражении у больных с диабетом и признаками обратимой ишемии по данным функциональных проб (уровень доказательности С).
- ЧКВ или АКШ у пациентов с обратимой ишемией по данным функциональных проб и частыми ишемическими эпизодами во время повседневной активности (уровень доказательности С).
Рекомендации по реваскуляризации миокарда с целью симптоматического улучшения у больных стабильной стенокардией
Класс I
- АКШ при многососудистом поражении у больных с сохранением умеренной или тяжелой стенокардии, несмотря на медикаментозное лечение, при технической возможности выполнения вмешательства и приемлемом его риске (уровень доказательности А).
- ЧКВ при однососудистом поражении у больных с сохранением умеренной или тяжелой стенокардии, несмотря на медикаментозное лечение, при технической возможности выполнения вмешательства и приемлемом его риске (уровень доказательности А).
- ЧКВ при многососудистом поражении у больных с сохранением умеренной или тяжелой стенокардии, несмотря на медикаментозное лечение, при отсутствии анатомических предикторов высокого риска, наличии технической возможности выполнения вмешательства и приемлемом его риске (уровень доказательности А).
Класс II а
- ЧКВ при однососудистом поражении у больных с сохранением незначительной или умеренной, но неприемлемой для пациента стенокардии при технической возможности выполнения вмешательства и приемлемом его риске (уровень доказательности А).
- АКШ при однососудистом поражении у больных с сохранением умеренной или тяжелой стенокардии, несмотря на медикаментозное лечение, при технической возможности выполнения вмешательства и приемлемом его риске (уровень доказательности А).
- АКШ при многососудистом поражении у больных с сохранением незначительной или умеренной, но неприемлемой для пациента стенокардии, при технической возможности выполнения вмешательства и приемлемом его риске (уровень доказательности А).
- ЧКВ при многососудистом поражении у больных с сохранением незначительной или умеренной, но неприемлемой для пациента стенокардии, при технической возможности выполнения вмешательства и приемлемом его риске (уровень доказательности А).
Класс IIb
- АКШ при однососудистом поражении у больных с сохранением незначительной или умеренной, но неприемлемой для пациента стенокардии, при технической возможности выполнения вмешательства и риске, не превышающем расчетную ежегодную смертность (уровень доказательности В).
Полный текст доступен по адресу: http://www.escardio.org/knowledge/guidelines/Management_Stable_Angina_Pectoris.htm
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.