Особенности диагностики и лечения бактериального вагиноза
- Аннотация
- Статья
- Ссылки

Бактериальный вагиноз (БВ) является наиболее распространенной формой вагинальных нарушений у женщин репродуктивного возраста. Проблема бактериального вагиноза в настоящий момент весьма актуальна, поскольку его патогенез окончательно не ясен, методы лечения несовершенны, а заболеваемость неуклонно растет. Статистические данные разных авторов показывают, что 40–50% всех случаев появления или изменения влагалищных выделений обусловлены бактериальным вагинозом и примерно от 25 до 50% женщин на сегодняшний день страдают этим заболеванием [1–5]. Частота встречаемости данного нарушения часто зависит от контингента обследованных женщин. Она составляет 17–19% в клиниках планирования семьи и среди студенток, наблюдающихся в студенческих поликлиниках; 24–37% – среди женщин, находящихся на лечении в клиниках венерических заболеваний; 20–25% – среди беременных женщин [6, 7]. Наличие этого заболевания отмечается у 30–50% афроамериканок, у 10–20% женщин белой расы [8, 9].
До определенного времени любой воспалительный процесс во влагалище, не связанный с гонореей, трихомониазом или кандидозом, относился к неспецифическим вагинитам. В 1955 г. H.L. Gardner и C.D. Dukes описали синдром нарушения микрофлоры влагалища у пациенток с так называемым неспецифическим бактериальным вагинитом. Нарушения микроэкологии влагалища проявлялись снижением количества молочнокислых бактерий и колонизацией влагалища неизвестными ранее микроорганизмами, которые получили название Haemophilus vaginalis. В 1980 г. этот микроорганизм был переименован в Gardnerella vaginalis, а неспецифические вагиниты стали относить к гарднереллезам. Однако позднее было установлено, что Gardnerella vaginalis присутствуют не только у пациенток с неспецифическими вагинитами, но и у здоровых женщин и не являются единственными возбудителями данного заболевания. Существуют данные, согласно которым Gardnerella vaginalis выделяется из влагалища у 5–60% здоровых женщин [10–13]. В 1984 г. на I Международном симпозиуме по вагинитам (Стокгольм, Швеция) было предложено современное название заболевания – бактериальный вагиноз [14, 15].
В настоящее время бактериальный вагиноз не рассматривается как инфекционное заболевание влагалища, однако вопрос о передаче БВ половым путем остается дискутабельным. В работах разных авторах отмечено, что у 50–70% мужчин – половых партнеров женщин с бактериальным вагинозом присутствует колонизация уретры Gardnerella vaginalis и другими возбудителями заболевания [16, 17]. При этом мужчину ничто не беспокоит, и носительство выявляется только при обследовании высокоточными лабораторными методами. В пользу гипотезы о передаче заболевания половым путем свидетельствуют также следующие факты:
- одновременное выделение Gardnerella vaginalis из половых путей женщин, страдающих бактериальным вагинозом, и у их сексуальных партнеров;
- высокая частота реинфекции у излеченных женщин, половые партнеры которых не лечились одновременно;
- достоверные случаи заболевания бактериальным вагинозом здоровых женщин после половых контактов с мужчинами, у которых обнаружены Gardnerella vaginalis.
Другие исследователи не выявили статистической достоверности половой передачи БВ. Так, БВ был выявлен у 12% из 52 девственниц подросткового возраста и у 15% из 68 девочек той же возрастной группы, уже живших половой жизнью [2, 17].
Этиология бактериального вагиноза
Этиология БВ обсуждается на протяжении последних 40–50 лет. Известен состав нормальной микрофлоры влагалища у здоровых женщин, в который входят преимущественно лактобактерии – 70–98% – и 3–5% других видов бактерий [10, 14, 15, 18, 19]. Лактобактерии представляют собой полиморфные грамположительные палочки, обладающие высокой способностью препятствовать размножению условно-патогенной флоры. Продуктом жизнедеятельности лактобацилл является альфа-оксипропионовая, или молочная, кислота, которая обеспечивает кислую среду влагалищного содержимого. Наряду с молочной кислотой нормальная кислотность влагалищного отделяемого (рН 3,8–4,5) регулируется высокими уровнями содержания эстрогенов. Таким образом, микробиоценоз влагалища имеет прямую зависимость от кислотно-щелочного состояния.
Кроме кислой среды, размножению патогенных микроорганизмов препятствуют образующаяся в результате жизнедеятельности лактобацилл перекись водорода, лизоцим и другие гликолитические ферменты. Лактобактерии стимулируют фагоцитарную активность нейтрофилов и макрофагов, образование интерферонов и секреторных иммуноглобулинов. Антагонистические свойства лактобацилл по отношению к патогенным микробным агентам, их витаминообразующая и ферментная функции поддерживают природную резистентность к инфекционным заболеваниям. Преобладание кислотопродуцирующих (пероксидпродуцирующих) микроорганизмов определяет так называемую колонизационную резистентность – совокупность механизмов, обеспечивающих стабильность количественного и видового состава нормальной микрофлоры и предотвращение заселения влагалища патогенными микроорганизмами или чрезмерное размножение условно-патогенных микроорганизмов, входящих в состав нормального микроценоза. При нарушенной колонизационной резистентности риск заболевания сифилисом и ВИЧ-инфекцией возрастает в 3 раза: частота заболевания сифилисом составляет 1 на 3–5 контактов, ВИЧ-инфекцией – 1 на 50 контактов, в то время как при нормобиоценозе частота заболевания сифилисом и ВИЧ-инфекцией составляет 1 на 12–15 и 1 на 150 контактов соответственно.
При бактериальном вагинозе количество защитных лактобацилл снижается, повышается pH влагалища. Кроме того, лактобактерии у больных БВ обладают недостаточной способностью продуцировать Н2О2, которая подавляет рост патогенных микроорганизмов, начинают распространяться анаэробные виды возбудителей. К снижению кислотности влагалища и концентрации лактобацилл приводит не один патогенный микроорганизм, а несколько, вследствие чего бактериальный вагиноз считается полимикробным заболеванием [1, 10, 20, 21].
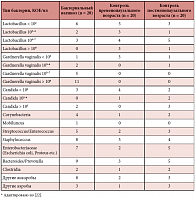
A. Swidsinski и соавт. (2005) исследовали микробиоценоз влагалища у женщин с БВ. В исследовании приняли участие 20 пациенток с бактериальным вагинозом и 40 здоровых женщин из группы контроля в пре- и постменопаузальном периодах. Было установлено, что бактериальный вагиноз ассоциируется с большим количеством и высокой концентрацией ряда бактериальных групп. Однако только Gardnerella vaginalis явилась специфичным микроорганизмом для бактериального вагиноза (табл.). Было выявлено также, что штамм Gardnerella vaginalis, связанный с бактериальным вагинозом, обладает цитотоксическим эффектом по отношению к эпителиальным клеткам влагалища [22].
Таким образом, в большинстве случаев БВ предоминирующим видом бактерий становится Gardnerella vaginalis. Однако чистые культуры Gardnerella vaginalis не всегда вызывают БВ, и в отсутствие симптомов женщины часто являются носителями небольшого количества Gardnerella vaginalis. Налицо противоречие: Gardnerella vaginalis – оппортунистический патоген и причина развития БВ или БВ – полимикробное состояние, обусловленное изменениями микрофлоры? Последние исследования потенциала формирования биопленки и цитотоксической активности Gardnerella vaginalis возродили интерес к вирулентному потенциалу этого микроорганизма.
В отличие от пациенток с нормальной флорой, женщины с БВ имеют не факультативно-, а облигатно-анаэробные лактобактерии [1, 15, 23]. Некоторые авторы отмечают высокий полиморфизм анаэробов при бактериальном вагинозе [4, 6, 24]. Было выявлено, что концентрация различных факультативно- (Gardnerella vaginalis) и облигатно-анаэробных (Bacteroidеs peptococcus) бактерий при БВ выше, чем у здоровых женщин. Так, например, концентрация микроаэрофильных бактерий (Gardnerella vaginalis) повышается в 100 раз, а анаэробных микроорганизмов (Bacteroides spp., Peptococcus spp.) – в 1000 раз и более [11, 20, 25]. На долю других видов микроорганизмов, находящихся в малых концентрациях (дифтероиды, Streptococcus spp., Staphylococcus spp., Escherichia coli, Gardnerella vaginalis, облигатные анаэробы), приходится менее 5–10% общей вагинальной флоры. Общая концентрация бактерий во влагалище возрастает до 1011 КОЕ/мл.
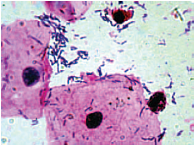
Высокие концентрации этих микроорганизмов влекут за собой изменения в состоянии влагалища. Так, уменьшение содержания молочной кислоты, продуцируемой факультативными лактобациллами, приводит к повышению рН, что, в свою очередь, стимулирует рост анаэробных микроорганизмов [23, 26]. При увеличении бактериального роста при БВ возрастает продукция аномальных аминов факультативными анаэробами. Амины при увеличении вагинального рН становятся летучими, обусловливая типичный «рыбный» запах, усиливающийся при добавлении 10%-ного раствора гидроокиси калия к влагалищному секрету. Бактериальные полиамины вместе с находящимися во влагалище органическими кислотами (уксусной и янтарной) оказывают цитотоксическое действие, вызывая отторжение эпителиальных клеток, что приводит к обильным вагинальным выделениям. Gardnerella vaginalis способствует интенсификации процесса отторжения эпителиальных клеток, особенно в условиях алкалоза, обнаруживаемого при БВ. В результате образуются патогномоничные «ключевые клетки» (эпителиальные клетки, покрытые гарднереллами и анаэробами) (рис. 1, 2).
На биоценоз влагалища, безусловно, влияют гормональные изменения, происходящие в организме женщины на протяжении всей жизни. Эпителиальные ткани, в том числе эпителий свода влагалища и шейки матки, реагируют на изменение окружающей их гормональной среды сходным образом, и в первую очередь на уровень стероидных гормонов [13, 14, 16]. Под действием эстрогенов происходит рост и созревание многослойного плоского эпителия, синтез гликогена, продукция слизистого секрета в шейке матки. Многослойный плоский эпителий, насыщенный гликогеном, и слизистая пробка цервикального канала, выполняя барьерную функцию, преграждают путь повреждающему агенту (специфической или неспецифической инфекции), препятствуют развитию воспаления [7, 15]. Аналогичное эстрогенам пролиферативное действие на влагалищный эпителий могут оказывать и андрогены. Прогестерон тормозит созревание многослойного плоского эпителия. Если его количество увеличено, то клетки могут созреть только до промежуточного слоя. Под действием прогестерона происходит цитолиз и десквамация многослойного плоского эпителия с высвобождением в просвет влагалища гликогена. Из гликогена при участии клеточных ферментов образуются сахара мальтоза и декстроза, являющиеся питательной средой для молочнокислых бактерий.
В период постменопаузы в силу уменьшения продукции стероидных гормонов, влекущего за собой изменение процессов цитолиза и десквамации, уменьшение уровня гликогена, повышается рН влагалища, что вызывает дальнейшее ухудшение состояния и способствует росту патогенных микроорганизмов [10, 11]. Анализируя патогенез бактериального вагиноза, можно предложить достаточно простую схему развития процесса (рис. 3) [27].
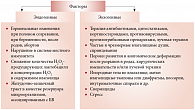
Определенная роль в возникновении БВ отводится нарушениям микробиоценоза влагалища, происходящим в результате воздействия как эндогенных, так и экзогенных триггерных факторов заболевания [10, 13, 27, 28] (рис. 4). В нашей стране к триггерным факторам развития БВ в большей мере относят эндогенные факторы, а в зарубежной литературе [17, 18, 24, 29], наоборот, среди основных триггерных факторов развития БВ называют экзогенные причины, такие как частые незащищенные половые контакты, частые влагалищные души, смена полового партнера, ношение облегающего негигроскопичного белья, куннилингус, характер флоры препуциального мешка у партнеров и др. Следует отметить, что все эти факторы далеко не всегда приводят к нарушению микрофлоры влагалища. Иммунная система организма поддерживает нормальную микрофлору и помогает ей восстанавливаться в случае незначительного нарушения.
Клиника бактериального вагиноза
Результаты проведенных исследований позволяют выделить два варианта клинического течения БВ: бессимптомное и с клиническими симптомами. Следует отметить, что большинство женщин (50–75%), у которых выявляют бактериальный вагиноз, вообще не имеют никаких симптомов этого состояния. В этом случае говорят о так называемой бессимптомной форме бактериального вагиноза. При бессимптомном течении отсутствуют клинические проявления заболевания наряду с положительными лабораторными признаками. Остальные пациентки с БВ, как правило, предъявляют жалобы на обильные выделения из половых путей белого или серого цвета, часто с «рыбным» запахом, особенно после незащищенного полового акта или во время менструации. Семенная жидкость имеет рН 7,0, поэтому после эякуляции вагинальная рН возрастает, вследствие чего амины переходят в свободное состояние и обусловливают неприятный запах. Таким образом, усиление неприятного запаха после полового сношения служит определенным дифференциально-диагностическим признаком БВ. Длительность существования этих симптомов может исчисляться годами. При прогрессирующем процессе выделения приобретают желтовато-зеленоватую окраску, становятся более густыми, пенистыми, слегка тягучими и липкими, равномерно распределяются по стенкам влагалища. Количество белей варьирует от умеренных до весьма обильных. Сам по себе БВ не представляет угрозы здоровью, однако длительные и обильные вагинальные выделения сопровождаются значительным снижением качества жизни женщины (нарушается половая функция, снижается работоспособность и т.п.).
По другим данным, бактериальный вагиноз признается фактором риска, а иногда и одной из причин возникновения заболеваний женской репродуктивной системы, осложнений течения беременности, родов и послеродового периода [2, 11, 14, 16, 20, 30]. Исследования многих авторов показали, что бактериальный вагиноз может привести к развитию патологических маточных кровотечений, росту частоты осложнений после операций на органах малого таза и кесарева сечения, преждевременному разрыву плодных оболочек, аномалии родовой деятельности, хорионамниониту, послеродовому эндометриту, снижению веса и пневмонии у новорожденного. При бактериальном вагинозе увеличивается риск инфицирования ВИЧ-инфекцией и другими инфекциями, передающимися половым путем. Перечисленные обстоятельства диктуют необходимость разработки новых способов лечения бактериального вагиноза [4, 31].
Диагностика бактериального вагиноза
Основным клиническим проявлением БВ являются выделения из влагалища с неприятным запахом. Большинство женщин при данной патологии отмечают диспареунию. Жалобы на зуд, жжение во влагалище, дизурические расстройства предъявляют 20–30% больных. При объективном исследовании чаще всего отмечается наличие у больных гомогенных, жидких, серого цвета выделений, равномерно распределенных по стенкам влагалища. Визуально и при кольпоскопии не выявляются признаки воспаления слизистой оболочки влагалища.
В настоящее время для диагностики бактериального вагиноза приняты критерии, предложенные R. Amsel и соавт. в 1983 г. [32]. Диагноз бактериального вагиноза можно поставить при выявлении трех из четырех симптомов:
- обильные выделения из влагалища с неприятным запахом;
- появление запаха «гнилой рыбы» при проведении аминного теста с вагинальными выделениями;
- увеличение pH вагинального содержимого выше 4,5;
- наличие «ключевых клеток» в мазках, окрашенных по Граму.
Одним из наиболее доступных и информативных методов диагностики БВ является положительный аминный тест – усиление или появление запаха «гнилой рыбы» при смешивании равных пропорций гидроокиси калия и влагалищных выделений. Этот признак достоверен у 94% пациенток с БВ [1, 2, 12, 31, 33]. «Рыбный» запах, вызываемый алкилированием влагалищного содержимого, свидетельствует о наличии летучих аминов, таких как кадаверин, фенетиламин, тирамин, путресцин, гистамин, изобутиламин, – продуктов метаболизма строгих анаэробов. Значение рН вагинального отделяемого при БВ превышает нормативные показатели (более 4,5), что определяется элиминацией лактофлоры или резким снижением ее содержания. Для выполнения рН-метрии можно использовать универсальную индикаторную бумагу с эталонной шкалой или различные модификации рН-метров.
В 1991 г. R.P. Nugent и соавт. предложили для диагностики БВ модификацию метода Spiegel по оценке окрашенных по Граму вагинальных мазков [34]. Метод основан на определении относительной доли морфотипов бактерий в окрашенных по Граму мазках из влагалища. Оценка проводится по наличию больших грамположительных палочек (морфотипы Lactobacillus), малых грамотрицательных/грамвариабельных палочек (морфотипы Gardnerella vaginalis) и изогнутых грамвариабельных палочек (морфотипы Mobiluncus spp.), шкала включает от 0 до 10 пунктов (баллов). Оценка < 4 баллов – это норма, 4–6 баллов – промежуточное значение, оценка > 6 баллов (7–10) соответствует наличию бактериального вагиноза [34]. Однако данный анализ не позволяет учесть патологические изменения флоры, помимо явного бактериального вагиноза. Кроме того, природа так называемой промежуточной флоры остается неясной. Кроме скрининговых тестов, для диагностики БВ используют лабораторные методы: микроскопию вагинального мазка, окрашенного по Граму, хроматографическое исследование микробных метаболитов в вагинальном содержимом, выявление ферментов пролинаминопептидазы, сиалидазы и некоторых других [1, 16, 21, 23]. Метод газо-жидкостной хроматографии позволяет сравнить содержание в вагинальном отделяемом основных продуктов метаболизма лактобацилл и облигатно-анаэробных микроорганизмов: молочной и янтарной кислоты. В норме соотношение янтарной и молочной кислот – менее 0,4, а при БВ – более 0,4. Методом выбора для диагностики БВ в настоящее время считают микроскопию вагинального мазка, окрашенного по Граму. Чувствительность и специфичность метода близки к 100%.
При бактериоскопии мазков дополнительными признаками БВ, кроме «ключевых клеток», являются: 1) преобладание эпителиальных клеток над лейкоцитами; 2) обнаружение при увеличении с иммерсией менее 5 лактобацилл в поле зрения. Культуральное исследование Gardnerella vaginalis для диагностики БВ не рекомендуется, поскольку не является специфичным.
В последнее время в практике акушеров-гинекологов часто наблюдаются рецидивы БВ. Нет четких критериев для определения рецидивирующего бактериального вагиноза. В основном под рецидивом подразумевается повторение эпизода заболевания в течение 3 месяцев после курса лечения. По оценкам различных авторов, частота рецидивов составляет от 15 до 30%. После повторного курса лечения почти у 52% пациенток отмечаются повторные рецидивы в течение года.
Лечение бактериального вагиноза
Успешное лечение БВ, как и любого заболевания, зависит от правильной и своевременной постановки диагноза и проведения патогенетически обоснованной терапии. Цель лечения БВ – подавить чрезмерный рост условно-патогенных микроорганизмов и восстановить нормальную микрофлору влагалища. Терапия БВ остается непростой задачей ввиду частого рецидивирования заболевания и низкой эффективности ряда препаратов. Принципами лечения бактериального вагиноза являются:
- элиминация условно-патогенных микроорганизмов и анаэробов, выявляемых при БВ в высокой концентрации;
- восстановление микробиоценоза влагалища (пробиотики, иммунокоррекция, восстановление pH влагалища, исключение триггерных факторов развития БВ).
Следует отметить, что БВ разрешается спонтанно у одной трети небеременных женщин и у половины беременных [4, 5]. Лечение показано для устранения симптомов у женщин с признаками инфекции и для предупреждения послеоперационной инфекции у женщин с бессимптомным течением БВ при абортах или гистерэктомиях. В лечении также могут нуждаться женщины с бессимптомным течением БВ и преждевременными родами в анамнезе, однако их скрининг и лечение остаются дискутабельными. Доказано, что лечение БВ снижает риск заражения ИППП, включая ВИЧ [5, 13]. По этой причине некоторые эксперты поддерживают концепцию лечения всех женщин с БВ вне зависимости от наличия или отсутствия симптомов.
Многочисленные работы последних лет свидетельствуют о том, что для этиотропной терапии БВ выбираются препараты, которые обладают антианаэробной активностью [2, 12, 21, 22, 28, 30, 35, 36]. Для лечения бактериального вагиноза применяется множество антимикробных средств (например, ампициллин, пенициллин и др.). Однако лекарством выбора при лечении БВ и одним из наиболее широко применяемых препаратов является метронидазол. Согласно рекомендациям Центра по контролю за заболеваемостью (Center for Disease Control, CDC), схема лечения БВ включает:
- метронидазол перорально по 500 мг 2 р/сут в течение 7 дней;
- клиндамициновый крем 2% – 1 полный аппликатор (5 г) интравагинально на ночь в течение 7 дней;
- метронидазоловый гель 0,75% – 1 аппликатор (5 г) интравагинально на ночь в течение 5 дней.
В качестве альтернативных режимов лечения называют следующие:
- метронидазол перорально по 2 г однократно;
- клиндамицин перорально по 300 мг 2 р/сут в течение 7 дней;
- клиндамицин по 100 мг интравагинально на ночь в течение 3 дней.
Согласно рекомендациям Всемирной организации здравоохранения (ВОЗ), стандартом терапии бактериального вагиноза является прием метронидазола 400 или 500 мг 2 р/сут на протяжении 7 дней или 2 г однократно. Европейская ассоциация по ИППП (IUSTI/WHO) также рекомендует метронидазол 400 или 500 мг 2 р/сут в течение 7 дней или 2 г однократно или клиндамицин вагинальный крем 2% 5 г на ночь на протяжении 7 дней. Согласно Федеральному руководству 2010 г. (Формулярная система), при БВ рекомендуется:
- клиндамицин 2% 5 г 1 р/сут (на ночь) в/вл (с помощью стандартного аппликатора) в течение 3 дней;
- метронидазол п/о по 0,5 г каждые 12 ч курсом 7 дней;
- метронидазол в/вл 1 таб. (0,5 г) на ночь, курс 10 дней;
- метронидазол гель 0,75% (5,0 г) на ночь, курс 5 дней.
В рандомизированном клиническом исследовании с применением плацебо в качестве контроля изучалось ежедневное применение вагинального метронидазола в течение 16 недель [22]. В результате у 70% женщин в группе лечения не проявлялось симптомов БВ, по сравнению с 30% в группе плацебо. После окончания лечения рецидивы возникли у 65% женщин в группе лечения через 12 месяцев и у 80% женщин – в группе плацебо. Кроме того, у пациенток, применявших вагинальный крем метронидазол, чаще выявлялся вульвовагинальный кандидоз (р = 0,02).
С учетом вышесказанного, актуальным представляется использование для лечения БВ комбинированных препаратов, содержащих, кроме антибактериального, также и антимикотический компонент. Одним из таких комбинированных препаратов является Нео-Пенотран, содержащий 500 мг метронидазола и 100 мг миконазола нитрата в удобной форме в виде влагалищных пессариев, практически не оказывающих местного раздражающего действия на слизистую влагалища, обеспечивающих быструю растворимость и хорошую приемлемость для пациентов, что выгодно отличает их от лекарственной формы – влагалищных таблеток. Благодаря сочетанному антибактериальному, противопротозойному и антимикотическому действию представленная комбинация обладает высокой клинической эффективностью. По данным разных авторов [2], частота излечения БВ при применении Нео-Пенотрана достигает 96–98%. Препарат назначают по 1 вагинальному суппозиторию 2 р/сут в течение 7 дней.
В настоящее время существует вторая форма препарата – Нео-Пенотран Форте, отличающаяся дозировкой составляющих компонентов и в связи с этим имеющая ряд преимуществ. Предлагаемая комбинированная форма является более сбалансированной и содержит 750 мг метронидазола и 200 мг миконазола нитрата. Это дает возможность применения препарата во II и III триместрах беременности и лактации под наблюдением врача. При необходимости применения во время лактации на время лечения следует прекратить грудное вскармливание, поскольку метронидазол проникает в грудное молоко. Однако кормление грудью можно возобновить через 24–48 часов после окончания лечения в связи с отсутствием системного действия препарата. Еще одно преимущество Нео-Пенотрана Форте – достижение лечебного эффекта при использовании 1 р/сут. Рекомендованная схема применения: по 1 вагинальному суппозиторию 1 р/сут в течение 7 дней. При рецидиве симптомов применение препарата может быть продлено до 14 дней.
Влагалищное применение имеет ряд преимуществ перед пероральным введением лекарственных средств. Во-первых, это отсутствие системного воздействия на организм женщины, что имеет немаловажное значение при наличии экстрагенитальных заболеваний у пациентки, в том числе заболеваний желудочно-кишечного тракта, гепатобилиарной системы, мочевыводящих путей, уменьшение возможности развития системных побочных реакций. Во-вторых, быстрое и непосредственное воздействие на патологический процесс. При местной аппликации препарат доставляется непосредственно в место, колонизированное возбудителями заболевания, что позволяет достичь высокой эффективности при использовании малых доз антимикробного препарата.
Заключение
Таким образом, рациональная тактика ведения пациенток с бактериальным вагинозом предполагает комплексное клинико-лабораторное обследование, оценку и коррекцию выявленных факторов риска, способствующих рецидиву, определение видовой принадлежности микроорганизмов с оценкой их чувствительности к антибактериальным препаратам, поддержание рH < 4,5.
Следует подчеркнуть, что помимо лечебных мероприятий важную роль играет профилактика БВ, которая включает изучение здоровья женщин, оценку особенностей сексуального поведения, гигиены, регулярное посещение гинеколога, а также оценку факторов риска развития заболевания.
Можно заключить, что своевременная патогенетически обоснованная терапия бактериального вагиноза позволяет снизить общую заболеваемость бактериальным вагинозом, а также предотвратить развитие рецидивов и осложнений, ассоциированных с этим заболеванием.Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.