Пилинг эпиретинальной мембраны в современной практике
- Аннотация
- Статья
- Ссылки
- English
Введение
В офтальмологии по-прежнему актуальны вопросы лечения заболеваний макулярной области. Не случайно особое внимание уделяется оптимизации хирургического лечения и минимизации травматического влияния на макулярную область. Одномоментное комбинированное витреоретинальное лечение считается перспективным направлением современной офтальмохирургии. Однако необходимо учитывать возможные осложнения и факторы риска возникновения ятрогенных повреждений при оперативных вмешательствах. В каждом случае выбор тактики лечения строго индивидуален, офтальмохирург принимает решение исходя из совокупности клинических симптомов.
Идиопатическая эпиретинальная мембрана
Эпиретинальная мембрана (ЭРМ) – патология витреомакулярного интерфейса, сопровождающаяся образованием полупрозрачной фиброзно-клеточной пленки в макулярной области [1]. ЭРМ, возникающая на поверхности внутренней пограничной мембраны, приводит к деформации сетчатки [2]. Частота возникновения идиопатических ЭРМ у пациентов младше 60 лет составляет 2%, у пациентов старше 70 лет – 12–36% [3]. В большинстве случаев ЭРМ протекают бессимптомно и локализуются парафовеолярно [4].
Золотым стандартом диагностики ЭРМ является оптическая когерентная томография (ОКТ), которая позволяет обнаружить ЭРМ на ранних этапах, когда у пациента еще отсутствуют жалобы на снижение зрения, метаморфопсии и другие клинические проявления.
Один из наиболее частых и характерных симптомов ЭРМ – метаморфопсии. Существует гипотеза, согласно которой метаморфопсии возникают вследствие смещения фоторецепторов в результате влияния тракционного компонента, а также перцептивной адаптации в ответ на нарушение сенсорной информации, поступающей с сетчатки [4].
Снижение максимально корригированной остроты зрения (МКОЗ) считается одним из основных симптомов ЭРМ. Однако он не является ведущим и показательным, поскольку ухудшение остроты зрения на ранних стадиях ЭРМ нередко возникает из-за прогрессирования катаракты [5]. Соответственно, меняются тактика лечения и объем хирургического вмешательства (факоэмульсификация катаракты с имплантацией интраокулярной линзы повышает зрительные функции на ранних стадиях ЭРМ в отличие от полноценного комбинированного витреоретинального вмешательства с факоэмульсификацией). Поэтому наличие метаморфопсии и степень ее выраженности – более показательный ранний симптом, так как влияние катаракты меньше [5].
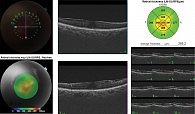
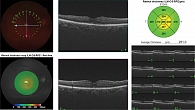
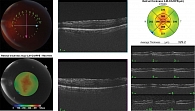
Основным методом лечения ЭРМ независимо от причины возникновения является витрэктомия с удалением ЭРМ. Хирургическое лечение ЭРМ заключается в ее удалении с помощью эндовитреального пинцета [6]. С 2003 г. ряд офтальмохирургов рекомендуют выполнять окрашивание с последующим удалением внутренней пограничной мембраны (ВПМ). Это позволит впоследствии предотвратить рецидив возникновения ЭРМ [7]. На рисунках 1 и 2 представлены ОКТ-снимки пациентки с идиопатической ЭРМ до проведения хирургического вмешательства и спустя месяц после него. Пациентке были выполнены витрэктомия pars plana, прокрашивание ЭРМ и ВПМ красителем трипановым синим, пилинг ЭРМ и ВПМ.
ВПМ образована астроцитами, содержит отростки мюллеровых клеток и базальную мембрану, состоящую из гликозаминогликанов, ламинина, фибронектина и коллагеновых волокон, прикрепленных к стекловидному телу [6]. ВПМ толще в области макулы и тоньше на периферии [6]. Некоторые зарубежные исследования показали, что независимо от удаления или сохранения ВПМ при эндовитреальном хирургическом лечении у пациентов улучшается конечная МКОЗ, однако частота возникновения рецидива ЭРМ после мембранопилинга значительно ниже [8–10]. Предполагается, что при сохранении ВПМ возможна дальнейшая клеточная пролиферация; оставшиеся миофибробласты сформируют повторную ЭРМ [6]. Преимуществами пилинга ВПМ являются полное удаление ЭРМ и уменьшение риска возникновения послеоперационных рецидивов ЭРМ. Наряду с этим имеются и недостатки:
влияние на клетки Мюллера, а именно функциональное и механическое повреждение клеток Мюллера. ВПМ – это базальная пластинка, соединенная с отростками клеток Мюллера. Клетки Мюллера представляют собой радиально ориентированные клетки макроглии, простирающиеся от наружной пограничной мембраны до границы со стекловидным телом. К функциям клеток Мюллера относят стабилизацию архитектоники сетчатки, участие в формировании наружной пограничной мембраны и внутренней пограничной мембраны, предотвращение миграции фоторецепторов в субретинальном пространстве [5, 11];
влияние на конечную остроту зрения. Этот вопрос спорный, результаты исследований противоречивы. В одних исследованиях острота зрения увеличивалась только в глазах, в которых был проведен пилинг ВПМ [12], в других не выявлено статистической разницы в результатах с пилингом и без пилинга ВПМ [13], в третьих продемонстрированы лучшие результаты с пилингом ЭРМ и ВПМ [14].
Особого внимания требуют пациенты с глаукомой, поскольку у них результаты остроты зрения при окончательном наблюдении через шесть месяцев после операции удаления ЭРМ хуже, чем у пациентов без глаукомы. Офтальмохирург, под наблюдением которого находятся пациенты с глаукомой, должен заранее определить, необходим ли пилинг ВПМ и в каком объеме [5].
Вторичная эпиретинальная мембрана
ЭРМ могут быть идиопатическими или вторичными по отношению к другим офтальмологическим заболеваниям, например к отслойке сетчатки, увеиту, окклюзии сосудов сетчатки и травме [15].
Считается, что вторичная ЭРМ протекает тяжелее, чем идиопатическая [16].
В патогенезе вторичной ЭРМ ключевую роль играет воспаление, которое индуцирует клеточную пролиферацию и трансдифференцировку, тем самым способствуя формированию ЭРМ. Существует гипотеза о возникновении ЭРМ после отслойки сетчатки с разрывами, согласно которой помимо воспаления клетки ретинального пигментного эпителия через разрыв сетчатки проникают в полость стекловидного тела, оседают на поверхности мембраны и впоследствии участвуют в ее формировании. Фибробласты и макрофаги, которые стимулируются воспалением, также принимают участие в процессе [4].
Отдельно стоит рассмотреть проведение мембранопилинга по поводу удаления ЭРМ у пациентов, перенесших витреоретинальное оперативное вмешательство в целях лечения регматогенной отслойки сетчатки (РОС). РОС требует хирургической операции для предотвращения потери зрения в максимально короткие сроки. В современной офтальмологии функциональные и анатомические показатели пациентов после витрэктомии pars plana для лечения РОС считаются достаточно высокими, однако могут возникнуть такие поздние послеоперационные осложнения, как формирование ЭРМ и развитие пролиферативной витреоретинопатии (ПВР) [17]. Образование ЭРМ после операции по поводу РОС может быть бессимптомным и незначительно влияющим на макулярную область, требующим только последующего наблюдения пациента в динамике. Тем не менее не исключено формирование ЭРМ, существенно деформирующей сетчатку, вызывающей тяжелые метаморфопсии, которые приведут к клинически значимому снижению остроты зрения, а следовательно, к ухудшению качества жизни пациентов. Такие ЭРМ требует дальнейшего хирургического вмешательства [17]. Некоторые исследователи рассматривают ЭРМ после РОС как раннюю стадию формирования ПВР [18].
В зарубежной литературе проанализирован ряд исследований, по результатам которых выявлены оптимальные сроки проведения мембранопилинга и оценены анатомические и функциональные показатели пациентов. Сроки удаления ЭРМ у пациентов, перенесших РОС, особенно важны, поскольку в случае отсроченной операции необратимо снижаются зрительные функции.
P.R. Bomdica и соавт. провели ретроспективный анализ результатов исследования зрения пациентов с ЭРМ, возникшими после хирургического лечения РОС. В данном исследовании у пациентов, которым выполнялся пилинг макулярной области в течение шести месяцев после лечения РОС, острота зрения была выше, чем у пациентов, у которых операцию отложили (после шести месяцев). Установлено, что решение о более раннем проведении пилинга макулярной области не должно зависеть от стадии ЭРМ [19]. Формирование и прогрессирование ЭРМ при использовании в лечении РОС тампонады витреальной полости газовоздушной смесью C3F8, создании дренажной ретинотомии и первичной витрэктомии с пломбированием склеры в течение первого месяца статистически выше, чем при использовании SF6, отсутствии дренажной ретинотомии и первичной витрэктомии [19].
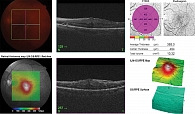
На рисунке 3 представлен ОКТ-снимок пациентки, перенесшей операцию по поводу РОС. Тампонада витреальной полости проводилась газовоздушной смесью C3F8. На последующем осмотре через пять месяцев была выявлена вторичная ЭРМ. На рисунке 4 изображен ОКТ-снимок той же пациентки после оперативного лечения вторичной ЭРМ спустя месяц.
В исследовании R. Sella и соавт. выделены потенциальные предрасполагающие факторы развития ЭРМ у пациентов, перенесших операцию по поводу РОС:
- предоперационная отслойка макулярной области;
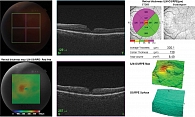
- кровоизлияние в стекловидное тело. На рисунке 5 изображен ОКТ-снимок пациента с вторичной ЭРМ, сформировавшейся после проведения витрэктомии по поводу кровоизлияния в стекловидное тело. ЭРМ сформировалась через шесть месяцев после операции;
- низкая максимально корригированная острота зрения;
- многочисленные или крупные экваториальные разрывы сетчатки;
- интраоперационное размещение большого количества точек криокоагуляции;
- отсутствие послеоперационного использования системных стероидов;
- количество, размер и расположение разрывов сетчатки [17].
Заключение
Выбор тактики хирургического лечения пациентов с патологией витреомакулярной области должен осуществляться офтальмохирургом строго индивидуально, с учетом времени возникновения заболевания, выраженности симптомов, тяжести развития и прогрессирования, а также наличия иной сопутствующей патологии. Вопросы выбора метода лечения и сроков проведения хирургических операций при вторичных ЭРМ требуют дальнейшего изучения.
Прозрачность финансовой деятельности. Никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
M.B. Agammedov, PhD, I.A. Loskutov, PhD, R.N. Amirkulieva
M.F. Vladimirsky Moscow Regional Scientific Research Clinical Institute
Contact person: Regina N. Amirkulieva, regina-amirkulieva@yandex.ru
Regardless of the cause of the epiretinal membrane, surgical removal is the only treatment option. The choice of surgical treatment tactics remains an urgent problem for ophthalmologists and a controversial topic for researchers. A number of studies have shown that peeling of the inner boundary membrane improves maximally corrected visual acuity and reduces the severity of metamorphosis. Currently, there are no clear criteria for surgical indications, so each ophthalmic surgeon chooses his own strategy and duration of surgical treatment.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.