количество статей
7376
Загрузка...
Пожалуйста, авторизуйтесь:
Практика
Поражение кожи при саркоидозе
Эффективная фармакотерапия. Пульмонология и оториноларингология. № 4
- Аннотация
- Статья
- Ссылки
Представлены два клинических случая саркоидоза кожи в сочетании с внутригрудным поражением. Показано, что применение противомалярийных препаратов, глюкокортикостероидов и метотрексата эффективно у таких пациентов, что выражается в положительной динамике изменений кожи, внутригрудных лимфатических узлов и легких. Отмечено, что динамика кожных поражений при саркоидозе нередко соответствует динамике внутригрудных изменений и служит индикатором эффективности терапии.
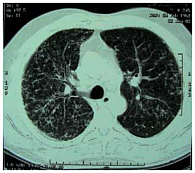
Рис. 1. Клинический случай 1. Диссеминация в сочетании с интерстициальными изменениями при рентгеновской компьютерной томографии (РКТ) органов грудной клетки у больного саркоидозом
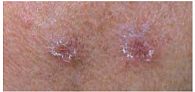
Рис. 2. Клинический случай 1. Ограниченные изменения кожи головы у больного саркоидозом
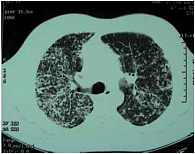
Рис. 3. Клинический случай 1. Отрицательная динамика при РКТ после 8 месяцев терапии пентоксифиллином по 0,2 г 3 раза в день и витамином E по 200 мг 2 раза в день (увеличение количества очагов в легких, множественные очаги в плевре) у больного саркоидозом
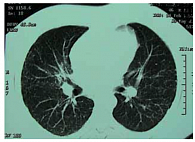
Рис. 4. Клинический случай 1. Положительная динамика при РКТ после 6 месяцев терапии преднизолоном по 30 мг в день и витамином E у больного саркоидозом
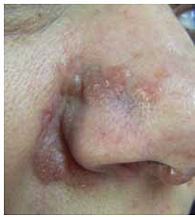
Рис. 5. Клинический случай 2. Саркоидоз кожи («ознобленная волчанка»)
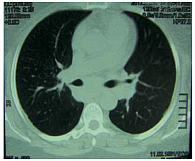
Рис. 6. Клинический случай 2. Увеличенные внутригрудные лимфатические узлы (больше слева) при РКТ у больной саркоидозом
Поражение кожи встречается почти у каждого 3-го больного системным саркоидозом. Распространенность различных типов поражения кожи варьирует как между расами, так и между отдельными индивидуумами. В России частота поражения кожи при саркоидозе, по данным клиник, где наблюдают больных легочным и системным саркоидозом, составляет 22,5% случаев, тогда как по данным дерматологов – 63,4%. Поражение кожи может быть первым замеченным проявлением заболевания. Специфичны для саркоидоза узлы, бляшки, макуло-папулезные изменения, lupus pernio, рубцовый саркоидоз. К редким проявлениям относят лихеноидные, псориазоподобные изменения, язвы, ангиолюпоид, ихтиоз, алопецию, гипопигментированные пятна, поражение ногтей и подкожный саркоидоз. Саркоидоз также может проявляться аннулярными, индуративными бляшками (granuloma annulare) [3]. Поражение кожи при саркоидозе расценивают как специфическое, если биопсия выявляет неказеифицирующиеся гранулемы, и неспецифическое – при узловатой эритеме. Биопсия кожи позволяет рано диагностировать саркоидоз при помощи малоинвазивной процедуры. Поражения кожи имеют прогностическое значение. Синдром Лёфгрена обычно сопровождается хорошим прогнозом и спонтанной ремиссией. Макуло-папулезные изменения и подкожные узлы наиболее часто сопровождаются спонтанной ремиссией в течение двух лет, тогда как бляшки и особенно «ознобленная волчанка» являются признаками хронической болезни. Большинство поражений кожи имеют умеренную симптоматику и не требуют лечения. Однако хронические поражения кожи, особенно lupus pernio, приводят к обезображиванию человека и имеют сильное психологическое и социальное влияние. Лечение таких изменений является проблемой, поскольку такие пациенты не всегда отвечают на общепринятую терапию [4]. Тем не менее описание отдельных случаев свидетельствует о курабельности саркоидоза кожной локализации. Так, у 28-летней женщины, у которой саркоидоз проявлялся фиолетовыми бляшками на лице, терапия гидроксихлорохином по 200 мг 2 раза в день в течение 3 месяцев не привела к полному разрешению изменений, только преднизолон в дозе 1 мг/кг с последующим снижением дозы в течение 5 недель обеспечил ремиссию и отсутствие рецидива в течение 6 месяцев наблюдения. У 52-летней пациентки с множественными поражениями кожи трехнедельная терапия гидроксихлорохином с низкими дозами преднизолона оказалась достаточной для разрешения изменений. У 15-летнего мальчика с изолированным саркоидозом кожи лица эффективным оказалось сочетание гидроксихлорохина с местным применением флутиказона – отмечено полное разрешение кожных проявлений спустя 4 месяца [5].
Приводим два клинических случая доказанного на тканевом уровне саркоидоза кожи в сочетании с внутригрудным поражением.
Клинический случай 1
У больного А., 49 лет, служащего, при очередном флюорографическом обследовании была обнаружена двусторонняя диссеминация. У больного не было жалоб. При объективном исследовании были пропальпированы надключичные лимфатические узлы. Дыхание было везикулярным, хрипы не выслушивались. Изменений кожи, поражений глаз и суставов не было обнаружено. Больной был направлен в противотуберкулезный диспансер. Реакция Манту была положительной – папула 16 мм (2 туберкулиновые единицы (ТЕ) туберкулина очищенного (ППД-Л)), кислотоустойчивые микобактерии (КУМ) в мокроте выявлены не были. Был предположен диссеминированный туберкулез легких и назначен комплексный противотуберкулезный препарат Майрин-П (изониазид + пиразинамид + рифампицин + этамбутол). Спустя 2 месяца клинический эффект от лечения отсутствовал, и после фтизиатрической комиссии противотуберкулезная терапия была отменена, выставлен диагноз «саркоидоз», пациент направлен к пульмонологу. Повторно проведенная туберкулиновая проба была отрицательной, КУМ обнаружены не были. Функция внешнего дыхания не страдала (форсированная жизненная емкость легких (ФЖЕЛ) составила 125%, объем форсированного выдоха за 1 секунду (ОФВ₁) – 127% от должных величин), диффузионная способность легких по окиси углерода (DLco) – 125% от должной. В клиническом анализе крови: СОЭ 8 мм/час, лейкоцитов 7 × 10⁹/л, лимфоцитов в лейкоформуле – 31%. Ультразвуковое исследование (УЗИ) органов брюшной полости патологии не выявило. При рентгеновской компьютерной томографии (РКТ) органов грудной клетки имела место диссеминация в сочетании с интерстициальными изменениями (рис. 1). При тщательном осмотре были выявлены ограниченные изменения кожи головы (рис. 2) и тела. Была проведена биопсия кожи, которая обнаружила хроническое гранулематозное воспаление саркоидного типа. Был выставлен окончательный клинический диагноз: «саркоидоз внутригрудных лимфатических узлов и легких, периферических лимфатических узлов и кожи». Учитывая большой объем поражения и полиорганность, была запланирована терапия системными стероидами, от которой больной отказался. В качестве альтернативы был назначен пентоксифиллин по 0,2 г 3 раза в день и витамин E по 200 мг 2 раза в день. Спустя 8 месяцев этой терапии больной чувствовал себя удовлетворительно, но кожные изменения оставались неизменными. При проведении РКТ в динамике было отмечено ухудшение картины – увеличение количества очагов в легких, множественные очаги в плевре (рис. 3). Функция дыхания оставалась в пределах нормы, но динамика была отрицательной (ФЖЕЛ 103%, ОФВ₁ 105% от должных, DLco 117% от должной). Был назначен преднизолон в суточной дозе 30 мг (утро – день) и витамин Е. Спустя 6 месяцев терапии кожные проявления прошли, согласно РКТ-картине была достигнута положительная динамика (рис. 4). К этому моменту суточная доза преднизолона оставалась 10 мг. Однако стероидная терапия сопровождалась такими явлениями, как увеличение массы тела (с 79 кг до 94 кг), снижение остроты зрения, разрушение зубов. Через 3 месяца лечение преднизолоном (курс 9 месяцев) было завершено, но в это время появились слабость, изменения на коже головы, свидетельствовавшие о начале обострения после отмены преднизолона. Пациенту было предложено провести терапию метотрексатом, но он отказался, и ему был начат повторный курс стероидной терапии.
Клинический случай 2
Больная К., 41 год, была выявлена при обращении к терапевту по поводу слабости, прогрессирующих изменений кожи лица. Был выставлен диагноз «себорейный дерматит», но изменения кожи стали грубыми (рис. 5); пациентка была направлена к онкологу, который в короткие сроки сделал биопсию кожи и выявил неказеифицирующиеся эпителиоидноклеточные гранулемы с гигантскими многоядерными клетками. Был диагностирован саркоидоз кожи («ознобленная волчанка»). Жалоб со стороны легких не было, дыхание было жестким, но хрипы не выслушивались. На РКТ были выявлены увеличенные внутригрудные лимфатические узлы больше слева (рис. 6). Параметры спирометрии были в пределах нормы (ФЖЕЛ 87,5%, ОФВ₁ 90,9% от должных). Изменений в гемограмме не было, общий Са крови составлял 2,09 ммоль/л. Функциональные пробы печени были нормальными. Больная страдала сахарным диабетом 2 типа, ожирением, гипертонической болезнью, что делало применение глюкокортикостероидов небезопасным. С пациенткой была обсуждена тактика дальнейшей терапии, она дала согласие на применение цитостатических препаратов, и ей был назначен метотрексат 1 раз в неделю внутрь: в первую неделю 5 мг, во вторую – 10 мг и с третьей недели и далее – 15 мг сроком на 6 месяцев при ежемесячном контроле количества лейкоцитов и лимфоцитов периферической крови, а также активности аланин- и аспартатаминотрансферазы для раннего выявления нежелательных явлений применения метотрексата. Больная лечение переносила хорошо. К пятому месяцу изменения на коже исчезли полностью. На рентгенограммах оставалась умеренная лимфаденопатия средостения.
Заключение
Данные литературы и результаты собственных наблюдений свидетельствовали о большой практической значимости распознавания кожных проявлений саркоидоза и верификации полиорганного поражения с помощью малоинвазивной процедуры – биопсии кожи. Перспективными способами терапии кожных форм саркоидоза остаются противомалярийные препараты, глюкокортикоиды и метотрексат. Отмечено, что динамика кожных поражений при саркоидозе, как правило, соответствует динамике внутригрудных изменений и служит индикатором эффективности терапии.
Новости на тему
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.