Применение ингибитора дипептидилпептидазы 4 алоглиптина при сахарном диабете 2 типа у пациентов с хронической болезнью почек и гипофункцией щитовидной железы
- Аннотация
- Статья
- Ссылки
- English
Материал и методы. Обследовано 43 больных СД 2 типа с ХБП С1–3 в сочетании с ПГ.
Исходно все пациенты получали терапию производными сульфонилмочевины в сочетании с метформином, которая не привела к достижению индивидуального целевого гликемического контроля (уровень гликированного гемоглобина (НbA1c) от 8,2 до 10,0%).
Сформированы две группы по 25 и 18 человек. Пациентам первой группы к лечению был добавлен алоглиптин в дозе 25 мг/сут. Во второй группе инициирована базальная инсулинотерапия.
Проведены общеклиническое обследование, исследование альбуминурии (АУ), тиреоидных гормонов, инсулина с расчетом HOMA-IR и HOMA-β, адипокинов – лептина, ингибитора активатора плазминогена 1 (PAI-1), интерлейкина 6, фактора некроза опухоли α. Скорость клубочковой фильтрации (СКФ) рассчитывали по формуле CKD-EPI-creat (2009 г.). Оценена также толщина интраабдоминального жира (ИАЖ) с помощью ультразвукового исследования (УЗИ). Осуществлено суточное мониторирование артериального давления (СМАД). Эндотелийзависимую вазодилатацию (ЭЗВД) определяли по приросту диаметра плечевой артерии – Δd (1999 г.).
Результаты. За период наблюдения (24 недели) в обеих группах отмечено снижение уровня НbA1c: в первой группе на 0,75% (р = 0,0765), во второй – на 1,1% (р = 0,0474). Кроме того, в первой группе статистически значимо уменьшились постпрандиальная гликемия, уровень общего холестерина, наметилась тенденция к снижению холестерина липопротеинов низкой плотности. HOMA-IR уменьшился на 1,22, HOMA-β увеличился на 16,40 усл. ед. Отмечена тенденция к снижению индекса массы тела (-1,54 кг/м2), значимое уменьшение толщины ИАЖ по данным УЗИ, адипокинов (лептина и PAI-1). В первой группе показатель ЭЗВД – Δd продемонстрировал явную тенденцию к увеличению – с 9,78 (4,39; 16,65) до 19,44 (11,11; 21,95) мм (р = 0,0566), при этом через 24 недели он достоверно отличался от показателя второй группы – 9,33 (5,82; 12,2) мм (p = 0,0365). В первой группе медиана АУ снизилась с 20,0 до 5,0 мг/л (р = 0,4111). В обеих группах не наблюдалось значимого изменения СКФ.
Заключение. Применение алоглиптина в комбинированной терапии сахарного диабета 2 типа у пациентов с ХБП в сочетании с гипофункцией щитовидной железы способствует улучшению показателей углеводного и липидного обмена, эндотелийзависимой вазодилатации и функциональной активности β-клеток, уменьшению инсулинорезистентности, толщины интраабдоминальной жировой ткани и уровня ряда адипокинов.
Материал и методы. Обследовано 43 больных СД 2 типа с ХБП С1–3 в сочетании с ПГ.
Исходно все пациенты получали терапию производными сульфонилмочевины в сочетании с метформином, которая не привела к достижению индивидуального целевого гликемического контроля (уровень гликированного гемоглобина (НbA1c) от 8,2 до 10,0%).
Сформированы две группы по 25 и 18 человек. Пациентам первой группы к лечению был добавлен алоглиптин в дозе 25 мг/сут. Во второй группе инициирована базальная инсулинотерапия.
Проведены общеклиническое обследование, исследование альбуминурии (АУ), тиреоидных гормонов, инсулина с расчетом HOMA-IR и HOMA-β, адипокинов – лептина, ингибитора активатора плазминогена 1 (PAI-1), интерлейкина 6, фактора некроза опухоли α. Скорость клубочковой фильтрации (СКФ) рассчитывали по формуле CKD-EPI-creat (2009 г.). Оценена также толщина интраабдоминального жира (ИАЖ) с помощью ультразвукового исследования (УЗИ). Осуществлено суточное мониторирование артериального давления (СМАД). Эндотелийзависимую вазодилатацию (ЭЗВД) определяли по приросту диаметра плечевой артерии – Δd (1999 г.).
Результаты. За период наблюдения (24 недели) в обеих группах отмечено снижение уровня НbA1c: в первой группе на 0,75% (р = 0,0765), во второй – на 1,1% (р = 0,0474). Кроме того, в первой группе статистически значимо уменьшились постпрандиальная гликемия, уровень общего холестерина, наметилась тенденция к снижению холестерина липопротеинов низкой плотности. HOMA-IR уменьшился на 1,22, HOMA-β увеличился на 16,40 усл. ед. Отмечена тенденция к снижению индекса массы тела (-1,54 кг/м2), значимое уменьшение толщины ИАЖ по данным УЗИ, адипокинов (лептина и PAI-1). В первой группе показатель ЭЗВД – Δd продемонстрировал явную тенденцию к увеличению – с 9,78 (4,39; 16,65) до 19,44 (11,11; 21,95) мм (р = 0,0566), при этом через 24 недели он достоверно отличался от показателя второй группы – 9,33 (5,82; 12,2) мм (p = 0,0365). В первой группе медиана АУ снизилась с 20,0 до 5,0 мг/л (р = 0,4111). В обеих группах не наблюдалось значимого изменения СКФ.
Заключение. Применение алоглиптина в комбинированной терапии сахарного диабета 2 типа у пациентов с ХБП в сочетании с гипофункцией щитовидной железы способствует улучшению показателей углеводного и липидного обмена, эндотелийзависимой вазодилатации и функциональной активности β-клеток, уменьшению инсулинорезистентности, толщины интраабдоминальной жировой ткани и уровня ряда адипокинов.




Введение
Увеличение популяции больных сахарным диабетом (СД) и хронической болезнью почек (ХБП) – одна из актуальных проблем современной медицины.
Согласно данным Международной диабетической федерации, количество взрослых (в возрасте 20–79 лет) больных СД увеличилось с 285 млн в 2009 г. до 537 млн в 2021 г. По прогнозам, к 2030 г. их будет насчитываться 643 млн, к 2045 г. – 783 млн [1]. При этом прирост заболеваемости в основном происходит за счет СД 2 типа.
СД 2 типа увеличивает риск развития ХБП в 2,6 раза, смерти из-за почечной патологии – в 3,0 раза [2, 3]. К 2035 г. ожидается увеличение популяции страдающих СД и ХБП до 177,6 млн [4].
Наличие гипотиреоза у больных СД 2 типа оказывает дополнительное отрицательное влияние на показатели углеводного и липидного обмена, инсулинорезистентность, функцию эндотелия, скорость клубочковой фильтрации (СКФ) и служит фактором риска формирования диабетической нефропатии (ДН) и ХБП, что требует дополнительного изучения и поиска оптимальных методов лечения.
Согласно национальным клиническим рекомендациям, основными принципами лечения ХБП при СД являются оптимизация гликемического контроля, контроля артериального давления (АД) (с обязательным назначением ингибиторов ренин-ангиотензиновой системы в отсутствие противопоказаний), диетотерапия (ограничение животного белка и соли), коррекция дислипидемии, анемии, минерально-костных нарушений [5].
Достижение индивидуальной целевой гликемии считается наиболее важным аспектом лечения и профилактики прогрессирования ХБП у пациентов с СД, что убедительно доказано в крупнейших исследованиях, таких как DCCT, UKPDS, ADVANCE.
В соответствии с принципами лечения ДН и рекомендациями по персонализации выбора сахароснижающих препаратов, для снижения риска кардиоваскулярных событий и прогрессирования ХБП следует рассмотреть возможность назначения препаратов с кардио- и нефропротективным эффектами [5].
Известно, что ген рецептора глюкагоноподобного пептида 1 (ГПП-1) экспрессируется во многих органах – поджелудочной железе, головном мозге, а также в почках, где он локализуется в стенках приносящих и выносящих артериол клубочков [6].
Доказан кардиопротективный эффект агонистов рецепторов глюкагоноподобного пептида 1 (арГПП-1). Так, согласно данным метаанализа, арГПП-1 достоверно снижали риск основных неблагоприятных сердечных событий (Major Adverse Cardiac Events – MACE), смерти от сердечно-сосудистых причин и любых причин [7].
Нефропротективный эффект арГПП-1 обусловлен как гликемическими, так и негликемическими (плейотропными) эффектами: уменьшением альбуминурии (АУ), уровня провоспалительных цитокинов, маркеров оксидативного стресса, продукции молекул клеточной адгезии в клетках эндотелия клубочков. Снижение массы тела также приводит к уменьшению факторов риска почечной дисфункции [8].
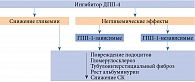
Потенциальные механизмы нефропротективного действия арГПП-1 и ингибиторов дипептидилпептидазы 4 (иДПП-4) представлены на рис. 1 и 2 [6, 9].
Натрийуретический эффект ГПП-1 связан с ингибированием активности Na+/H+-антипортера 3 в клетках проксимальных канальцев [10, 11]. Подавление его активности сопровождается усилением натрийуреза [10].
Механизм влияния иДПП-4 на углеводный обмен обусловлен ингибированием ДПП-4, разрушающей такие инкретины, как глюкагоноподобный пептид 1 и глюкозозависимый инсулинотропный полипептид (ГИП).
Результаты метаанализов подтверждают глюкозозависимый сахароснижающий эффект препаратов, отсутствие серьезных побочных эффектов и кардиоваскулярную безопасность [7]. Установлено, что глиптины приводят к снижению уровня HbA1c в среднем на 0,4–1,0% при моно- или комбинированной терапии с другими пероральными сахароснижающими препаратами, при этом около 40% пациентов достигают целевого значения HbA1c менее 7,0% [12, 13].
Главная задача современной диабетологии – предотвращение и замедление развития поздних сосудистых осложнений СД, которые приводят к ранней инвалидизации и смерти пациентов.
В настоящее время наряду с показателями гликемии и HbA1c особое внимание уделяется вариабельности гликемии. Показано, что периодические подъемы глюкозы от 5 до 15 ммоль/л активируют свободнорадикальные процессы и ухудшают эндотелийзависимую вазодилатацию (ЭЗВД) в большей степени, чем стабильная гипергликемия в пределах 10–15 ммоль/л [14–16]. Негативное влияние вариабельности гликемии сопоставимо с воздействием таких факторов, как артериальная гипертензия (АГ), дислипидемия и пожилой возраст. Cредняя амплитуда колебаний гликемии (Mean Amplitude of Glycemic Excursions – MAGE) ≥ 3,4 ммоль/л была независимым предиктором развития коронарного атеросклероза [17]. В исследованиях in vitro отмечена значимая роль вариабельности гликемии в стимуляции апоптоза тубулоинтерстициальных клеток почек [18].
Доказано, что иДПП-4, глюкозозависимо влияя на постпрандиальную гипергликемию и секрецию глюкагона, а также на аппетит и замедление пассажа пищи по желудочно-кишечному тракту, уменьшают вариабельность гликемии [18, 19]. В исследовании S. Arnolds и соавт. при обследовании трех групп пациентов с СД 2 типа, получавших в комбинации с гларгином метформин, эксенатид и иДПП-4, наименьшие показатели площади под кривой (Area Under the Curve – AUC), MAGE и частоты гипогликемических состояний были в группе иДПП-4 [20].
В исследовании EXAMINE частота гипогликемий в группе монотерапии алоглиптином составила 1,5% по сравнению с 1,6% в группе плацебо. При сравнении с глипизидом отмечено преимущество алоглиптина. Так, гипогликемия была выявлена у 5,4% принимавших алоглиптин и 26,0% получавших глипизид [21].
В доклинических исследованиях показаны как кардиоваскулярные, так и нефропротективные свойства иДПП-4, связанные с гликемическими и негликемическими эффектами (рис. 3) [6].
При исследовании биоптатов почек пациентов с ДН обнаружено повышение экспрессии ДПП-4 на поверхности клеток эпителия и эндотелия в почечных клубочках и проксимальных канальцах [22–24]. Это способствует реализации ГПП-1-независимых почечных эффектов иДПП-4.
Согласно результатам экспериментальных исследований, иДПП-4 на фоне улучшения углеводного и липидного обмена способствовали снижению мочевины в крови и малонового диальдегида в тканях почек, толщины базальной мембраны клубочков, проявлений гломерулосклероза, гиалиноза клубочков и артериол, степени интерстициального фиброза [25, 26], тубулярной атрофии [27], АУ [28–30], белка подоцитов нефрина [31], фактора некроза опухоли α (ФНО-α), интерлейкина 1β (ИЛ-1β), С-реактивного белка, что сопровождалось торможением апоптоза и оксидативного стресса [32, 33]. В эксперименте введение алоглиптина приводило к увеличению диуреза и экскреции натрия [34].
В клинических исследованиях иДПП-4 также продемонстрировали положительное влияние на АУ [35, 36], креатинин [37], соотношение «альбумин/креатинин мочи» [38, 39], показатели липидного спектра, HOMA-IR, С-реактивный белок, экскрецию коллагена IV с мочой (маркера клубочковой дисфункции) [25].
В исследовании ENTIRE при приеме алоглиптина наблюдалось значимое снижение уровня HbA1c в среднем на 1,1%, при этом 53% обследованных достигли HbA1c менее 7,0% [40]. При переходе с ситаглиптина в дозе 25 мг/сут на алоглиптин в дозе 50 мг/сут на фоне комбинации с блокаторами рецепторов ангиотензина II у пациентов с СД 2 типа отмечалось уменьшение АУ и маркеров оксидативного стресса. При сравнении с другими иДПП-4 снижение АУ было наиболее выраженным в группе алоглиптина [41, 42].
В исследовании H. Takeda и соавт. у пациентов с СД 2 типа через три месяца на фоне приема алоглиптина уровень HbA1c уменьшился на 0,74 ± 1,45% во всех возрастных группах. Снижение СКФ было незначительным и составило 1,5–6,5 мл/мин/1,73 м2 в течение года [43].
При изучении влияния вариабельности гликемии на формирование хронических осложнений СД установлено, что алоглиптин способствовал уменьшению стандартного отклонения с 40,4 до 27,4 мг/дл к 22-му и до 28,8 мг/дл к 28-му дню терапии [44].
В клинических исследованиях также показано положительное влияние алоглиптина на липидный обмен – значимое снижение холестерина липопротеинов низкой плотности (ХС-ЛПНП) при длительном применении [45, 46].
В свете гемодинамической теории формирования ДН и рассмотрения АГ как фактора риска развития и прогрессирования ДН и ХБП актуальными представляются результаты исследования S. Kishimoto и соавт. Так, лечение алоглиптином в течение одного года помимо значимого уменьшения уровня HbA1c сопровождалось значимым снижением систолического АД (САД) – с 137 до 120 мм рт. ст. (р < 0,01) и диастолического АД (ДАД) – с 79 до 70 мм рт. ст. (р < 0,01), а также уменьшением жесткости артерий [47].
Одной из причин развития эндотелиальной дисфункции при СД, АГ, ишемической болезни сердца, гиперлипидемии может быть нарушение в системе эндотелиальных клеток-предшественников [48]. В работах R. Negro и соавт. указано на увеличение их продукции у больных СД 2 типа при терапии алоглиптином [49] и гликлазидом [50]. Кроме того, в эксперименте алоглиптин способствовал активации аутофагии в периваскулярной жировой ткани, что приводило к улучшению ЭЗВД [51].
Безопасность алоглиптина (в том числе отсутствие побочных эффектов со стороны сердечно-сосудистой системы и почек) подтверждена в крупномасштабных исследованиях. Низкий риск гипогликемий, нейтральное влияние на вес и потенциальное улучшение функции β-клеток [52] – важные компоненты терапии иДПП-4 в реальной клинической практике. Представлены убедительные данные о том, что лечение алоглиптином не ассоциируется с повышением риска развития панкреатита или рака поджелудочной железы [48].
В настоящее время в литературе не опубликованы данные о предпочтительном применении тех или иных групп пероральных сахароснижающих препаратов у больных СД 2 типа, имеющих коморбидную патологию – сочетание СД с гипофункцией щитовидной железы. Проведено ограниченное количество исследований, посвященных связи между гормонами щитовидной железы и инкретиновой системой. При этом их результаты довольно противоречивы. Так, в эксперименте выявлено отсутствие пика ответа ГИП тиреоидэктомированных крыс при проведении перорального глюкозотолерантного теста [53].
При исследовании инкретинового эффекта S. Alemdar и соавт. обнаружили, что у пациентов с некомпенсированным гипотиреозом пики концентрации ГПП-1 и ГИП отмечаются на 90-й минуте проведения перорального глюкозотолерантного теста, у лиц без нарушения функции щитовидной железы – на 30-й минуте [54]. После достижения эутиреоидного состояния пиковые уровни ГПП-1 и ГИП также определялись через 30 минут. Авторы исследования сделали вывод о нарушении в системе инкретинового эффекта при гипотиреозе в виде снижения инкретинового ответа [54].
С учетом доказанного положительного влияния препаратов группы инкретинов на углеводный и липидный обмен, вариабельность гликемии, артериальное давление, функциональное состояние эндотелия, системное воспаление, массу тела не вызывает сомнения целесообразность их использования при лечении больных СД 2 типа с гипофункцией щитовидной железы. Кроме того, принимая во внимание потенциальные нефропротективные эффекты и возможность использования иДПП-4 при снижении СКФ, следует рассматривать возможность их назначения при любой стадии ХБП [5].
Цель исследования
Целью настоящего исследования стала оценка эффективности иДПП-4 алоглиптина у пациентов с СД 2 типа и ХБП в сочетании с первичным гипотиреозом (ПГ) в отношении коррекции углеводного и липидного обмена, артериального давления, эндотелиальной дисфункции, показателей функции почек и активности интраабдоминальной жировой ткани.
Материал и методы
Обследовано 43 больных СД 2 типа с ХБП С1–3 в сочетании с ПГ (у 22 – аутоиммунный тиреоидит, у троих – послеоперационный гипотиреоз). Средний возраст пациентов составил 55 (52; 57) лет, длительность СД – 12 (10; 14) лет, длительность гипотиреоза – 8 (7; 9) лет, индекс массы тела (ИМТ) – 32,6 (27,9; 36,0) кг/м2.
Исходно все обследуемые получали терапию производными сульфонилмочевины гликлазидом МВ в дозе 90–120 мг/сут, глимепиридом в дозе 4 мг/сут в сочетании с метформином в дозе 2000–2500 мг/сут, которая не привела к достижению индивидуальной целевой гликемии (уровень гликированного гемоглобина (НbA1c) – от 8,2 до 10,0%).
Были сформированы две группы по 25 и 18 человек, сопоставимые по возрасту, длительности СД, ИМТ, уровню НbA1c, показателям липидного профиля, АД, АУ и СКФ.
У пациентов первой группы к лечению добавлен алоглиптин в дозе 25 мг/сут, во второй группе инициирована инсулинотерапия базальным компонентом – аналогами инсулина (инсулином гларгин, инсулином детемир).
Исследованы параметры углеводного обмена (HbA1c, глюкоза крови натощак (ГКН), постпрандиальная гликемия (ППГ)), липидного обмена (общий холестерин (ОХС), ХС-ЛПНП, холестерин липопротеинов высокой плотности (ХС-ЛПВП), триглицериды (ТГ)), АУ в утренней порции мочи (аппарат NycoCard Reader производства Axis-Shield, Норвегия), тиреоидные гормоны (тиреотропный гормон, свободный тироксин), инсулин с расчетом индекса инсулинорезистентности (Homeostasis Model Assessment of Insulin Resistance – HOMA-IR) и показателя функциональной активности β-клеток (Homeostasis Model Assessment β – HOMA-β). Концентрации гормонов и цитокинов жировой ткани – ингибитора активации плазминогена 1 (PAI-1), лептина, ИЛ-6, ФНО-α определяли методом иммунофлуоресцентного анализа. СКФ рассчитывали по формуле Chronic Kidney Disease Epidemiology Collaboration (CKD-EPI) на основании уровня креатинина (CKD-EPI-creat, 2009 г.). Для суточного мониторирования артериального давления (СМАД) использовали аппарат системы «Валента» (Россия). Оценку ЭЗВД проводили по методике D. Celermajer (1999 г.) с определением прироста диаметра плечевой артерии (Δd). Оценка толщины интраабдоминального жира (ИАЖ) проводилась с помощью ультразвукового исследования (УЗИ) на аппарате LOGIQ Book XP (General Electric Medical Systems, Китай).
В исследование не включали пациентов с СД 1 типа, обострением инфекций мочевыводящих путей, ХБП C4–5.
Статистический анализ результатов выполнен с использованием программы Statistica 12.0 (StatSoft Inc., США). Оценка распределения признаков (проверка нормальности) осуществлялась с помощью критерия Колмогорова – Смирнова. Описание количественных признаков представлено в виде медианы с указанием нижнего и верхнего квартилей (Me (Q25; Q75)). Межгрупповые различия независимых выборок оценивали с использованием критерия Манна – Уитни, ранговую корреляцию признаков – коэффициента Спирмена. Статистически значимыми считалиcь различия при р < 0,05.
Перед включением в исследование все пациенты добровольно подписали информированное согласие.
Протокол исследования одобрен локальным этическим комитетом ФГБОУ ВО РязГМУ Минздрава России.
Результаты
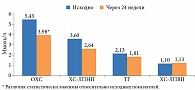
За время наблюдения (24 недели) в обеих группах отмечено улучшение параметров углеводного обмена: снижение уровня НbA1c в первой группе на 0,75% (р = 0,0765), во второй – на 1,10% (р = 0,0474). В первой группе также выявлено статистически значимое снижение ППГ, ОХС, явная тенденция к уменьшению уровня ХС-ЛПНП, снижение HOMA-IR на 1,22 и увеличение HOMA-β на 16,4 усл. ед. (рис. 4 и 5). Во второй группе наметилась тенденция к снижению ГКН (р = 0,0517), вероятно, обусловленная эффектом базального инсулина.
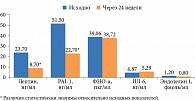
ИМТ достоверно не изменился. Однако в первой группе отмечена тенденция к его снижению (-1,54 кг/м2), а во второй – к увеличению (+1,96 кг/м2).
При оценке динамики толщины ИАЖ в первой группе наблюдалось значимое ее уменьшение относительно исходных показателей, а также относительно показателей второй группы. Через 24 недели во второй группе толщина ИАЖ увеличилась (рис. 6). При этом динамика подкожного жира не зафиксирована.
Через 24 недели в первой группе выявлено значимое снижение уровня лептина и PAI-1 (рис. 7).
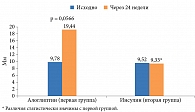
Уровень эндотелина 1, характеризующего синтетическую функцию эндотелия, уменьшился незначимо (см. рис. 7). При этом показатель ЭЗВД на фоне терапии продемонстрировал явную тенденцию к увеличению в первой группе. При межгрупповом сравнении через 24 недели Δd в первой группе более чем в два раза был выше, чем во второй (рис. 8).
При анализе результатов СМАД явной динамики САД и ДАД через 24 недели не установлено. При этом на фоне лечения алоглиптином отмечена тенденция к снижению индекса времени САД 24 с 32,96 (3,33; 72,41) до 17,39 (0,53; 15,00) % (р = 0,5574) и повышению суточного индекса ДАД с 9,00 (2,60; 16,20) до 13,51 (5,06; 20,00) % (р = 0,2130). Через 24 недели терапии в первой группе САД 24 было на 8 мм рт. ст. ниже, суточный индекс САД – в три раза выше, суточный индекс ДАД – на 5,26% больше, чем во второй группе. Однако различия были статистически незначимые.
Медиана АУ на фоне терапии снизилась с 20,0 до 5,0 мг/л (р = 0,4111) в первой группе и возросла с 0,0 до 20,0 мг/л (р = 0,2691) во второй группе. Значимого изменения СКФ за период наблюдения в обеих группах не отмечено.
Переносимость алоглиптина была хорошей. Явных гипогликемических состояний и побочных явлений не наблюдалось.
Заключение
Применение алоглиптина в комбинированной терапии СД 2 типа у больных ХБП в сочетании с гипофункцией щитовидной железы способствует улучшению показателей углеводного обмена (с преимущественным влиянием на постпрандиальную гликемию), липидного спектра, эндотелийзависимой вазодилатации, снижению альбуминурии, массы тела, толщины интраабдоминальной жировой ткани и уровня ряда адипокинов, влияет на инсулинорезистентность и функциональную активность β-клеток. Это подтверждает целесообразность использования данного препарата при лечении больных СД 2 типа с гипофункцией щитовидной железы и ХБП на любой стадии.
S.V. Berstneva, PhD, O.M. Uryasyev, MD, PhD, Prof., M.N. Kuzin, K.M. Kuzina
I.P. Pavlov Ryazan State Medical University
Ryazan Regional Clinical Hospital
SM-Clinic Medical Center, Ryazan
Contact person: Svetlana V. Berstneva, berst.ru@mail.ru
The aim of the study was to evaluate the effectiveness of alogliptin in patients with type 2 diabetes mellitus (DM) and chronic kidney disease (CKD) in combination with primary hypothyroidism (PH).
Material and methods. 43 patients with type 2 diabetes with CKD C1–3 in combination with PH were examined.
Initially, all patients received therapy with sulfonylurea derivatives in combination with metformin, which did not lead to the achievement of individual target glycemic control (glycated hemoglobin (HbA1c) level from 8.2 to 10.0%).
Two groups of 25 and 18 people were formed. Patients of the first group were treated with alogliptin at a dose of 25 mg/day. Basal insulin therapy was initiated in the second group.
The general clinical examination and study of albuminuria (AU), thyroid hormones, insulin with the calculation of HOMA-IR and HOMA-β, adipokines – leptin, plasminogen activator inhibitor 1 (PAI-1), interleukin 6, tumor necrosis factor α were carried out. The glomerular filtration rate (GFR) was calculated using the formula CKD-EPI-creat (2009). The thickness of intraabdominal fat (IAF) was also estimated using ultrasound. Daily monitoring of blood pressure (DMBP) was carried out. Endothelium-dependent vasodilation (EDV) was determined by the increase in the diameter of the brachial artery – Δd (1999).
Results. During the follow-up period (24 weeks), both groups showed the decrease in the level of HbA1c: in the first group by 0.75% (p = 0.0765), in the second – by 1.1% (p = 0.0474). In addition, in the first group, postprandial glycaemia and the level of total cholesterol significantly decreased, and there was the tendency to decrease low-density lipoprotein cholesterol. HOMA-IR decreased by 1.22, HOMA-β increased by 16.40 units. There was the tendency to decrease the body mass index (-1.54 kg/m2), the significant decrease in the thickness of the IAG according to ultrasound, adipokines (leptin and PAI-1). In the first group, the EDV – Δd indicator showed the clear tendency to increase – from 9.78 (4.39; 16.65) to 19.44 (11.11; 21.95) mm (p = 0.0566), while after 24 weeks it significantly differed from the indicator of the second group – 9.33 (5.82; 12.20) mm (p = 0.0365). In the first group, the median AU decreased from 20.0 to 5.0 mg/l (p = 0.4111). There was no significant change in GFR in both groups.
Conclusion. The use of alogliptin in the combined therapy of type 2 diabetes mellitus in patients with CKD in combination with thyroid hypofunction improves carbohydrate and lipid metabolism, endothelium-dependent vasodilation and functional activity of beta cells, reduces insulin resistance, intraabdominal adipose tissue thickness and the level of a number of adipokines.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.