Психодерматология: молекулярная общность псориаза и тревожного расстройства
- Аннотация
- Статья
- Ссылки
- English
В статье описаны общие молекулярные мишени для псориаза и тревожных расстройств как одной из моделей психодерматологии. Наиболее перспективным признан кортикотропин-рилизинг-гормон.
В статье описаны общие молекулярные мишени для псориаза и тревожных расстройств как одной из моделей психодерматологии. Наиболее перспективным признан кортикотропин-рилизинг-гормон.
Психодерматология – научное направление, возникшее на стыке психиатрии и дерматологии. Она изучает связь между кожными и психическими болезнями, которые нередко развиваются у одного и того же пациента одновременно [1].
История создания и состояние психодерматологии на современном этапе
Уже в XIX в. в научной литературе описывалась связь между кожными и психическими заболеваниями [2]. Так, в книге E. Wilson «Diseases of the skin» («Болезни кожи») (1850) в главе «Cutaneous neuroses» («Кожные неврозы») упоминаются такие болезни, как очаговая алопеция, гипопигментированные поражения кожи, зуд и дерматозойный бред. Именно эта книга положила начало психодерматологии как науки [2].
В первой половине XX в. проблема сочетанного течения дерматологических и психических заболеваний периодически освещалась в научной литературе [2, 3], однако серьезных исследований в этой области не проводилось [2]. После 1960 г. интерес к направлению резко возрос.
В настоящее время написан ряд учебников по психодерматологии [4]. Однако по-прежнему данная область знания малоизвестна научному сообществу и практикующим врачам. Только 42% опрошенных дерматологов и 22% психиатров отметили, что смогли бы диагностировать психодерматологические заболевания [1]. 18% дерматологов и 21% психиатров понимают, что такое психодерматология [1, 5].
Актуальность
Кожа не только отражает состояние организма, но и участвует в поддержании физического и психического здоровья [6].
У более трети пациентов с дерматологическими заболеваниями, обращавшихся за медицинской помощью, наблюдались проблемы с психикой, что усугубляло их общее состояние [1, 7]. Данным больным требуется как патогенетическое лечение, так и психологическая или психиатрическая помощь [4].
Актуальность научного направления определяется значительным количеством кожных заболеваний, протекающих одновременно с расстройствами психики. G. Reister и соавт. (1989) установили, что психическими расстройствами страдают 35,5% пациентов дерматологических клиник [8]. Аналогичные результаты получены A. Picardi и соавт. (2005): частота сочетания дерматологической и психической патологий в среднем составляет 30–40% [9].
Развитие кожных заболеваний может стимулировать нарушение психики. Речь, в частности, идет о таких состояниях, как тревожность, стыд и депрессия [2]. Влияние состояния кожи на состояние психики во многом обусловлено индивидуальными особенностями пациентов. Некоторые из них могут переживать из-за небольшого покраснения кожи, другие – сохранять позитивный настрой даже при диагностировании кожного заболевания [10]. Псориаз, витилиго, акне, хроническая экзема, розовые угри, нейрофибромы, болезнь Дарье и другие заболевания в силу выраженных изменений кожи способны оказывать значительное влияние на отношение пациентов с окружающими, их самооценку, психику [10, 11]. Уменьшить психологическую нагрузку позволит информирование населения о природе данных заболеваний и об отсутствии риска заражения окружающих [10].
Кроме того, кожа нередко становится объектом аутоагрессии и деструктивного поведения психических больных [2, 7]. Манипуляции, которые они производят с кожей и ее производными (ногтями, волосами), направлены на то, чтобы справиться с сильными неконтролируемыми эмоциями или тревогой. Как правило, указанные состояния возникают при диссоциативных и обсессивно-компульсивных расстройствах. Такое поведение может приводить к самоиндуцированным кожным заболеваниям, в том числе артифициальному дерматиту, щипательной болезни, онихофагии, трихотилломании.
Некоторые психосоматические реакции, ассоциирующиеся с работой вегетативной нервной системы, а также нарушения иммунной системы нередко вызывают зуд, беспричинную потливость, развитие идиопатической крапивницы [7].
У пациентов, страдающих кожными заболеваниями, чаще отмечаются тревожность, депрессия, обсессивно-компульсивное расстройство и психоз [1].
Вследствие низкой осведомленности дерматологи редко направляют пациентов к психологам. Так, опрос врачей данной специализации в Нидерландах выявил, что в год в среднем восемь пациентов получили направление к психологу или психиатру [12].
Однако многие заболевания не только обостряются в результате стресса, но и сами вызывают стресс, став одновременно его причиной и следствием [13].
Именно поэтому для успешного лечения недостаточно диагностировать патологию, нужно понять, насколько сильный стресс испытывает пациент, каковы его причины, насколько болезнь влияет на жизнь и активность больного [13]. Необходимо сочетать дерматологические и психологические методы терапии [13].
Патогенетическая связь между кожными заболеваниями и состоянием психики
Кожа выполняет различные функции. Во-первых, это крупный сенсорный орган, участвующий в передаче информации в центральную нервную систему о температуре, прикосновениях, болезненных воздействиях и т.д. Нервная система реагирует на указанные раздражители, в том числе через кожу (например, контролирует работу потовых желез) [14]. Во-вторых, это физический и химический барьер между внутренней средой организма и внешней средой [15].
Взаимосвязь между психикой и состоянием кожи может быть частично объяснена взаимоотношением нейроэндокринной и иммунной систем, так называемой нейро-иммуно-кожно-эндокринной системой (NICE). NICE-система и NICE-модель были предложены R.L. O'Sullivan и соавт. (1998) [6]. Установлено, что некоторые воспалительные заболевания кожи и психические состояния дестабилизируют NICE-систему [16].
В эмбриогенезе кожа и мозг формируются из одного и того же зародышевого листка – эктодермы. Кожа и мозг имеют общие эффекторные молекулы, в том числе нейропептиды, цитокины, глюкокортикостероиды [6].
Псориаз и тревожное расстройство
Мы попытались определить общие молекулярные мишени для псориаза и тревожного расстройства как одной из моделей психодерматологии.
Псориаз (L40.0) – хроническое воспалительное аутоиммунное заболевание кожи со сложной этиологией, развивающееся под действием как внешних, так и внутренних, наследственных факторов [17]. Ряд исследователей считают, что псориаз является системным заболеванием и затрагивает не только кожу [17].
Тревожное расстройство (F41.1) – психическое расстройство, характеризующееся общей устойчивой тревогой, не связанной с определенными объектами или ситуациями. Нередко может присутствовать страх болезни или несчастного случая, распространяющийся на себя и/или близких, а также другие разнообразные волнения и дурные предчувствия. Тревожное расстройство отличается волнообразным течением и хронификацией [18].
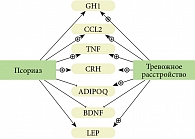
Для выявления общих молекулярных путей мы искали белковые молекулы, изменение концентрации которых отмечается как при псориазе, так и при тревожном расстройстве. Использован программный продукт Pathway Studio 9.0 с реферативной базой данных ResNet 13 (Elsivier). Для поиска белков с измененной концентрацией – фильтр Common targets (общие мишени). При этом мы оставляли только связи Quantitative change (количественные изменения). Результат работы представлен на рисунке.
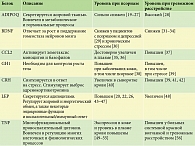
Затем был проведен анализ ссылок в связях. Результат представлен в таблице.
Обнаруженные белки: адипонектин (ADIPOQ), нейротрофический фактор мозга (BDNF), хемокин (CCL2), гормон роста (GH1), кортикотропин-рилизинг-гормон (CRH), лептин (LEP), фактор некроза опухоли (TNF) – секреторные молекулы. Этим объясняются ограничения в подходах к их исследованию: наиболее простой и нетравматичный для пациентов способ – измерение концентрации в сыворотке крови. Данные молекулы участвуют в разных клеточных процессах (см. таблицу).
Биоинформационный анализ позволил разделить выявленные молекулы на следующие группы:
- энергетический обмен – ADIPOQ, GH1 и LEP;
- гомеостаз нейронов – BDNF;
- иммунный ответ – CCL2 и TNF;
- поведенческие реакции – CRH.
Концентрация всех молекул, за исключением BDNF, при псориазе и тревожном расстройстве увеличена [19–56]. Содержание BDNF снижено. Отдельно следует отметить уровень ADIPOQ – он снижен при псориазе и повышен при тревожном расстройстве.
Наиболее перспективным из выявленных молекул признан CRH, отвечающий за возникновение чувства тревоги, страха, беспокойства, напряжения. При длительном воздействии CRH развиваются депрессивные состояния, бессонница, хроническая тревога и т.д. [57]. Увеличение концентрации данного пептида при псориазе и тревожном расстройстве свидетельствует о сходстве их патогенеза.
Другие молекулы участвуют в патогенезе рассматриваемых заболеваний аналогичным образом. Они активируют одинаковые сигнальные пути в разных тканях.
Дальнейшее изучение сигнальных путей с участием данных молекул позволит понять связь патогенеза псориаза и тревожного расстройства.
Заключение
Нами выявлены возможные молекулярные точки коморбидности псориаза и тревожного расстройства. Эти молекулы являются сигнальными пептидами и способны модулировать многие клеточные и физиологические процессы. Полученные нами данные позволят сократить количество процессов, задействованных в патогенезе псориаза и тревожного расстройства. В перспективе они будут способствовать прицельному изучению лежащих в основе психодерматологии молекулярных механизмов.
V.V. Sobolev, A.V. Tretyakov, O.I. Rudko, A.G. Soboleva, I.Ye. Danilin, I.M. Korsunskaya, Ye.A. Klimov
Center for Theoretical Problems of Physico-Сhemical Pharmacology
Scientific-Research Institute of Vaccines and Serums named after I.I. Mechnikov
University Laboratory of Diagnostics, Moscow
Lomonosov Moscow State University
People’s Friendship University of Russia
Contact person: Vladimir Vasilyevich Sobolev, vlsobolew@gmail.com
Psychodermatology – the scientific area that emerged on the border of the psychiatry and dermatology. Its relevance is determined by a significant number of skin diseases accompanied by mental disorders. This paper describes the common molecular targets for psoriasis and anxiety disorders as one of the models of psychodermatology. The corticotropin-releasing hormone is being recognized as the most promising one.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.