количество статей
7414
Загрузка...
Пожалуйста, авторизуйтесь:
Клинические случаи
Современная комбинированная терапия сахарного диабета 2 типа, или Борьба с «неподдающимся пациентом»
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Эндокринология" №1 (9)
- Аннотация
- Статья
- Ссылки
- English
Монотерапия пероральными сахароснижающими препаратами не всегда обеспечивает достижение или поддержание контроля гликемии у больных сахарным диабетом (СД) 2 типа. Автор представляет клинический случай пациентки с СД 2 типа в сочетании с артериальной гипертензией и ожирением, не достигшей целевого уровня гликемии на фоне монотерапии метформином. Обоснован выбор фиксированной комбинации метформина и глибенкламида (препарат Глибомет®) и показаны ее преимущества не только для эффективного достижения и поддержания нормогликемии у таких больных, но и в отношении фармакоэкономических параметров лечения и предупреждения развития макрососудистых осложнений заболевания.
![Таблица 1. Численность больных СД в России (Данные Государственного регистра больных сахарным диабетом на 1 января 2013 г. (по обращаемости). Адаптировано по [3])](/upload/resize_cache/iblock/fd0/195_350_1/fd0dbd27ab40354d3192126e9fe3aaa9.jpg)
Таблица 1. Численность больных СД в России (Данные Государственного регистра больных сахарным диабетом на 1 января 2013 г. (по обращаемости). Адаптировано по [3])
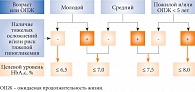
Рис. 1. Индивидуализированный выбор целевого уровня HbA1c у больных СД 2 типа
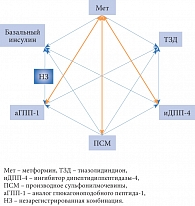
Рис. 2. Рациональные комбинации сахароснижающих препаратов у больных СД 2 типа

Рис. 3. Анамнестические данные пациентки Н.
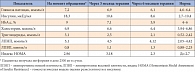
Таблица 2. Динамика показателей углеводного и липидного обмена у пациентки Н. на фоне терапии препаратом Глибомет®

Таблица 3. Дневник пациентки Н. от 10 марта 2013 г.
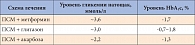
Таблица 4. Эффективность разных схем комбинированной терапии СД 2 типа

Таблица 5. Динамика показателей углеводного обмена пациентки Н. на фоне снижения дозы препарата Глибомет®

Таблица 6. Затраты на лечение СД 2 типа пациентки Н.
На протяжении длительного времени сахарный диабет (СД) вследствие своей широкой и стремительно растущей распространенности по всему миру остается одной из важнейших проблем современного здравоохранения. По данным эпидемиологических исследований, с 2010 по 2012 г. СД заболели около 86 млн человек [1]. Как подчеркивают эксперты Всемирной организации здравоохранения, это заболевание поражает людей всех возрастов и национальностей [2]. Согласно Государственному регистру больных сахарным диабетом, в Российской Федерации также отмечается неуклонный рост количества пациентов с СД. Так, если в 2009 г. было зарегистрировано 3,121 млн больных СД, то к 2012 г. эта цифра возросла до 3,779 млн человек, из которых на долю пациентов с СД 2 типа приходится более 90% (табл. 1) [3]. Важно отметить, что представленные в табл. 1 статистические данные не отражают истинную эпидемиологическую картину. По сведениям разных авторов, реальное количество больных СД в России может превышать 12 млн человек.
В настоящее время СД занимает третье место среди непосредственных причин смерти после сердечно-сосудистых и онкологических заболеваний. СД в состоянии декомпенсации способствует прогрессированию макро- и микрососудистых осложнений, которые в свою очередь приводят к инвалидизации и смерти пациентов. При этом накоплено огромное количество данных, свидетельствующих о том, что эффективный контроль СД может свести до минимума или даже предотвратить многие осложнения заболевания. Например, анализ результатов крупномасштабного исследования DCCT (Diabetes Control and Complications Trial – Исследование по контролю диабета и его осложнений) наглядно продемонстрировал, что снижение уровня гликированного гемоглобина (HbA1c) на 1% уменьшает риск развития микрососудистых осложнений – ретинопатии и нефропатии – на 35%. Напомним, исследование DCCT проводилось с 1982 по 1993 г. и было посвящено изучению влияния различных режимов лечения СД на частоту и степень тяжести поздних осложнений. В ходе данного исследования активный контроль гликемии в сочетании с нормализацией артериального давления способствовал значительному снижению риска развития ишемической болезни сердца, цереброваскулярных заболеваний, а также периферических ангиопатий у пациентов с СД 2 типа [4].
Влияние гипергликемии, особенно длительной, на увеличение сердечно-сосудистой смертности может быть обусловлено несколькими механизмами [5, 6]:
- изменением реологических свойств крови (вязкость крови увеличивается вследствие повышения коагуляции за счет активизации фактора свертывания крови VIII и фактора Виллебранда, а также увеличения количества эритроцитов);
- повышением концентрации эндотелина и С-реактивного белка;
- активизацией симпатоадреналовой системы (на фоне увеличения частоты сердечных сокращений и артериального давления развивается катехоламин-индуцированная гипокалиемия, которая провоцирует развитие аритмии);
-
усиленной вазоконстрикцией и уменьшением вазодилатации, что способствует развитию нарушения кровоснабжения миокарда и гипоксии, а также повышению риска развития нарушений ритма.
Наряду с повреждающим влиянием гипергликемии на сердечно-сосудистую систему больных СД, важно также отметить роль гипогликемии, опасной следующими последствиями:
- перенесенная гипогликемия снижает адаптивные возможности организма в отношении преодоления стрессовых ситуаций;
-
в условиях недостаточного поступления глюкозы происходит снижение продукции аденозинтрифосфата (АТФ), усиливающее энергетический голод и гипоксию миокарда. Как следствие, происходит удлинение интервала QT, снижение вариабельности сердечного ритма, что может лежать в основе развития жизнеугрожающих аритмий.
Таким образом, компенсация нарушений углеводного обмена является основной целью лечения пациента с СД 2 типа. Только применение комплексной и патогенетически обоснованной терапии, учитывающей хроническое течение заболевания, гетерогенность метаболических нарушений, прогрессирующее уменьшение массы бета-клеток, возраст больных и опасность развития гипогликемических состояний, а также необходимость восстановления нарушенной секреции инсулина, при условии достижения эффективного долгосрочного гликемического контроля позволит достичь поставленной цели – нормогликемии.
Основываясь на результатах международных исследований ACCORD, VADT, UKPDS и ADVANCE и исходя из необходимости соблюдения баланса между эффективностью и безопасностью сахароснижающей терапии, Совет экспертов Российской ассоциации эндокринологов (в состав входят авторитетнейшие отечественные ученые-клиницисты И.И. Дедов, А.С. Аметов, М.В. Шестакова и др.) предлагает установить терапевтические цели, индивидуализированные в отношении уровня НbА1с в зависимости от возраста и анамнестических данных (наличие/отсутствие эпизодов гипогликемии и тяжелых осложнений СД или соматических заболеваний) (рис. 1). При этом важно помнить о том, что в группе риска развития тяжелой гипогликемии находятся пациенты:
- пожилого возраста;
- с длительным стажем СД;
- с нарушенным распознаванием гипогликемии;
- со сниженной функцией почек и печени;
-
получающие бета-адреноблокаторы (особенно неселективные или слабоселективные).
По мнению экспертов Американской диабетической ассоциации (American Diabetes Association – ADA), при выборе сахароснижающей терапии следует учитывать следующие факторы:
- длительность СД;
- возраст и ожидаемая продолжительность жизни;
- сопутствующие заболевания;
- наличие значимых сердечно-сосудистых заболеваний и микрососудистых осложнений СД;
- нечувствительность к развитию гипогликемии (англ. hypoglycemia unawareness);
-
индивидуальные особенности пациента [7].
Несмотря на наличие широкого арсенала современных сахароснижающих препаратов и постоянное совершенствование алгоритмов ведения пациентов с СД 2 типа, в реальной клинической практике у большого числа больных не удается достичь компенсации заболевания. Это связано с такими аспектами, как опасения врача и пациента в отношении риска развития гипогликемических состояний при интенсивной терапии, неадекватная оценка возможностей терапии и неверный выбор первоначальной тактики, несоблюдение пациентом рекомендаций и назначений врача и др. Для преодоления этих проблем в последнее время все чаще используются комбинации сахароснижающих препаратов, среди которых наиболее рациональными считаются:
- метформин + препарат сульфонилмочевины (ПСМ);
- метформин + ингибитор дипептидилпептидазы-4 (иДПП-4);
-
метформин + аналог глюкагоноподобного пептида-1 (аГПП-1).
Все три комбинации одновременно уменьшают инсулинорезистентность и стимулируют секрецию инсулина. На рис. 2 отражены все возможные комбинации сахароснижающих препаратов. Комбинация аГПП-1 с базальным инсулином проходит стадию клинических испытаний и пока еще не зарегистрирована.
Необходимо помнить о нерациональных комбинациях препаратов, сочетание которых противопоказано (например, комбинация тиазолидиндиона (ТЗД) и инсулина) или не приносит дополнительного эффекта (например, «иДПП-4 + аГПП-1»). К нерациональным и/или не рекомендуемым к применению комбинациям относятся следующие:
- ПСМ + глинид;
- аГПП-1 + иДПП-4;
- ПСМ + ПСМ;
- ТЗД + инсулин;
- иДПП-4 или аГПП-1 + глинид;
-
инсулин короткого действия + иДПП-4 или аГПП-1, или глинид, или ПСМ.
Наиболее распространенным вариантом комбинированной сахароснижающей терапии является сочетание ПСМ и метформина. Производные сульфонилмочевины, в частности глибенкламид, стимулируют секрецию инсулина бета-клетками поджелудочной железы, а метформин снижает резистентность тканей за счет подавления глюконеогенеза в печени, повышения утилизации глюкозы периферическими тканями, что способствует нормализации показателей не только углеводного, но и липидного обмена. Эффективность комбинированной пероральной терапии глибенкламидом и метформином доказана в ряде исследований. В частности, T.H. Allavoine и соавт. оценили эффективность фиксированной комбинации 500 мг метформина
и 2,5 мг глибенкламида в ходе двойного слепого исследования длительностью 16 недель у больных СД 2 типа. Уровень HbA1c оказался почти на 1% ниже при применении комбинированного препарата метформина и глибенкламида по сравнению с монотерапией отдельными компонентами комбинации. При этом часть больных (менее 10% от рандомизированных в исследование) исходно уже получали комбинированную терапию [8].
При назначении нескольких препаратов важно помнить о том, что увеличение их количества прямо коррелирует с ухудшением такого параметра, как соблюдение пациентом режима лечения. В исследовании DARTS (Diabetes Audit and Research in Tayside Scotland – Аудит и исследование диабета в Тайсайде, Шотландия) индекс следования лечению (процент количества принятых таблеток от количества рекомендованных; считался приемлемым при значении более 90%) равнялся 31% при монотерапии ПСМ, 34% при монотерапии метформином и всего лишь 13% при назначении их комбинации. В связи с этим большой интерес представляет использование комбинации ПСМ и метформина в одной таблетированной лекарственной форме.
Проиллюстрируем вышесказанное на примере истории болезни пациентки Н.
Больная Н., 1965 года рождения, обратилась с жалобами на слабость, повышенную жажду. Данные анамнеза суммированы на рис. 3. Важно отметить, что с 24–25 лет у пациентки наблюдалась прогрессирующая прибавка массы тела – с 58 кг до 72 кг. К моменту обращения в возрасте 46,5 лет масса тела составляла 99 кг при росте 172 см. Во время второй беременности отмечено повышение гликемии. Диагностирован гестационный диабет. Но в последующем пациентка не наблюдалась у эндокринолога. В постоперационном периоде после холецистэктомии был зафиксирован эпизод гипергликемии. Однако пациентка не соблюдала диету, не получала сахароснижающую терапию, не проводила самоконтроль гликемии. Только через 2 года после перенесенной холецистэктомии при обследовании, во время которого была выявлена гипергликемия 10,1 ммоль/л, пациентке был поставлен диагноз СД 2 типа. Она прошла обучение в специализированной школе для больных СД, был начат подбор сахароснижающей терапии.
На момент обращения выявлены гипергликемия, гиперинсулинемия, гиперлипидемия, а также повышенное артериальное давление (табл. 2) на фоне сахароснижающей (пациентка получала метформин в дозе 2500 мг в сутки) и гипотензивной терапии. На первом этапе работы пациентке рекомендовано ведение дневника питания и самоконтроль гликемии. В табл. 3 представлен пример дневниковой записи.
При анализе данных самоконтроля выявлены:
- диетологические погрешности, проявляющиеся в употреблении продуктов с высоким гликемическим индексом, отсутствие перекусов и несбалансированное питание;
- нерациональная сахароснижающая терапия;
- недостаточная гипотензивная терапия;
-
отсутствие гиполипидемической терапии.
Принимая во внимание анамнестические и лабораторно-инструментальные данные, принято решение о переводе пациентки на комбинированную сахароснижающую терапию препаратом Глибомет® (глибенкламид 2,5 мг и метформин 400 мг) 4 таблетки в сутки (2 таблетки утром во время завтрака и 2 вечером во время ужина). Предпочтение было отдано не свободной, а фиксированной комбинации двух сахароснижающих препаратов, так как данная лекарственная форма позволяет упростить режим приема лекарственных средств (сократить кратность приема, не увеличивая количество разных препаратов). Подчеркнем, что такие фиксированные комбинации уже используются для лечения других заболеваний, например артериальной гипертензии, но до сих пор редко применяются в диабетологии. При выборе сочетания глибенкламида и метформина в первую очередь учитывалось то, что компоненты комбинации должны потенцировать действие друг друга, но не вызывать выраженной гипогликемии. Для сравнения в табл. 4 представлены суммированные данные об эффективности различных комбинаций сахароснижающих препаратов.
Важно, чтобы составляющие комбинации обладали не только взаимодополняющим механизмом действия, но и сочетались по фармакокинетическому профилю. Глибенкламид связывается с рецепторами, расположенными на мембранах бета-клеток, изменяя активность К-АТФ-азы и способствуя закрытию калиевых каналов. С одной стороны, это приводит к повышению соотношения АТФ/АДФ в цитоплазме и деполяризации мембраны бета-клеток. С другой стороны, это способствует открытию потенциалзависимых Са2+-каналов, повышению уровня кальция в цитоплазме и стимуляции Са2+-зависимого экзоцитоза секреторных гранул в межклеточную жидкость и кровь. Внепанкреатическое действие препарата обусловлено увеличением числа инсулиновых рецепторов и возрастанием активности рецепторной тирозинкиназы в инсулинзависимых тканях (жировой и мышечной). Увеличение активности гликогенсинтазы повышает утилизацию глюкозы печенью и мышцами. Малое содержание глибенкламида в составе комбинированного препарата снижает вероятность развития гипогликемических эпизодов.
Уже через 7 дней терапии препаратом Глибомет® пациентка отметила отсутствие ранее беспокоивших ее жалоб, а уже через
2 недели лечения по данным самоконтроля глюкозы наблюдалась положительная динамика – снижение гликемии натощак
с 8,5 до 7,9 ммоль/л и постпрандиально с 10,1 до 8,5 ммоль/л. А через 12 недель пациентка достигла целевых значений гликемии натощак – менее 7,0 ммоль/л.
Эти данные коррелируют с результатами, полученными М.Б. Анциферовым и соавт. в ходе открытого многоцентрового исследования [9]. Критериями включения в данное исследование были длительность СД 2 типа 1 год и более, возраст старше
35 лет и индекс массы тела < 35 кг/м². С учетом ранее проводимой терапии стартовая доза препарата Глибомет® равнялась
2–4 таблеткам в сутки. При необходимости суточная доза корректировалась в сторону увеличения или уменьшения на 0,5–1 таблетку под контролем гликемии натощак до достижения целевого уровня. Коррекция дозы препарата осуществлялась еженедельно. Максимальная суточная доза Глибомета составляла пять таблеток. Исходно препарат назначался 2 раза в день: утром и вечером. При необходимости кратность приема препарата увеличивалась до 3 раз в день. Длительность наблюдения составила 12 недель. Во время исследования отмечалось достоверное снижение среднего уровня гликемии натощак с 9,3 ± 2,4
до 8,4 ± 2,3 ммоль/л (р < 0,05). Анализ динамики гликемии натощак в период исследования показал, что ее уровень через 2 недели терапии снизился до 8 ммоль/л, а к 8-й неделе достиг 7,6 ммоль/л. К 12-й неделе отмечалось значительное увеличение доли больных, имевших удовлетворительный уровень гликемии натощак, то есть ниже 7,8 ммоль/л. В процессе терапии наблюдалось достоверное снижение среднего уровня HbA1c с 7,9 ± 1,2 до 7,3 ± 0,8% (р < 0,001); возросла доля пациентов, имевших к 12-й неделе удовлетворительный уровень HbA1c (< 7,5%). Важно отметить, что достоверное снижение уровня HbA1c наблюдалось во всех возрастных группах, в том числе у больных старше 60 лет (7,8 ± 1,1% исходно и 7,0 ± 0,9% в конце исследования, р < 0,001). Достоверных отличий в динамике снижения HbA1c в зависимости от длительности заболевания выявлено не было. Анализ конечных результатов по гликемическому контролю у больных с различным исходным уровнем HbA1c показал, что в группе больных, имевших исходно удовлетворительный уровень HbA1c (< 7,5%), не произошло его увеличения. В то же время более чем у половины пациентов (53%) из группы первоначально неудовлетворительного контроля (HbA1c 7,5–9%) произошло его улучшение. А в группе больных, обладавших перед началом исследования крайне неудовлетворительным гликемическим статусом (HbA1c > 9%), 20% пациентов смогли добиться удовлетворительного контроля на фоне терапии Глибометом. Средняя доза препарата Глибомет® к концу исследования составила 2,5 таблетки в сутки. При этом 43% больных получали не более 5 мг глибенкламида в сутки.
Данные самоконтроля пациентки Н. показали наличие сохраняющейся незначительной гиперинсулинемии (на верхней границе референсных значений инсулина) и повышенный уровень HbA1c через 3 месяца приема препарата Глибомет®. При этом анализ дневника питания выявил погрешности в рационе и режиме питания. Пациентка повторно прошла обучение в специализированной школе для больных СД, как следствие, через 3 месяца отмечена положительная динамика – нормализация показателей углеводного обмена на фоне снижения массы тела на 7,6 кг. Зафиксирована нормализация показателей липидограммы. По субъективным ощущениям пациентки, усиленный «вечерний голод», наблюдавшийся ранее, уменьшился.
Как видно из данных, представленных в табл. 2, у пациентки имела место инсулинорезистентность. В основе развития СД 2 типа лежит сочетание двух патофизиологических дефектов: генетически детерминированная дисфункция бета-клеток островков поджелудочной железы и инсулинорезистентность периферических тканей. Эти дефекты образуют некий «порочный круг»: чем сильнее выражена инсулинорезистентность, тем больше инсулина вырабатывается бета-клетками для ее преодоления, а чем выше концентрация инсулина в крови, тем ниже становится чувствительность к нему периферических тканей. Известно, что снижение чувствительности тканей к инсулину связано с абдоминальным ожирением, развивающимся на фоне низкой физической активности и избыточного питания. Можно сказать, что на фоне применения препарата Глибомет® и диетотерапии отмечено не только снижение уровня инсулина и гликемии, но и своего рода прерывание «порочного круга», что позволяет не только контролировать заболевание, но и замедлить его прогрессирование.
При анализе показателей артериального давления выявлена тенденция к его снижению на фоне увеличения доз базовой антигипертензивной терапии, а также при стабилизации показателей углеводного обмена и снижения массы тела.
Через 6 месяцев наблюдения принято решение уменьшить дозу препарата Глибомет® (глибенкламид 2,5 мг и метформин
400 мг) до 2 таблеток утром и 1 таблетки вечером. В табл. 5 представлена динамика показателей углеводного обмена (включая данные самоконтроля) на фоне терапии сниженной дозой препарата Глибомет®.
Через 9 месяцев от начала наблюдения, соответственно через 3 месяца после снижения дозы Глибомета, отмечено уменьшение массы тела еще на 3 кг и стабилизация показателей углеводного обмена. При опросе пациентка выделила следующие положительные аспекты применения комбинированной терапии препаратом Глибомет®:
- Удобство в применении 3 таблеток вместо 6, а также возможность при стабильном течении заболевания снизить дозу до 1–2 таблеток Глибомета в сутки.
- Хорошая переносимость.
- Снижение уровня сахара натощак и после еды.
- Сохранение положительного сахароснижающего эффекта после уменьшения дозы препарата.
- «Дополнительные эффекты» – снижение массы тела, нормализация показателей липидограммы и артериального давления.
- «При снижении массы тела минимизированы неблагоприятные последствия диеты – отсутствие чувства голода» (записано со слов пациентки).
-
Доступность (наличие в аптечной сети и приемлемая цена при покупке за свой счет); пациентка произвела расчет стоимости своего лечения (табл. 6).
Все вышеизложенные факты способствовали повышению комплаентности пациентки при лечении.
В заключение отметим: у многих больных СД 2 типа монотерапия пероральными сахароснижающими средствами не способна поддерживать стабильный удовлетворительный контроль гликемии, что обусловливает необходимость применения комбинированной терапии. Одной из рациональных комбинаций считается метформин в сочетании с глибенкламидом (препарат Глибомет®), поскольку препараты воздействуют на оба патогенетических механизма заболевания: регулируют секрецию инсулина и повышают чувствительность периферических тканей к нему. Метформин и глибенкламид обладают сходными фармакокинетическими показателями, что позволяет назначать препарат 2 раза в день (во время завтрака и ужина). Благодаря этому, а также удобству применения фиксированной комбинации в виде одной таблетки уменьшается вероятность пропуска приема лекарств и повышается эффективность лечения. Препарат Глибомет® способствует не только эффективному достижению нормогликемии у больных СД 2 типа, но и, что очень важно, улучшает контроль гликемии, при этом обладает благоприятным профилем безопасности и предупреждает развитие сердечно-сосудистых осложнений заболевания.
1. IDF Diabetes Atlas. 5th edition. 2012. http://www.diabetesatlas.org/
2. http://www.who.int/en/index.html
3. Дедов И.И. Инновационные технологии в лечении и профилактике сахарного диабета и его осложнений // Сахарный диабет. 2013. № 3. С. 3–10.
4. Drucker D.J. Enhancing incretin action for the treatment of type 2 diabetes // Diabetes Care. 2003. Vol. 26. № 10. P. 2929–2940.
5. Szabó T., Gellér L., Merkely B. et al. Investigating the dual nature of endothelin-1: ischemia or direct arrhythmogenic effect? // Life Sci. 2000. Vol. 66. № 26. P. 2527–2541.
6. Аметов А.С., Парнес Е.А., Черникова Н.А., Ермакова Е.А. Сердечно-сосудистые риски при сахарном диабете // Эндокринология: новости, мнения, обучение. 2013. № 2. С. 17–26.
7. American Diabetes Association. Standarts of medical care in diabetes – 2013 // Diabetes Care. 2013. Vol. 36. Suppl. 1. P. S11–S66.
8. Allavoine T.H., Marre M. Efficacy of fixed combination metformine/glibenclamide in metformin failure type 2 diabetes patients // Diabetes Res. Clin. Pract. 2000. Vol. 50. Suppl. I. P. PI368.
9. Анциферов М.Б., Майоров А.Ю., Дорофеева Л.Г. Опыт использования комбинированного сахароснижающего препарата Глибомет (глибенкламид + метформин) в практике лечения сахарного диабета типа 2 // Фарматека. 2006. № 3. С. 68–72.
Modern combination therapy of diabetes, or Control of non-compliant patient
Ye.V. Doskina
State Budgetary Educational Institution for Continuing Professional Education ‘Russian Medical Academy of Postgraduate Education’, Moscow
Contact person: Yelena Valeryevna Doskina, elena-doskina@rambler.ru
In type 2 diabetes patients, use of single oral hypoglycemic agent may be associated with suboptimal glycemia control or loss of control. Presented is a clinical case of obese type 2 diabetes patient with concomitant arterial hypertension whose blood glucose was inadequately controlled by metformin. In such cases, metformin/glibenclamide fixed combination (Glibomet®) may be recommended basing on its efficacy in achieving and maintaining normoglycemia, preventing macrovascular diabetes complications and good pharmacoeconomical parameters.
Новости на тему
01.07.2022 11:00:00
16.06.2021
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.