количество статей
7385
Загрузка...
Пожалуйста, авторизуйтесь:
Практика
Спондилоартроз: патогенез и лечение болевого синдрома
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Неврология и психиатрия" №1
- Аннотация
- Статья
- Ссылки
- English
В статье рассматриваются клинические проявления и механизмы развития болевого синдрома при дегенеративно-дистрофических изменениях межпозвонковых суставов – спондилоартрозе. Анализируется зарубежный и отечественный опыт лечения болевого синдрома при спондилоартрозе методами локальной инъекционной терапии солями бетаметазона и перорального приема эторикоксиба. Подчеркивается не только высокая эффективность, но и безопасность использования этих лекарственных средств.
Введение
Среди заболеваний позвоночника дегенеративные заболевания встречаются значительно чаще, чем новообразования, инфекционные и (или) воспалительные заболевания. При этом бóльшее значение в развитии спондилогенных заболеваний имеет патология межпозвонковых дисков, а меньшее – изменения межпозвонковых суставов. Принципиально, что изменения высоты и объема диска всегда способствуют развитию дегенеративных изменений межпозвонковых суставов – спондилоартроза. В современной литературе эта патология имеет различные дефиниции: фасеточный синдром, фасеточный болевой синдром, артроз межпозвонковых суставов и спондилоартропатический синдром.
При клиническом анализе причин болевого синдрома следует учитывать анатомические особенности позвоночника. Шейный отдел позвоночника стабилизируется седловидными заднелатеральными выростами (крючковидными отростками) и межпозвонковыми суставами. Формирующиеся остеофиты крючковидных отростков могут быть причиной ирритации нервных корешков и позвоночной артерии. Наличие синовиальной полости в унковертебральной области позволило дать этому образованию название «сустав Люшка» (по имени автора описанного сочленения). Артроз межпозвонковых суставов шейного отдела чаще развивается в верхней и средней трети шейного отдела.
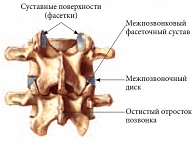
Для грудного отдела позвоночника характерно наличие не только межпозвонковых суставов, но и суставов между телами позвонков и ребрами – реберно-поперечных и реберно-позвонковых суставов, которые стабилизируют грудной отдел. В этой связи заболевания дисков в грудном отделе позвоночника наблюдаются намного реже, чем в шейном и поясничном отделах, а болевой синдром чаще вызван поражением суставов. Суставные отростки и суставные щели поясничных позвонков расположены сагиттально и направлены приблизительно под углом 45° к фронтальной плоскости, что позволяет совершать любые движения в малом объеме с одновременной стабилизацией позвоночно-двигательных сегментов (рис. 1). Изменения суставных фасеток межпозвонковых суставов могут вызывать сужение межпозвонковых отверстий и создавать неблагоприятные условия для нервных корешков нижних поясничных сегментов. Симптомы, имеющие источником межпозвонковые суставы, были исчерпывающе охарактеризованы M. Lange еще в 1936 г. в монографии “Die Wirbelgelenke” («Межпозвонковые суставы») [1]. В 1955 г. L. Zukschwerdt и соавт. описали синовиальные складки, которые, наподобие менисков, выступают в суставную щель и, как принято считать, в определенных обстоятельствах могут там ущемляться [2].
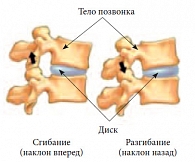
Это дало основание специалистам по мануальной терапии утверждать, что межпозвонковые суставы иногда могут «блокироваться», а следовательно, могут быть разблокированы путем специальных «манипуляций». Тем не менее данных в пользу существования этого феномена и сведений о гистологическом характере ущемленного материала до сих пор недостаточно. Термин «фасеточный синдром» впервые был предложен V. Mooney и J. Robertson (1976), после чего стал широко применяться в международной практике [3]. Было показано, что межпозвонковые суставы имеют пазы и действуют как шарниры, обеспечивая движения лишь в некоторых направлениях, в зависимости от своего положения. Как и суставы конечностей, они окружены капсулой, состоящей из эластичных волокон [4]. При осевой компрессии позвоночника с симметричным снижением высоты дисков суставные поверхности складываются друг с другом по принципу подзорной трубы, в краниокаудальном направлении. Такое же движение суставных поверхностей происходит при сгибании и разгибании позвоночника (рис. 2).
Различная ориентированность суставов на разных уровнях позвоночника объясняет тот факт, что движение верхней части позвоночника осуществляется в основном во фронтальной плоскости, тогда как поясничной – главным образом в сагиттальной. Сагиттальная ориентированность поясничных межпозвонковых суставов также делает возможными в некотором объеме движения в дорсовентральном направлении. Межпозвонковый сустав, пока его капсула остается интактной, не вывихивается и не блокируется даже при заметном снижении высоты диска (вследствие дискэктомии) или при ротации, или дистракции, тел позвонков. Очень большая механическая нагрузка приводит скорее к перелому позвонка, чем к повреждению межпозвонкового диска или сустава. Симптомы со стороны межпозвонковых суставов возникают лишь в случаях, когда суставные капсулы чрезмерно натягиваются или суставные поверхности подвергаются ненормально высокому давлению [4].
Клинические симптомы
Для больных с артрозными изменениями характерна утренняя скованность в поясничном отделе, уменьшающаяся при разминке, растирании поясничного отдела. Болевой синдром может усиливаться при перемене погоды. Вместе с этим усугубление болевого синдрома может носить «механический характер» и быть обусловлено нагрузкой, в таких случаях симптоматика нарастает в течение дня. Боль исчезает, когда пациент лежит на ровной поверхности, слегка согнув ноги в коленных и тазобедренных суставах. Боль может обостряться при длительном стоянии за счет усиления гиперлордоза. Фасеточные суставы в этом положении подвергаются избыточной нагрузке на фоне относительной узости позвоночного канала и межпозвонковых отверстий. С этим же механизмом связано возникновение боли в нижней части спины после длительной ходьбы, особенно когда человек носит обувь на высоких каблуках, а также после спуска по склону или деятельности, связанной с отклонением кзади (например, развешивание белья, рассматривание картин или выполнение действий с предметами, расположенными выше головы).
Боль при фасеточном синдроме зарождается в поясничных межпозвонковых суставах и ощущается в нижней части спины с иррадиацией в ягодицы, паховую область, нижнюю часть живота и иногда – в мошонку. Пациенты описывают ее как диффузную и разлитую и указывают ее локализацию, прикладывая к больному месту ладонь, в отличие от пациентов с корешковыми синдромами, которые способны очертить границы пораженных дерматомов одним пальцем [4].
Механизм болевого синдрома при спондилоартрозе
Снижение высоты дисков, связанное с осевой компрессией позвоночника, приводит к повышению давления на межпозвонковые суставы. Если гипермобильность диска и перенапряжение суставов сохраняются, то развивается спондилоартроз. Такая перегрузка суставов ведет к последовательным изменениям: синовиту с накоплением синовиальной жидкости между фасетками, дегенерации суставного хряща, растягиванию капсулы суставов и подвывихам в них. Таким образом, межпозвонковые суставы и связки, подвергаясь чрезмерной или неадекватной нагрузке, становятся источниками болевых ощущений, обусловленных ирритацией менингеальной ветви спинального нерва. Кроме этого, взаимодействие изменений в фасеточных суставах и диске ведет к увеличению суставных отростков с последующим развитием спинального стеноза [5].
Дегенеративные изменения и в диске, и в межпозвонковых суставах могут не проявляться клинически, а быть случайно обнаружены в ходе рентгенологического исследования. Объединяет эти заболевания также часто наблюдаемое несоответствие между рентгенологически выявленным анатомическим нарушением и симптоматикой. Cтруктурные и функциональные нарушения позвоночного двигательного сегмента не всегда возникают одновременно, и не у всех пациентов морфологические дегенеративные изменения проявляются клинически. Это относится и к другим заболеваниям, например, сколиозу, юношескому кифозу, анкилозирующему спондилоартриту, которые также часто протекают бессимптомно. Появление симптоматики определяется, главным образом, временем, в течение которого развивается структурная деформация двигательного сегмента. Принципиальное отличие врачебной тактики в данном случае заключается в том, что «случайно» выявленные дегенеративные изменения позвоночника не требуют лечения. Таким образом, о заболевании, связанном с дегенеративными изменениями, уместно говорить лишь при наличии функциональных нарушений или боли.
Лечение
Можно сказать, что «суставная» природа болевого синдрома служит обоснованием для выбора медикаментозной терапии. При обострении (выраженном характере) болевого синдрома целесообразно использование глюкокортикостероидного препарата Дипроспан, достоинством которого является его состав. Так, в Дипроспан входят две соли: бетаметазона натрия фосфат, который легко растворим в воде, быстро всасывается и оказывает немедленный терапевтический эффект (пиковая концентрация достигается через несколько минут после введения препарата), а также бетаметазона дипропионат, обеспечивающий длительное лечебное воздействие благодаря очень медленному всасыванию, постепенной метаболизации и длительному периоду выведения. Есть данные об успешном применении Дипроспана в качестве монотерапии или в сочетании с анестетиками при боли в нижней части спины. Показан положительный эффект поясничной эпидуральной локальной анестезии с применением стероидов (бетаметазона) в сочетании с анестетиком при стенозе поясничного отдела [6]. В рандомизированном двойном слепом контролируемом исследовании показана эффективность эпидуральных инъекций бетаметазона в сочетании с анестетиком под контролем рентгеноскопии при стенозе позвоночного канала шейного отдела позвоночника. Данная методика используется при неэффективности других методов лечения и с целью избежания оперативного вмешательства [6].
Есть данные о практическом применении введения Дипроспана в фораминальное отверстие (перикорешковое пространство). Однако этот метод имеет ограничения в применении, поскольку сопровождается сложностями, обусловленными необходимостью точного попадания иглы в место инъекции. Многие эксперты констатируют, что выполнение этих манипуляций должно проводиться под контролем рентгеноскопии, в том числе с использованием контрастного вещества. Отечественными авторами показана эффективность паравертебральных блокад Дипроспаном в лечении болевых синдромов, обусловленных грыжами межпозвонковых дисков, у женщин [7]. Эффективность эпидурального введения Дипроспана подтверждена в лечении острого корешкового болевого синдрома: 2 мл Дипроспана вводили эпидурально в сочетании с 10 мл 0,75% лидокаина, курс 1–3 процедуры с интервалом 7 дней. Пункцию эпидурального пространства осуществляли по общепринятой методике в положении на боку на стороне поражения [8].
Представляет интерес применение бетаметазона для облегчения боли, связанной с метастазами в позвоночник. 13 онкологическим больным препарат вводился в субарахноидальное пространство поясничного отдела. Отмечалось уменьшение интенсивности боли по визуальной аналоговой шкале. Анализ клинико-биохимических корреляций показал, что анальгетический эффект бетаметазона связан с уменьшением в спинномозговой жидкости концентрации провоспалительных цитокинов (интерлейкин 8) и простаноидов (простагландина E2) [9]. Не всегда имеются возможности и условия для проведения локальной инъекционной терапии, по этой причине целесообразно использовать препараты с доказанными анальгетическими и противовоспалительными эффектами. Несомненно, такими препаратами являются селективные блокаторы циклооксигеназы (ЦОГ) 2 (индуцируемой изоформы фермента, активируемой при боли и воспалении) – нестероидные противовоспалительные средства (НПВС) [10].
Представителем группы селективных ингибиторов ЦОГ-2 является эторикоксиб (Аркоксиа). Фармакокинетика эторикоксиба линейна, период полувыведения (22 часа) позволяет назначать препарат 1 раз в сутки. Как показывают результаты клинических исследований, действие эторикоксиба начинается быстро (через 24 минуты), пиковые концентрации в плазме достигаются примерно через 1 час после приема препарата и сохраняются в течение 24 часов. Эторикоксиб не влияет на антиагрегантное действие низких доз (81 мг 1 р/сут) ацетилсалициловой кислоты [10]. Эторикоксиб не оказывает влияния на выработку простагландинов в слизистой оболочке желудка и время кровотечения. В этой связи риск развития нежелательных явлений со стороны желудочно-кишечного тракта (язв и других осложнений) при приеме эторикоксиба на 50% ниже по сравнению с НПВC 1-го поколения [11]. Рекомендуемая доза препарата при остеоартрозе и анкилозирующем спондилите составляет 60 и 90 мг один раз в день соответственно. Эффективность эторикоксиба в лечении боли в спине подтверждена в 2 рандомизированных исследованиях, в которых участвовали 644 пациента (мужчины и женщины), удовлетворяющие классам 1 и 2 по классификации Квебекской рабочей группы по исследованию заболеваний спины (не радикулярная боль) [12, 13].
Пациенты испытывали боль в нижнем отделе спины в течение как минимум 3 месяцев до начала участия в исследовании и в течение большей части месяца, предшествующей первому посещению до включения в исследование. Средняя продолжительность испытываемой ранее хронической боли в нижней области спины в 2 исследованиях составляла примерно 11 лет. До включения в исследование всем пациентам отменяли предшествующую анальгетическую терапию на период от 4 до 15 дней. Результаты исследований показали, что эторикоксиб был более эффективен по сравнению с плацебо для облегчения хронической боли в нижней области спины через 4 и 12 недель (p ≤ 0,001). Лечение эторикоксибом приводило к улучшению качества жизни, в первую очередь за счет более высокой оценки собственных физических возможностей. Поскольку в проведенных исследованиях не было отмечено дополнительных клинических эффектов при увеличении дозы эторикоксиба с 60 до 90 мг, то рекомендованная авторами доза эторикоксиба для лечения хронической боли в нижней области спины составляет 60 мг 1 раз в день ежедневно.
Несмотря на то что данная статья посвящена спондилоартрозу как дегенеративно-дистрофическому заболеванию, при котором имеет место воспалительный («стерильное воспаление») механизм болевого синдрома, определенный интерес представляют результаты использования эторикоксиба у пациентов с анкилозирующим спондилоартритом. В 52-недельном исследовании участвовали 387 мужчин и женщин с диагнозом «анкилозирующий спондилоартрит», установленным в соответствии с модифицированными Нью-Йоркскими критериями [14]. В первой части исследования пациенты, чья болезнь прогрессировала после периода вымывания НПВС, назначенных до исследования, были рандомизированы в группы: прием эторикоксиба в дозе 90 мг 1 р/сут (n = 103), эторикоксиба в дозе 120 мг 1 р/сут (n = 92), напроксена в дозе 1000 мг (500 мг 2 р/сут) (n = 99) или плацебо (n = 93) в течение 6 недель. Все пациенты, успешно завершившие 1-ю часть исследования, а также пациенты, получавшие лечение в 1-й части исследования не менее чем в течение 2 недель и прервавшие терапию из-за недостаточной эффективности, могли возобновить лечение во 2-й части исследования.
Вторая часть представляла собой двойную слепую продленную фазу с активным препаратом сравнения, в которой пациенты, принимавшие в 1-й части исследования эторикоксиб или напроксен, продолжали начатую терапию, а пациенты из группы контроля (плацебо) были рандомизированы в другие группы. Итак, во второй части исследования эторикоксиб в дозе 90 мг 1 р/сут получали 126 пациентов, эторикоксиб в дозе 120 мг 1 р/сут – 123 больных, а напроксен в дозе 1000 мг (500 мг 2 р/сут) – 125 больных. Комбинированные результаты для эторикоксиба в дозах 90 и 120 мг были статистически значимо лучше, чем для напроксена (p < 0,010). На основании оценки пациентами боли в спине показано, что все виды активной терапии (эторикоксиб в обеих дозах и напроксен) уменьшали боль со 2-го по 6-й день терапии (результаты достоверны по сравнению с плацебо, p < 0,001). В 1-й день терапии в группах эторикоксиба 90 и 120 мг наблюдалось статистически значимое более выраженное обезболивание, чем в группе плацебо (p = 0,020). Не было клинически значимых отличий между группами эторикоксиба 90 и 120 мг.
Следует отметить, что эторикоксиб в дозе 120 мг следует применять только в острый период заболевания (максимальная длительность курса лечения – 8 дней). В практической работе нашего отделения мы используем дозировку 120 мг в острый период спондилогенного болевого синдрома в течение 2–3 дней, далее в зависимости от степени регресса интенсивности боли переводим пациентов на меньшую дозу (60 или 90 мг в сутки). Средняя продолжительность терапии эторикоксибом (препарат Аркоксиа) составляет 10–14 дней. Важно напоминать пациентам о необходимости приема препарата в одно и то же время. Следует особо отметить роль физических упражнений в период ремиссии. Если выраженность боли уменьшается, надо направить усилия на активизацию больного и укрепление его мышечной системы, особенно мышц нижнегрудного и поясничного отделов. Это достигается с помощью физиотерапии, специальных упражнений и других вспомогательных мер. Активные тренировки, укрепляющие связки и мышцы, способствуют уменьшению болевых ощущений. Каждый больной должен заниматься по индивидуальной программе, разработанной его лечащим врачом и физиотерапевтом с учетом возраста, общего состояния и индивидуальных особенностей. Плавание – почти идеальный метод снижения нагрузки на позвоночный столб и одновременного укрепления мышц. По мере уменьшения болей и укрепления костно-мышечной системы можно подключать новые физические упражнения, которые пациент должен выполнять регулярно сначала под наблюдением специалиста, а после обучения самостоятельно.
Для грудного отдела позвоночника характерно наличие не только межпозвонковых суставов, но и суставов между телами позвонков и ребрами – реберно-поперечных и реберно-позвонковых суставов, которые стабилизируют грудной отдел. В этой связи заболевания дисков в грудном отделе позвоночника наблюдаются намного реже, чем в шейном и поясничном отделах, а болевой синдром чаще вызван поражением суставов. Суставные отростки и суставные щели поясничных позвонков расположены сагиттально и направлены приблизительно под углом 45° к фронтальной плоскости, что позволяет совершать любые движения в малом объеме с одновременной стабилизацией позвоночно-двигательных сегментов (рис. 1). Изменения суставных фасеток межпозвонковых суставов могут вызывать сужение межпозвонковых отверстий и создавать неблагоприятные условия для нервных корешков нижних поясничных сегментов. Симптомы, имеющие источником межпозвонковые суставы, были исчерпывающе охарактеризованы M. Lange еще в 1936 г. в монографии “Die Wirbelgelenke” («Межпозвонковые суставы») [1]. В 1955 г. L. Zukschwerdt и соавт. описали синовиальные складки, которые, наподобие менисков, выступают в суставную щель и, как принято считать, в определенных обстоятельствах могут там ущемляться [2].
Это дало основание специалистам по мануальной терапии утверждать, что межпозвонковые суставы иногда могут «блокироваться», а следовательно, могут быть разблокированы путем специальных «манипуляций». Тем не менее данных в пользу существования этого феномена и сведений о гистологическом характере ущемленного материала до сих пор недостаточно. Термин «фасеточный синдром» впервые был предложен V. Mooney и J. Robertson (1976), после чего стал широко применяться в международной практике [3]. Было показано, что межпозвонковые суставы имеют пазы и действуют как шарниры, обеспечивая движения лишь в некоторых направлениях, в зависимости от своего положения. Как и суставы конечностей, они окружены капсулой, состоящей из эластичных волокон [4]. При осевой компрессии позвоночника с симметричным снижением высоты дисков суставные поверхности складываются друг с другом по принципу подзорной трубы, в краниокаудальном направлении. Такое же движение суставных поверхностей происходит при сгибании и разгибании позвоночника (рис. 2).
Различная ориентированность суставов на разных уровнях позвоночника объясняет тот факт, что движение верхней части позвоночника осуществляется в основном во фронтальной плоскости, тогда как поясничной – главным образом в сагиттальной. Сагиттальная ориентированность поясничных межпозвонковых суставов также делает возможными в некотором объеме движения в дорсовентральном направлении. Межпозвонковый сустав, пока его капсула остается интактной, не вывихивается и не блокируется даже при заметном снижении высоты диска (вследствие дискэктомии) или при ротации, или дистракции, тел позвонков. Очень большая механическая нагрузка приводит скорее к перелому позвонка, чем к повреждению межпозвонкового диска или сустава. Симптомы со стороны межпозвонковых суставов возникают лишь в случаях, когда суставные капсулы чрезмерно натягиваются или суставные поверхности подвергаются ненормально высокому давлению [4].
Клинические симптомы
Для больных с артрозными изменениями характерна утренняя скованность в поясничном отделе, уменьшающаяся при разминке, растирании поясничного отдела. Болевой синдром может усиливаться при перемене погоды. Вместе с этим усугубление болевого синдрома может носить «механический характер» и быть обусловлено нагрузкой, в таких случаях симптоматика нарастает в течение дня. Боль исчезает, когда пациент лежит на ровной поверхности, слегка согнув ноги в коленных и тазобедренных суставах. Боль может обостряться при длительном стоянии за счет усиления гиперлордоза. Фасеточные суставы в этом положении подвергаются избыточной нагрузке на фоне относительной узости позвоночного канала и межпозвонковых отверстий. С этим же механизмом связано возникновение боли в нижней части спины после длительной ходьбы, особенно когда человек носит обувь на высоких каблуках, а также после спуска по склону или деятельности, связанной с отклонением кзади (например, развешивание белья, рассматривание картин или выполнение действий с предметами, расположенными выше головы).
Боль при фасеточном синдроме зарождается в поясничных межпозвонковых суставах и ощущается в нижней части спины с иррадиацией в ягодицы, паховую область, нижнюю часть живота и иногда – в мошонку. Пациенты описывают ее как диффузную и разлитую и указывают ее локализацию, прикладывая к больному месту ладонь, в отличие от пациентов с корешковыми синдромами, которые способны очертить границы пораженных дерматомов одним пальцем [4].
Механизм болевого синдрома при спондилоартрозе
Снижение высоты дисков, связанное с осевой компрессией позвоночника, приводит к повышению давления на межпозвонковые суставы. Если гипермобильность диска и перенапряжение суставов сохраняются, то развивается спондилоартроз. Такая перегрузка суставов ведет к последовательным изменениям: синовиту с накоплением синовиальной жидкости между фасетками, дегенерации суставного хряща, растягиванию капсулы суставов и подвывихам в них. Таким образом, межпозвонковые суставы и связки, подвергаясь чрезмерной или неадекватной нагрузке, становятся источниками болевых ощущений, обусловленных ирритацией менингеальной ветви спинального нерва. Кроме этого, взаимодействие изменений в фасеточных суставах и диске ведет к увеличению суставных отростков с последующим развитием спинального стеноза [5].
Дегенеративные изменения и в диске, и в межпозвонковых суставах могут не проявляться клинически, а быть случайно обнаружены в ходе рентгенологического исследования. Объединяет эти заболевания также часто наблюдаемое несоответствие между рентгенологически выявленным анатомическим нарушением и симптоматикой. Cтруктурные и функциональные нарушения позвоночного двигательного сегмента не всегда возникают одновременно, и не у всех пациентов морфологические дегенеративные изменения проявляются клинически. Это относится и к другим заболеваниям, например, сколиозу, юношескому кифозу, анкилозирующему спондилоартриту, которые также часто протекают бессимптомно. Появление симптоматики определяется, главным образом, временем, в течение которого развивается структурная деформация двигательного сегмента. Принципиальное отличие врачебной тактики в данном случае заключается в том, что «случайно» выявленные дегенеративные изменения позвоночника не требуют лечения. Таким образом, о заболевании, связанном с дегенеративными изменениями, уместно говорить лишь при наличии функциональных нарушений или боли.
Лечение
Можно сказать, что «суставная» природа болевого синдрома служит обоснованием для выбора медикаментозной терапии. При обострении (выраженном характере) болевого синдрома целесообразно использование глюкокортикостероидного препарата Дипроспан, достоинством которого является его состав. Так, в Дипроспан входят две соли: бетаметазона натрия фосфат, который легко растворим в воде, быстро всасывается и оказывает немедленный терапевтический эффект (пиковая концентрация достигается через несколько минут после введения препарата), а также бетаметазона дипропионат, обеспечивающий длительное лечебное воздействие благодаря очень медленному всасыванию, постепенной метаболизации и длительному периоду выведения. Есть данные об успешном применении Дипроспана в качестве монотерапии или в сочетании с анестетиками при боли в нижней части спины. Показан положительный эффект поясничной эпидуральной локальной анестезии с применением стероидов (бетаметазона) в сочетании с анестетиком при стенозе поясничного отдела [6]. В рандомизированном двойном слепом контролируемом исследовании показана эффективность эпидуральных инъекций бетаметазона в сочетании с анестетиком под контролем рентгеноскопии при стенозе позвоночного канала шейного отдела позвоночника. Данная методика используется при неэффективности других методов лечения и с целью избежания оперативного вмешательства [6].
Есть данные о практическом применении введения Дипроспана в фораминальное отверстие (перикорешковое пространство). Однако этот метод имеет ограничения в применении, поскольку сопровождается сложностями, обусловленными необходимостью точного попадания иглы в место инъекции. Многие эксперты констатируют, что выполнение этих манипуляций должно проводиться под контролем рентгеноскопии, в том числе с использованием контрастного вещества. Отечественными авторами показана эффективность паравертебральных блокад Дипроспаном в лечении болевых синдромов, обусловленных грыжами межпозвонковых дисков, у женщин [7]. Эффективность эпидурального введения Дипроспана подтверждена в лечении острого корешкового болевого синдрома: 2 мл Дипроспана вводили эпидурально в сочетании с 10 мл 0,75% лидокаина, курс 1–3 процедуры с интервалом 7 дней. Пункцию эпидурального пространства осуществляли по общепринятой методике в положении на боку на стороне поражения [8].
Представляет интерес применение бетаметазона для облегчения боли, связанной с метастазами в позвоночник. 13 онкологическим больным препарат вводился в субарахноидальное пространство поясничного отдела. Отмечалось уменьшение интенсивности боли по визуальной аналоговой шкале. Анализ клинико-биохимических корреляций показал, что анальгетический эффект бетаметазона связан с уменьшением в спинномозговой жидкости концентрации провоспалительных цитокинов (интерлейкин 8) и простаноидов (простагландина E2) [9]. Не всегда имеются возможности и условия для проведения локальной инъекционной терапии, по этой причине целесообразно использовать препараты с доказанными анальгетическими и противовоспалительными эффектами. Несомненно, такими препаратами являются селективные блокаторы циклооксигеназы (ЦОГ) 2 (индуцируемой изоформы фермента, активируемой при боли и воспалении) – нестероидные противовоспалительные средства (НПВС) [10].
Представителем группы селективных ингибиторов ЦОГ-2 является эторикоксиб (Аркоксиа). Фармакокинетика эторикоксиба линейна, период полувыведения (22 часа) позволяет назначать препарат 1 раз в сутки. Как показывают результаты клинических исследований, действие эторикоксиба начинается быстро (через 24 минуты), пиковые концентрации в плазме достигаются примерно через 1 час после приема препарата и сохраняются в течение 24 часов. Эторикоксиб не влияет на антиагрегантное действие низких доз (81 мг 1 р/сут) ацетилсалициловой кислоты [10]. Эторикоксиб не оказывает влияния на выработку простагландинов в слизистой оболочке желудка и время кровотечения. В этой связи риск развития нежелательных явлений со стороны желудочно-кишечного тракта (язв и других осложнений) при приеме эторикоксиба на 50% ниже по сравнению с НПВC 1-го поколения [11]. Рекомендуемая доза препарата при остеоартрозе и анкилозирующем спондилите составляет 60 и 90 мг один раз в день соответственно. Эффективность эторикоксиба в лечении боли в спине подтверждена в 2 рандомизированных исследованиях, в которых участвовали 644 пациента (мужчины и женщины), удовлетворяющие классам 1 и 2 по классификации Квебекской рабочей группы по исследованию заболеваний спины (не радикулярная боль) [12, 13].
Пациенты испытывали боль в нижнем отделе спины в течение как минимум 3 месяцев до начала участия в исследовании и в течение большей части месяца, предшествующей первому посещению до включения в исследование. Средняя продолжительность испытываемой ранее хронической боли в нижней области спины в 2 исследованиях составляла примерно 11 лет. До включения в исследование всем пациентам отменяли предшествующую анальгетическую терапию на период от 4 до 15 дней. Результаты исследований показали, что эторикоксиб был более эффективен по сравнению с плацебо для облегчения хронической боли в нижней области спины через 4 и 12 недель (p ≤ 0,001). Лечение эторикоксибом приводило к улучшению качества жизни, в первую очередь за счет более высокой оценки собственных физических возможностей. Поскольку в проведенных исследованиях не было отмечено дополнительных клинических эффектов при увеличении дозы эторикоксиба с 60 до 90 мг, то рекомендованная авторами доза эторикоксиба для лечения хронической боли в нижней области спины составляет 60 мг 1 раз в день ежедневно.
Несмотря на то что данная статья посвящена спондилоартрозу как дегенеративно-дистрофическому заболеванию, при котором имеет место воспалительный («стерильное воспаление») механизм болевого синдрома, определенный интерес представляют результаты использования эторикоксиба у пациентов с анкилозирующим спондилоартритом. В 52-недельном исследовании участвовали 387 мужчин и женщин с диагнозом «анкилозирующий спондилоартрит», установленным в соответствии с модифицированными Нью-Йоркскими критериями [14]. В первой части исследования пациенты, чья болезнь прогрессировала после периода вымывания НПВС, назначенных до исследования, были рандомизированы в группы: прием эторикоксиба в дозе 90 мг 1 р/сут (n = 103), эторикоксиба в дозе 120 мг 1 р/сут (n = 92), напроксена в дозе 1000 мг (500 мг 2 р/сут) (n = 99) или плацебо (n = 93) в течение 6 недель. Все пациенты, успешно завершившие 1-ю часть исследования, а также пациенты, получавшие лечение в 1-й части исследования не менее чем в течение 2 недель и прервавшие терапию из-за недостаточной эффективности, могли возобновить лечение во 2-й части исследования.
Вторая часть представляла собой двойную слепую продленную фазу с активным препаратом сравнения, в которой пациенты, принимавшие в 1-й части исследования эторикоксиб или напроксен, продолжали начатую терапию, а пациенты из группы контроля (плацебо) были рандомизированы в другие группы. Итак, во второй части исследования эторикоксиб в дозе 90 мг 1 р/сут получали 126 пациентов, эторикоксиб в дозе 120 мг 1 р/сут – 123 больных, а напроксен в дозе 1000 мг (500 мг 2 р/сут) – 125 больных. Комбинированные результаты для эторикоксиба в дозах 90 и 120 мг были статистически значимо лучше, чем для напроксена (p < 0,010). На основании оценки пациентами боли в спине показано, что все виды активной терапии (эторикоксиб в обеих дозах и напроксен) уменьшали боль со 2-го по 6-й день терапии (результаты достоверны по сравнению с плацебо, p < 0,001). В 1-й день терапии в группах эторикоксиба 90 и 120 мг наблюдалось статистически значимое более выраженное обезболивание, чем в группе плацебо (p = 0,020). Не было клинически значимых отличий между группами эторикоксиба 90 и 120 мг.
Следует отметить, что эторикоксиб в дозе 120 мг следует применять только в острый период заболевания (максимальная длительность курса лечения – 8 дней). В практической работе нашего отделения мы используем дозировку 120 мг в острый период спондилогенного болевого синдрома в течение 2–3 дней, далее в зависимости от степени регресса интенсивности боли переводим пациентов на меньшую дозу (60 или 90 мг в сутки). Средняя продолжительность терапии эторикоксибом (препарат Аркоксиа) составляет 10–14 дней. Важно напоминать пациентам о необходимости приема препарата в одно и то же время. Следует особо отметить роль физических упражнений в период ремиссии. Если выраженность боли уменьшается, надо направить усилия на активизацию больного и укрепление его мышечной системы, особенно мышц нижнегрудного и поясничного отделов. Это достигается с помощью физиотерапии, специальных упражнений и других вспомогательных мер. Активные тренировки, укрепляющие связки и мышцы, способствуют уменьшению болевых ощущений. Каждый больной должен заниматься по индивидуальной программе, разработанной его лечащим врачом и физиотерапевтом с учетом возраста, общего состояния и индивидуальных особенностей. Плавание – почти идеальный метод снижения нагрузки на позвоночный столб и одновременного укрепления мышц. По мере уменьшения болей и укрепления костно-мышечной системы можно подключать новые физические упражнения, которые пациент должен выполнять регулярно сначала под наблюдением специалиста, а после обучения самостоятельно.
1. Lange M. Die Wirbelgelenke. Stuttgart, 1936. 341 p.
2. Zukschwerdt L., Emminger E., Biedermann H. et al. Wirbelgelenk und Bandscheibe. Stuttgart: Hippokrates, 1955.
3. Mooney V., Robertson J. The facet syndrome // Clin. Orthop. Relat. Res. 1976. Vol. 115. P. 149–156.
4. Кремер Ю. Заболевания межпозвонковых дисков: пер. с англ. / под общей ред. В.А. Широкова. М.: МЕДпресс-информ, 2013. 472 с.
5. Kirkaldy-Willis W.H. Managing low back pain. N.Y.: Churchill Livingstone, 1988.
6. Manchikanti L., Cash K.A., McManus C.D. et al. Lumbar interlaminar epidural injections in central spinal stenosis: preliminary results of a randomized, double-blind, active control trial // Pain Physician. 2012. Vol. 15. № 1. P. 51–63.
7. Моржов В.Ф., Моржова Е.В. Применение паравертебральных блокад с Дипроспаном в медицинской реабилитации больных с грыжами межпозвоночных дисков // Медико-социальная экспертиза и реабилитация. 2009. № 2. С. 55–57.
8. Холопов А.В., Агаркова Л.А. Эпидуральные блокады в лечении острого корешкового болевого синдрома у женщин // Сибирский медицинский журнал. 2003. № 1. С. 87–89.
9. Inada T., Kushida A., Sakamoto S. et al. Intrathecal betamethasone pain relief in cancer patients with vertebral metastasis: a pilot study // Acta Anaesthesiol. Scand. 2007. Vol. 51. № 4. P. 490–494.
10. Agrawal N.G., Matthews C.Z., Mazenko R.S. et al. The effects of modifying in vivo cytochrome P450 3A (CYP3A) activity on etoricoxib pharmacokinetics and of etoricoxib administration on CYP3A activity // J. Clin. Pharmacol. 2004. Vol. 44. № 10. P. 1125–1131.
11. Hunt R.H., Harper S., Watson D.J. et al. The gastrointestinal safety of the COX-2 selective inhibitor etoricoxib assessed by both endoscopy and analysis of upper gastrointestinal events // Am. J. Gastroenterol. 2003. Vol. 98. № 8. P. 1725–1733.
12. Pallay R.M., Seger W., Adler J.L. et al. Etoricoxib reduced pain and disability and improved quality of life in patients with chronic low back pain: a 3 month, randomized, controlled trial // Scand. J. Rheumatol. 2004. Vol. 33. № 4. P. 257–266.
13. Birbara C.A., Puopolo A.D., Munoz D.R. et al. Treatment of chronic low back pain with etoricoxib, a new cyclo-oxygenase-2 selective inhibitor: improvement in pain and disability – a randomized, placebo controlled, 3-month trial // J. Pain. 2003. Vol. 4. № 3. P. 307–315.
14. Van der Heijde D., Baraf H.S., Ramos-Remus C. et al. Evaluation of the efficacy of etoricoxib in ankylosing spondylitis: results of a fifty-two-week, randomized, controlled study // Arthritis Rheum. 2005. Vol. 52. № 4. P. 1205–1215.
Spondyloarthrosis: pathogenesis and management of pain syndrome
V.A. Shirokov
Yekaterinburg Medical Research Center for Prophylaxis and Health Protection in Industrial Workers, Neurology Clinic
Contact person: Vasily Afonasyevich Shirokov, vashirokov@gmail.com
The article discusses clinical symptoms and mechanisms of pain development in patients with degenerative and dystrophic changes of intervertebral joints (spondyloarthrosis). The author analyzes foreign and domestic experience with locally injected betamethasone salts in combination with oral etoricoxib for the treatment of pain due to spondyloarthrosis. The studies have demonstrated good efficacy and safety of therapy.
Key words: spondyloarthrosis, pain syndrome, betamethasone sodium phosphate, betamethasone dipropionate, etoricoxib
V.A. Shirokov
Yekaterinburg Medical Research Center for Prophylaxis and Health Protection in Industrial Workers, Neurology Clinic
Contact person: Vasily Afonasyevich Shirokov, vashirokov@gmail.com
The article discusses clinical symptoms and mechanisms of pain development in patients with degenerative and dystrophic changes of intervertebral joints (spondyloarthrosis). The author analyzes foreign and domestic experience with locally injected betamethasone salts in combination with oral etoricoxib for the treatment of pain due to spondyloarthrosis. The studies have demonstrated good efficacy and safety of therapy.
Key words: spondyloarthrosis, pain syndrome, betamethasone sodium phosphate, betamethasone dipropionate, etoricoxib
Новости на тему
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.