Терапия хронического верхнечелюстного синусита
- Аннотация
- Статья
- Ссылки
- English
Введение
Риносинусит относится к заболеваниям, наиболее часто диагностируемым в клинической практике. Заболеваемость риносинуситом в США составляет около 37 млн случаев в год, а расходы здравоохранения достигают 6 млрд долларов [1]. В России ежегодно регистрируется около 10 млн случаев риносинусита. Частота хронических синуситов составляет 146 случаев на 1000 населения. На долю верхнечелюстных синуситов среди патологии со стороны околоносовых пазух приходится 56–73% [2, 3].
Хронические воспалительные заболевания околоносовых пазух обычно становятся следствием перенесенного острого синусита, когда в силу разных причин нарушается естественная эвакуация содержимого пазухи.
Согласно классификации С.З. Пискунова и Г.Х. Пискунова 1997 г., хронический риносинусит подразделяют:
- на катаральный; гнойный;
- пристеночно-гиперпластический;
- полипозный;
- фиброзный;
- кистозный;
- аллергический;
- осложненный (остеомиелит, холестеатома, пиомукоцеле, распространение процесса на клетчатку глазницы, венозные сосуды, полость черепа).
Выделяют также смешанные формы – гнойно-полипозный и кистозно-гнойный риносинусит [4].
Необходимо учитывать многофакторность развития заболевания. К анатомическим предпосылкам можно отнести расположение естественного соустья в верхнем отделе пазухи, его относительную узость, что создает неблагоприятные условия для эвакуации патологического содержимого при воспалительном процессе [5].
Большое значение имеют девиация перегородки носа, наличие гребней и шипов перегородки, гипертрофия носовых раковин, инфекционные гранулемы и опухоли. Деформация перегородки, а также гипо- и апластические процессы в области анатомических образований латеральной стенки полости носа нарушают аэродинамику. Изменяется направление струи вдыхаемого воздуха, что приводит к появлению микротравм эпителия и нарушению барьерной функции слизистой оболочки. Гипертрофия структур среднего носового хода – крючковидного отростка и решетчатого пузыря, а также полипозная дегенерация слизистой оболочки способствуют блокированию физиологического соустья пазухи. Нарушается воздухообмен пазухи, угнетается функция мерцательного эпителия, имеют место гиперсекреция железистого аппарата и транссудация жидкости в просвет пазухи. Как следствие – воспалительный процесс в пазухе, проявляющийся экссудацией, нагноением, пристеночной гиперплазией [4].
Анатомо-топографические взаимоотношения верхнечелюстного (максиллярного) синуса и зубочелюстной системы обусловливают развитие воспалительных процессов дентарной природы [6]. В настоящее время увеличилось число случаев хронических верхнечелюстных синуситов, обусловленных попаданием в полость синуса инородных тел различной природы при инвазивном лечении. При эндодонтической терапии иногда пломбировочный материал непреднамеренно выводится за пределы корневого канала в просвет пазухи [7].
Лечение
При хроническом верхнечелюстном синусите используют как консервативные, так и хирургические методы.
Показаниями к проведению хирургического вмешательства служат неэффективность консервативной терапии, наличие выраженных изменений архитектоники полости носа, инородных тел и гиперпластических процессов в синусе. Хирургическая тактика заключается в восстановлении аэрации и дренирования пазухи, удалении патологических образований пазухи (полипов, кист, мукоцеле, грануляций, инородных тел и др.). В настоящее время чаще прибегают к щадящим, функциональным и малотравматичным вмешательствам.
Консервативная терапия хронического верхнечелюстного синусита включает промывание полости пазухи (после пункции), назначение местных и системных антибактериальных препаратов, деконгестантов, топических глюкокортикостероидов (ГКС), ирригацию полости носа изотоническими растворами, физиотерапию и др.
При гнойном синусите базисным элементом этиотропной терапии является использование антибактериальных препаратов. Назначение антимикробных препаратов при хроническом синусите основано на данных микробиологических исследований. При хроническом синусите помимо аэробной развивается анаэробная и грибковая флора. В большинстве случаев встречается монокультура, частота микробных ассоциаций достигает 15% [8].
Анаэробные микроорганизмы – анаэробные стрептококки, Prevotella spp., Fusobacterium и т.д. К основным аэробным возбудителям относятся Streptococcus spp., Haemophilus influenzae, Pseudomonas aeruginosa, S. aureus, Moraxella catarrhalis и др.
Представители грибковой флоры – Aspergillus spp., Phycomycetes spp., Alternaria spp., Candida spp. и т.д.
Важно определение не только возбудителей заболевания, но и чувствительности микроорганизмов к противомикробным препаратам. Антибиотикорезистентность значительно варьирует в разных странах. Поэтому необходимо учитывать распространенность основных возбудителей воспалительных заболеваний и их чувствительность к антибактериальным препаратам в разных регионах.
Результаты исследования Л.С. Страчунского и соавт. (2005) [8], проведенного в России, продемонстрировали преобладание микроорганизмов S. pneumoniae и H. influenzae при бактериальном синусите. У 4,2% штаммов S. pneumoniae определена умеренная резистентность к пенициллинам с сохранением чувствительности к ампициллину, ампициллину/клавуланату, цефотаксиму, цефепиму, левофлоксацину и моксифлоксацину. Резистентность H. influenzae к ампициллину составила 9,0%, к ампициллину/клавуланату – 1,5%, цефотаксиму – 1,5%, цефепиму – 3,0%. 98,5% штаммов S. pneumoniae и 92,5% штаммов H. influenzae были чувствительны к макролидам (азитромицину и кларитромицину).
Таким образом, препаратом первого выбора при остром или обострении хронического гнойного синусита является амоксициллин. Присутствие пенициллин-резистентных штаммов служит показанием для назначения защищенных форм пенициллинов (амоксициллина/клавуланата) или цефалоспоринов.
К средствам второго выбора относятся макролиды и фторхинолоны третьего и четвертого поколений (левофлоксацин, моксифлоксацин). Макролиды также являются препаратами выбора при непереносимости пенициллинов и возможности перекрестных аллергических проявлений на цефалоспорины [9].
Согласно данным клинических исследований, эффективность тетрациклинов и ко-тримоксазола достаточно низкая [10].
Системная антибактериальная терапия показана не во всех случаях. Применение антибактериальных средств целесообразно при интоксикации и риносинусогенных осложнениях [3].
Как уже отмечалось, развитие синуситов связано с нарушением естественного дренажа пазухи – блокированием физиологического соустья. Именно поэтому при обострении хронического верхнечелюстного синусита следует использовать деконгестанты – препараты, вызывающие вазоконстрикцию сосудов полости носа. Однако необходимо контролировать дозу препаратов (предпочтительны более низкие концентрации, форма выпуска – спрей) и продолжительность терапии (не более 7–10 дней) [10].
Доказана эффективность топических интраназальных ГКС – беклометазона дипропионата, будесонида, флутиказона пропионата, мометазона фуроата. Последние могут назначаться как в монотерапии, так и в сочетании с антибактериальными препаратами. Использование ГКС влияет на функцию эозинофилов, приводит к их редукции и деактивации, снижет число тучных клеток, базофилов и Т-клеток, ингибирует продукцию иммуноглобулина E и лейкотриенов, тормозит синтез провоспалительных цитокинов. При интраназальном применении ГКС риск системных реакций минимален [11, 12].
Для местного лечения верхнечелюстного синусита применяются пункция и зондирование максиллярного синуса. Диагностическая и лечебная пункция обычно выполняется через нижний носовой ход, в области прикрепления нижней носовой раковины, где стенка пазухи более тонкая [5]. Пункция позволяет эвакуировать из пазухи патологическое содержимое, ввести в нее лекарственные средства. Возможно промывание полости пазухи с использованием антибактериальных и антисептических препаратов, ГКС.
Пункция синуса позволяет оценить характер микрофлоры содержимого пазухи. После введения пункционной иглы содержимое пазухи аспирируется для дальнейшего бактериологического исследования. При таком методе забора материала исключается попадание транзитной микрофлоры из преддверия носа и носовых ходов [4].
Результаты исследований И.В. Елькова и соавт. (1991) и С.П. Разинькова (1998) [3] продемонстрировали, что при внутрипазушном введении антибактериальных препаратов их концентрация в слизистой оболочке в сотни раз превышает таковую при парентеральном и пероральном приеме. Соответственно в очаге воспаления создается эффективная концентрация лекарственных средств (антибиотиков, антисептиков).
Что касается пункции верхнечелюстной пазухи, единого мнения о ее целесообразности не существует. Во многих зарубежных странах подобная манипуляция практически не применяется и исключена из клинических рекомендаций, поскольку признана инвазивной, болезненной, опасной развитием осложнений. Одним из них считается возможность повреждения устья носослезного канала (створки Гаснера). Это послужило поводом для определения соотношения расположения пункционного отверстия и выводного отверстия носослезного канала.
Материал и методы исследования
На базе клиники оториноларингологии Первого Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова с января по сентябрь 2014 г. было обследовано 36 пациентов, которым выполнялась пункция верхнечелюстной пазухи в нижнем носовом ходе с определением местонахождения выводного отверстия носослезного канала. Пункция синуса предшествовала эндоскопическому вскрытию верхнечелюстной пазухи. В исследуемую группу вошли 22 (61%) мужчины и 14 (39%) женщин. Средний возраст пациентов составил 36 лет.
Всем больным выполняли вскрытие верхнечелюстных пазух с предварительным проведением пункции в нижнем носовом ходе. В 34 случаях пункция пазухи осуществлялась интраоперационно, в двух – перед оперативным вмешательством. Характеристика патологии максиллярных синусов: 14 (39%) случаев – кистоподобные образования верхнечелюстных пазух, восемь (22,2%) – хронические полипозные полисинуситы, семь (19,4%) – инородные тела верхнечелюстных пазух, семь (19,4%) – хронические гнойные верхнечелюстные синуситы.
Оперативное вмешательство осуществлялось в условиях общей или местной анестезии. Местная анестезия применялась при изолированном поражении верхнечелюстных пазух. В этом случае слизистая оболочка полости носа обрабатывалась 10%-ным раствором лидокаина, после чего выполнялась инфильтрация раствора ультракаина в область agger nasi, нижнюю носовую раковину, дно и латеральную стенку полости носа под нижней носовой раковиной.
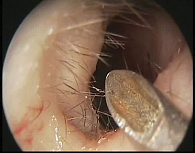
После анестезии под контролем передней риноскопии с помощью иглы Куликовского проводилась пункция верхнечелюстной пазухи в нижнем носовом ходе (рис. 1). Далее под контролем ригидных эндоскопов 0 и 30° после медиализации нижней носовой раковины выполнялась идентификация места введения пункционной иглы и расположения створки Гаснера. Чтобы определить месторасположение выходного устья носослезного канала, пальцевым нажатием на медиальный угол глаза в проекции слезного мешка вызывались пассивные колебательные движения дистальных отделов носослезного канала и поступление слезной жидкости.
Результаты
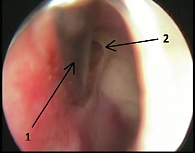
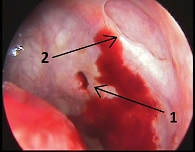
Латеральная стенка нижнего носового хода условно была разделена на несколько частей: свод (место прикрепления нижней носовой раковины), верхняя, средняя и нижняя трети. Пункционная игла располагалась в верхней трети в 20 случаях, в своде – в девяти, на границе средней и нижней трети – в семи. В верхней трети створка Гаснера располагалась в 14 случаях, в своде – в девяти, на границе верхней и средней трети – в семи, в средней трети – в пяти, в нижней трети – в одном случае. Во всех случаях пункционное отверстие располагалось вне слезных путей (рис. 2 и 3).
Заключение
Подход к терапии хронического верхнечелюстного синусита должен быть комплексным, учитывать этиологический фактор развития синусита и включать как консервативные методики, так и инвазивные манипуляции и вмешательства. Не следует отказываться от пункционного лечения. Пункция относительно проста в техническом исполнении, является эффективным методом постановки микробиологического диагноза, позволяет эвакуировать патологическое содержимое и вводить в полость пазухи лекарственные средства. Корректное выполнение пункции минимизирует риск повреждения слезных путей.
S.A. Karpishchenko, S.V. Baranskaya
First Pavlov State Medical University of St. Petersburg
Contact person: Sergey Anatolyevich Karpishchenko, karpischenkos@mail.ru
Combined therapeutic approach should be used during chronic maxillary sinusitis, which takes into account etiological factor. Both conservative and invasive methods are used in treatment. Properly performed puncture is considered as an efficient method for establishing microbiological diagnosis, allows to remove pathological contents of the sinus cavity as well as introduce medicinal drugs.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.