Терапия нозогенных реакций у больных с онкогематологическими заболеваниями
- Аннотация
- Статья
- Ссылки
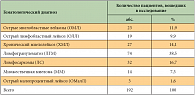
![Таблица 2. Синдромальные типы нозогенных реакций у больных с онкогематологическими заболеваниями (Термин «шизофренические нозогении» используется в соответствии с определением, данным предложившими его авторами [7], для обозначения нозогенных реакций у бо](/upload/resize_cache/iblock/a23/195_350_1/a23e5fd664bdd6d350fcb0013355b4c1.png)
Согласно литературным данным [1], нозогенные реакции (психогенные состояния, обусловленные констелляцией событий, связанных с соматическим заболеванием) у пациентов с онкогематологическими заболеваниями не являются однородными. Кроме того, нозогении не являются статичными клиническими образованиями. Они зависят от ряда факторов и в первую очередь связаны с изменениями обстоятельств, обусловленных соматическим заболеванием: они могут терять свою актуальность или купироваться при благоприятных изменениях в течении болезни (ослабление симптомов, ремиссия, положительная динамика клинико-гематологических показателей и др.) либо утяжеляться при неблагоприятном прогнозе онкогематологической патологии (развитие осложнений либо рецидива заболевания) или при участии иных негативных факторов [2–4]. Проблема нозогений у онкогематологических пациентов, включая такой важный аспект, как психофармакологическая коррекция психических расстройств, оставалась до последнего времени малоизученной.
Материалы и методы
Настоящее исследование проводилось на базе клинических отделений ФГБУ «Гематологический научный центр» Минздравсоцразвития России (ГНЦ). Обязательным условием проведения психиатрического обследования было добровольное согласие пациентов. Процедура клинического обследования включала анализ психического состояния, субъективных и объективных анамнестических сведений, включая медицинскую документацию (истории болезни, архивные истории болезни, выписки из историй болезни, амбулаторные карточки, справки, протоколы заседаний ВТЭК). Психопатологическая оценка проводилась автором исследования. Гематологическое обследование, помимо стандартного физикального осмотра, включало оценку показателей крови и (при необходимости) костного мозга, морфологической структуры кроветворной и лимфоидной тканей (пункция и трепанобиопсия костного мозга), УЗИ брюшной полости, проведение различных специализированных исследований (иммунохимическое и др.) с вынесением окончательного экспертного заключения в результате клинических разборов при участии руководителей и научных сотрудников клинических отделений ГНЦ.
Выборка исследования сформирована за период с 2006 по 2011 г. из числа пациентов с верифицированным диагнозом заболевания кроветворной системы, госпитализированных в клинические отделения ГНЦ1, у которых выявлялись нозогенные реакции [5]. Из участия в исследовании исключались больные, состояние которых не позволяло выполнить психопатологическое обследование в необходимом для оценки объеме: крайне тяжелое соматическое состояние, умственная отсталость (F71–F79 по МКБ-10), грубое органическое поражение центральной нервной системы (ЦНС) (F00–F09), прогредиентная шизофрения с признаками обострения эндогенного процесса (F20, F22–F29), злоупотребление психоактивными веществами (F10–F19).
Выборку составили 192 пациента (женщины составляли 48,4%, мужчины – 51,6%, возраст больных варьировал от 19 до 68 лет, медиана возраста – 37 лет) преимущественно с острыми лейкозами и тяжелыми лимфопролиферативными заболеваниями (табл. 1), что соотносится с представлением о значимой роли соматогенного фактора в формировании нозогенных реакций при онкогематологических заболеваниях [6]. Длительность гематологического заболевания от даты его выявления варьировала от 0,3 до 6,5 лет (в среднем 1,3 года). Нозогенные реакции у 163 больных соответствовали критериям расстройства приспособительных реакций по МКБ-10 (F43.2), у 29 пациентов – нозогенным реактивным состояниям у больных шизофренией.
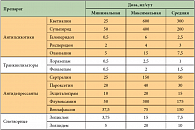
В рамках настоящего исследования предусматривалась психофармакологическая коррекция выявленных нозогений с применением основных классов современных психотропных средств (транквилизаторы, антидепрессанты и антипсихотики) как на стационарном, так и на амбулаторном этапах лечения онкогематологического заболевания. Выбор психотропных средств, назначавшихся как в виде монотерапии, так и в составе комбинированной терапии, осуществлялся эмпирически с учетом структуры психопатологических проявлений и в соответствии с зарегистрированными показаниями и рекомендуемыми дозами. Основными принципами терапии выявленных психических расстройств у больных с заболеваниями кроветворной системы являлись следующие: эмпирический подбор препаратов с учетом индивидуальных особенностей пациента, назначение психотропных средств в соответствии с их основными показаниями на основе анализа клинической картины психопатологических расстройств, выбор психотропных средств на основании оценки пропорции риска/пользы с учетом профиля переносимости и безопасности препарата, а также потенциальных лекарственных взаимодействий. Оценка эффективности терапии проводилась по шкале общего клинического впечатления. Общая продолжительность лечения составила в среднем 8 недель (от 6 до 14 недель). Респондерами (ответившими на лечение) считались пациенты с выраженной и стойкой частичной (до субклинического уровня) или полной редукцией психопатологической симптоматики.
Результаты и обсуждение
Нозогенные реакции в изученной выборке представлены сравнительно широким спектром психопатологических состояний. Типы нозогенных реакций, выявленные на основании ведущих симптомокомплексов у больных, включенных в исследование2, представленны в таблице 2. В целом наблюдаемые типы нозогенных реакций соотносятся с вариантами нозогений, встречающихся у больных с другими онкологическими процессами [8–10]. В контексте нозологической принадлежности представленные невротические (тревожно-диссоциативные и тревожно-фобические нозогении), аффективные (тревожно-депрессивные) и шизофренические (диссоциативные, тревожно-коэнестопатические) нозогенные реакции квалифицируются в рамках динамики расстройств личности, конституционально обусловленных или приобретенных (психопатоподобные изменения при вялотекущей шизофрении) под влиянием соматического заболевания.
Невротические нозогенные реакции. Тревожно-диссоциативные реакции
Тревожно-диссоциативные реакции протекают с явлениями феномена отчуждения реального заболевания кроветворной системы и признаками латентной соматизированной тревоги (тахикардия, дрожь, потливость), сопровождающимися аномальным поведением в болезни [11]. В соответствии со степенью выраженности диссоциативных расстройств у больных с этим типом реакций был выделен подтип умеренной диссоциативной реакции, при которой на первый план в клинической картине выступает свойственная расстройствам множественной личности (диссоциативное расстройство идентичности по DSM-IV-TR) фрагментарность самосознания. Отчуждение проявлений гематологического заболевания сопряжено с выраженными деперсонализационными и дереализационными расстройствами, то есть происходящие в стационаре события, связанные с диагностикой и лечением онкогематологического заболевания, воспринимаются больным как бы со стороны.
При умеренной диссоциации проявления тревожных расстройств сводятся к соматовегетативным нарушениям незначительной степени выраженности. Пациенты категорически отрицают какие-либо опасения, связанные с исходом болезни. При данном подтипе реакций собственно диссоциация охватывает не только и не столько аффективное сопровождение реакции на болезнь, сколько ее когнитивный аспект, то есть фактологическое содержание, связанное с заболеванием кроветворной системы (так называемая «когнитивная» диссоциация [8]). Такая диссоциация реализуется сомнениями относительно наличия заболевания, правильности диагноза, фантазиями и декларациями полного выздоровления, игнорированием симптомов ухудшения соматического статуса либо интерпретацией их в качестве проявления менее тяжелого заболевания, например преходящей анемии.
Тревожно-фобические реакции
На первый план в клинической картине тревожно-фобических нозогенных реакций выступают явления генерализованной тревоги с ощущением напряжения, беспокойства. Характерны страхи и тревожные опасения по поводу своего нездоровья и невозможности в дальнейшем полной социальной реабилитации, которые сочетаются с гипертрофированной оценкой угрожающих здоровью последствий заболевания. В ряде случаев анксиозные расстройства достигают степени панических атак, протекающих со страхом смерти и соматовегетативными симптомами («соматическая тревога», описываемая C. Cloninger [12]), – диспноэ, тахикардия, кардиалгии и т.д. Клиническая картина реактивного состояния дополняется ипохондрическими фобиями, среди которых преобладает танатофобия. Пациенты сообщают о страхе смерти, тревожных опасениях «перетрудить» и без того затронутые болезнью внутренние органы (сердце, легкие и т.д.), «заработать» инсульт, инфаркт миокарда. В статусе пациентов выявляется выраженная лабильность эмоционального фона с отчетливыми обострениями тревоги и фобических расстройств в связи с практически любыми предстоящими лечебными (химиотерапия, трансплантация костного мозга и др.) и диагностическими обследованиями (по типу «невроза ожидания» [13]).
Аффективные нозогенные реакции. Тревожно-депрессивные реакции
На первый план в клинической картине тревожно-депрессивных реакций выступают явления гипотимии – подавленность, апатия, повышенная плаксивость. Депрессивная симптоматика дополняется стойкой тревогой с тенденцией к ипохондрической рефлексии (тщательная регистрация малейших признаков телесного неблагополучия и обостренное самонаблюдение) и формированию нозофобий. В структуре содержательного комплекса депрессии доминирует чрезмерно пессимистическая оценка перспектив лечения и прогноза заболевания, наплывы мыслей о фатальности нарушений деятельности внутренних органов, которыми проявляется болезненный процесс, скором мучительном финале, бесперспективности лечения, негативных социальных последствиях. Важной психопатологической особенностью нозогенных тревожных депрессий является значительная выраженность соматовегетативных проявлений. Среди последних – падение веса, нарушения сна, головокружение, тремор, тахикардия, астения, диспноэ, боли в грудной клетке, диспепсические нарушения, включая горечь, сухость во рту, запоры, метеоризм и др. Аффективные расстройства обнаруживают лабильность и зависимость от динамики соматического состояния и/или изменений в текущей ситуации (результаты диагностических процедур, побочные эффекты терапии и др.).
Гипоманиакальные реакции
Повышенный аффект сопровождается суетливостью, взбудораженностью, нередко – раздражительностью, чрезмерной общительностью или даже фамильярностью. Отмечается ускорение темпа мышления, смена тематики по случайным признакам, речевой напор. Характерной особенностью гипоманиакальных нозогенных реакций является недооценка тяжести соматического состояния с преуменьшением серьезности его симптомов и потенциальных последствий. Уклоняясь от обсуждения текущих событий, связанных с медицинской помощью в онкологическом стационаре, пациенты охотно рассказывают о своих бытовых и профессиональных планах, часто не соблюдают предписанный врачами лечебный режим, не являются на амбулаторное обследование, пропускают курсы химиотерапии.
При ухудшении соматического состояния нарастает конфликтность, негативистичность, раздражительность с формированием стойкого дисфорического аффекта: пациенты придирчиво оценивают действия медицинского персонала, открыто выражают недовольство неблагоприятной динамикой состояния. При стабилизации соматического состояния и более или менее удовлетворительном самочувствии признаки дисфории редуцируются и больные возвращаются к образу жизни, сопоставимому с тем, который они вели до болезни, «вспоминая» о ней, только если нужно пройти очередное обследование или продолжить курс полихимиотерапии (при наблюдении в амбулаторных условиях).
Шизофренические нозогенные реакции. Шизофренические диссоциативные реакции
Рассматриваемые нозогении по своей клинической картине соответствуют тяжелой диссоциативной нозогенной реакции (синдрому псевдодеменции) [8]. В статусе пациентов доминирует феномен отчуждения онкогематологического заболевания, достигающий степени полного отрицания самого факта болезни. Выявляются грубые когнитивные нарушения, характеризующиеся отчетливой парциальностью, свойственной синдрому псевдодеменции. В связи с тотальным и категорическим неприятием факта заболевания больные полностью отказываются от дальнейшего наблюдения, а также от ряда важных лечебных мероприятий, мотивируя это тем, что они практически здоровы и не нуждаются в специализированной помощи. Как правило, такие пациенты повторно обращаются за помощью только при возникновении осложнения, угрожающего жизни (например, двусторонней пневмонии с подъемом температуры тела до 39–40 °С и развитием тяжелой дыхательной недостаточности), либо значительном ухудшении состояния, вплоть до терминального, вследствие рецидива онкогематологического заболевания.
Шизофренические тревожно-коэнестопатические реакции
Также выявляются аномальные телесные сенсации с атипичной локализацией. Наряду со свойст
венной гематоонкологической патологии астенической симптоматикой (длительное и стойкое ощущение слабости, повышенная истощаемость) пациенты сообщают о необычной неприятной легкости или тяжести в теле, неустойчивости походки с ощущением волнообразных колебаний поверхности под ногами, внезапных пристуах слабости в ногах.
Клиническая картина дополняется тревожно-фобическими расстройствами, преимущественно явлениями нозофобии, манифестирующими на этапе диагностического обследования (стационарного либо амбулаторного) под влиянием нозогенных факторов (установление диагноза угрожающей жизни онкогематологической патологии, разъяснения специалистов о тяжести и возможных неблагоприятных последствиях болезни, наблюдение за другими пациентами отделения, у которых развиваются опасные для жизни осложнения). Тревожно-фобические симптомокомплексы, выступающие в рамках коэнестопатических нозогений, как правило, сочетаются с субклиническими проявлениями гипотимии (подавленность, чувство безнадежности, бессонница, жалобы на потерю энергии). При этом аффективные расстройства, как правило, не осознаются и ассоциируются с проявлениями телесного страдания. Обращает на себя внимание минимальная выраженность поведенческих расстройств. Признаки аномального поведения в болезни ограничиваются редкими обращениями с просьбами дополнительных обследований в соответствии с неадекватными интерпретациями тех или иных симптомов, резонерскими рассуждениями о полезности нетрадиционных методов лечения, необходимости расширения диагностических обследований и др.
Терапия нозогенных реакций
Транквилизаторы (анксиолитики) назначались при нозогенных реакциях, протекающих с преобладанием невротических расстройств (тревожно-фобических) и нарушениями сна, антидепрессанты (тимоаналептики) – при нозогенных тревожно-депрессивных реакциях. Антипсихотики использовались в первую очередь при лечении шизофренических нозогенных реакций. Схемы лечения соответствовали стандартным, принятым в общей психиатрии. В ряде наблюдений при выраженных в структуре нозогенной реакции нарушениях сна применялась комбинированная терапия: антидепрессант – транквилизатор (снотворное), нейролептик – транквилизатор (снотворное) в указанных дозах (табл. 3). Лечение онкогематологических больных с нозогенными реакциями с учетом возможности развития побочных действий позволило добиться купирования психопатологической симптоматики у 156 (81,3%) пациентов. Наиболее полный терапевтический эффект был зарегистрирован у пациентов с тревожно-фобическими нозогенными реакциями.
Особенно значительная редукция психопатологических расстройств отмечалась у больных с преобладанием в структуре реакции соматизированной тревоги (на первом плане разнообразные патологические телесные сенсации – массивные вегетативные нарушения, алгии, конверсии, тогда как содержание тревоги, как правило, исчерпывается танатофобиями, а панические атаки встречаются редко и отличаются рудиментарностью). При терапии таких нозогенных состояний улучшение под влиянием транквилизаторов наступало уже к 3–5-му дню приема. Пациенты отмечали редукцию фобий, тревожных опасений, а также выраженности и продолжительности соматизированных проявлений. Выявлялось также улучшение общего самочувствия, которое больные связывали как с сомато-, так и с психотропной терапией. Пациенты охотнее вовлекались в обсуждение проблем, связанных с необходимостью их собственного участия в процессе лечения соматического заболевания.
Столь же значительный терапевтический эффект был зарегистрирован у пациентов с тревожно-депрессивными реакциями. В частности, у больных с депрессивными нозогениями это проявлялось уменьшением выраженности снижения настроения, содержательного комплекса депрессии. Больные отмечали улучшение настроения с одновременным уменьшением вялости, подавленности, констатировали увеличение физических возможностей, прилив сил. Уменьшалась выраженность ипохондрических фобий. Отмечая восстановление прежнего душевного равновесия, пациенты сообщали об уменьшении тревожных опасений по поводу состояния своего здоровья, подчеркивали, что раньше слишком пессимистично оценивали ситуацию, драматизировали прогноз заболевания и его социальных последствий.
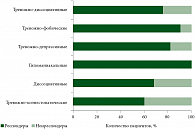
Гипоманиакальные нозогенные реакции были купированы во всех трех случаях. Ввиду их казуистичности нам не удалось выявить особенности терапии таких состояний у больных с онкогематологическими заболеваниями по сравнению с иной соматической патологией, коморбидной данным расстройствам. Наиболее резистентными к проводимой терапии оказались шизофренические нозогенные реакции. Они были в разной степени купированы в 19 (65,5%) из 29 наблюдений. В наблюдениях с диссоциативными шизофреническими реакциями последние оказывались достаточно резистентными к проводимому лечению. Лишь в 2/3 случаев удалось достигнуть терапевтического эффекта в виде увеличения комплаентности больных. У больных с тревожно-коэнестопатическими реакциями клиническая эффективность нейролептиков последних генераций (кветиапин, рисперидон и т.п.) в наибольшей степени проявлялась в отношении эссенциальных сенестопатий. Наименьшая эффективность наблюдалась у больных с фантастическими сенестопатиями. Промежуточное положение по характеру ответа на терапию занимают элементарные и алгические сенестопатии. На рисунке 1 представлены данные по эффективности терапии нозогенных расстройств у больных с онкогематологическими заболеваниями3.
Препараты, применяемые при психофармакотерапии нозогенных реакций у включенных в исследование пациентов, характеризовались хорошей переносимостью и безопасностью. Однако в единичных случаях наблюдались побочные действия психотропных препаратов, отмечаемые и у пациентов, не страдающих патологией кроветворной системы. В частности, в трех случаях при приеме антидепрессанта сертралина наблюдались диспепсические расстройства (метеоризм, тошнота, диарея), потребовавшие временного снижения дозировки, но не отмены препарата. В одном случае (у пожилого больного с сочетанной гематологической и общесоматической патологией) при приеме рисперидона наблюдались первые признаки экстрапирамидных расстройств (крупноразмашистый тремор пальцев кисти), что вынудило нас отменить препарат. Несмотря на то что в отношении применяемых нами атипичных антипсихотиков описаны побочные действия, касающиеся кроветворной системы, в наших наблюдениях не было существенных изменений показателей периферической крови, которые заставили бы снизить дозировку препарата или отменить его. Тем не менее при назначении таких препаратов следует периодически контролировать лейкоцитарную формулу.
Заключение
В результате выполненного исследования уточнены клинические характеристики нозогенных реакций у больных с онкогематологическими заболеваниями. Полученные в нашем исследовании данные представляются значимыми в прикладном контексте, в первую очередь – для оптимизации психиатрической помощи больным с онкогематологическими заболеваниями, у которых сформировались нозогенные реакции. Роль психофармакотерапии в рамках комбинированного подхода к лечению онкогематологических больных с нозогенными реакциями заключается в коррекции тревожной, депрессивной и процессуальной симптоматики с помощью современных анксиолитиков, антидепрессантов с противотревожным действием и атипичных нейролептиков с учетом возможных побочных действий препаратов.
Показано, что широкий спектр психопатологических состояний может быть эффективно купирован с помощью современных анксиолитиков, антидепрессантов с противотревожным действием и атипичных нейролептиков, применяемых согласно стандартным схемам, принятым в «общей» психиатрии.
" id="sender_art_description" name = "SENDER_ART_DESCRIPTION" />Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.