Тиреоидные гормоны и гипотиреоз
- Аннотация
- Статья
- Ссылки
- English
До настоящего времени остается много нерешенных вопросов, в основном о причинах развития патологии и методах ее лечения.
В структуре заболеваний щитовидной железы лидирует гипотиреоз. Знание клинического течения гипотиреоза, лабораторной диагностики и трактовки ее результатов необходимо врачу любой специальности. Пациенты с гипотиреозом нуждаются в постоянной гормональной заместительной терапии. Жизненно важным лекарственным препаратом является тироксин.
До настоящего времени остается много нерешенных вопросов, в основном о причинах развития патологии и методах ее лечения.
В структуре заболеваний щитовидной железы лидирует гипотиреоз. Знание клинического течения гипотиреоза, лабораторной диагностики и трактовки ее результатов необходимо врачу любой специальности. Пациенты с гипотиреозом нуждаются в постоянной гормональной заместительной терапии. Жизненно важным лекарственным препаратом является тироксин.

Тиреоидные гормоны (ТГ) трийодтиронин (Т3) и тироксин (Т4) регулируют жизненно важные физиологические функции организма, такие как рост, физическое и умственное развитие, энергетический обмен в частности и обмен веществ в целом [1]. Эффекты тиреоидных гормонов реализуются на геномном и негеномном уровнях. Они взаимодействуют с клеточными мембранами, клеточными органоидами и многими другими структурами. Свободные ТГ, в частности Т3, пассивно проникают через клеточную мембрану, связываются в ядре клетки с тиреоидными рецепторами, которые представляют собой лиганд-зависимые факторы транскрипции, ассоциированные с хроматином и ядерными белками. Собранные таким образом гетеродимеры связываются с участками ДНК, после чего происходят активация гена и синтез специфического белка [2]. ТГ являются важными гормонами для реализации ядерных процессов.
Негеномные эффекты тиреоидных гормонов довольно обширны. К ним относятся регуляция внутриклеточного уровня некоторых ионов [3], скорости транспорта глюкозы в клетку [4], повышение противовирусной интерфероновой активности клетки [5] и др. Они также способны быстро менять количество адренергических рецепторов на поверхности клеток [6]. Механизмы большинства негеномных эффектов ТГ плохо изучены. Для ряда таких эффектов также пока не установлены места связывания, то есть рецепторы. На периферии под действием дейодиназы Т4 превращается в Т3. Активность данного фермента регулируется уровнем свободного Т4 (св. Т4) и уровнем реверсивного Т3 [7]. Давно известно влияние тиреоидных гормонов на клеточное и тканевое дыхание. Среди механизмов указано повышение активности аденозиндифосфата – аденозинтрифосфата (АДФ – АТФ) (адениннуклеотидтранслоказы), вследствие чего происходят ускорение поглощения митохондриями АДФ, активация цикла Кребса с увеличением количества доноров электронов, усиление поглощения остатков фосфорной кислоты, стимуляция АТФ-синтазы и цепи транспорта электронов.
K. Ojamaa и соавт. установили, что добавление Т3 к гладкомышечным клеткам аорты вызывает их расслабление [8]. Полагают, что данный эффект может способствовать снижению диастолического давления или возрастанию минутного сердечного объема при гипертиреозе. Точные механизмы влияния тиреоидных гормонов на гладкомышечные клетки неизвестны.
Заболевания щитовидной железы относятся к числу наиболее часто встречающихся эндокринных расстройств [9].
Диагностика и лечение тиреоидной патологии базируются на оценке функциональных тестов.
Для обнаружения структурных изменений щитовидной железы используют разные визуализирующие методы.
Современные методы лабораторной диагностики позволяют обнаружить незначительные изменения функции щитовидной железы и диагностировать тиреоидную патологию на ранней стадии. Так, важной вехой в эндокринологии стало появление иммуноферментного анализа (ИФА). С его помощью можно получить информацию о развитии патологии на доклиническом этапе. Данный высокочувствительный и высокоспецифичный анализ основан на связывании антигенов и антител в пробе с дальнейшим выявлением их ферментной меткой. ИФА позволяет точно устанавливать уровни гормонов в крови.
Важно отметить, что методы последнего поколения дают возможность определять уровни гормонов до 0,001 мМЕ/л [10].
Исследование содержания тиреотропного гормона (ТТГ) необходимо для диагностики первичного гипотиреоза или гипертиреоза, контроля лечения гипотиреоза и функции щитовидной железы у проживающих в эндемичной зоне, у лиц с аутоиммуными нетиреоидными заболеваниями, пожилого возраста, с гиперлипидемией и др.
Уровень св. Т4 определяется с целью диагностики изменения функции щитовидной железы как при гипертиреозе, так и при гипотиреозе. Он может быть увеличен при эутиреоидной патологии щитовидной железы:
- при повышении уровня тироксинсвязывающего глобулина;
- семейной дисальбуминемической гипертироксинемии;
- нарушении связывания Т4, обусловленном аутоантителами;
- гинерализованной резистентности к ТГ;
- приеме Т4;
- транзиторных острых заболеваниях.
Снижение уровня св. Т4 при эутиреозе может быть следствием:
- йодной недостаточности;
- лечения трийодтиронином.
Аутоиммунный тиреоидит
При аутоиммунном тиреоидите образуются антитела к различным тиреоидным антигенам. Наибольшее клиническое значение имеют антитела к тиреоглобулину (АТ-ТГ) и антитела к тиреоидной пероксидазе (АТ-ТПО) [11].
Повышенный уровень антитиреоидных антител отмечается при таких заболеваниях, как аутоиммунный тиреоидит (тиреоидит Хашимото), послеродовый тиреоидит, полигландулярные аутоиммунные синдромы.
АТ-ТГ и АТ-ТПО определяются более чем у 90% лиц с аутоиммунной патологией щитовидной железы. Их выявление помогает диагностировать причину гипотиреоза. Кроме того, контроль уровня антитиреоидных антител позволяет обнаружить прогрессирование тиреоидита [12] и тенденцию к развитию гипотиреоза, послеродовый тиреоидит, полигландулярные аутоиммунные синдромы.
Аутоиммунный тиреоидит впервые был описан в 1912 г. японским врачом и ученым Хакару Хашимото. Впоследствии заболевание было названо в его честь. Ученый сообщил о четырех пациентах, у которых при гистологическом исследовании ткани щитовидной железы были обнаружены атрофия паренхиматозных клеток, диффузная лимфоцитарная инфильтрация, фиброз и увеличение числа оксифильных клеток (клеток Гюртле) [13].
Частота встречаемости аутоиммунного тиреоидита составляет 3–4%, клинически выраженных форм – 1%. При этом количество женщин с аутоиммунным тиреоидитом в четыре – восемь раз превышает количество мужчин. Чаще всего болезнь диагностируется у женщин старше 60 лет – 6–11% [14].
Заболевание развивается на фоне генетически детерминированного дефекта иммунного ответа, ассоциированного с HLA-антигенами комплекса гистосовместимости. Нарушение в системе иммунорегуляции и неблагоприятное воздействие факторов внешней среды приводят к Т-лимфоцитарной агрессии против собственных тиреоцитов и их разрушению. Специфические иммуноглобулины образуют комплексы со структурными единицами тиреоцитов, что приводит к уменьшению объема функциональной ткани и выработки тиреоидных гормонов. В результате структурно-функциональных изменений развивается гипотиреоз с повышением уровня ТТГ.
Аутоиммунный тиреоидит все чаще встречается в виде семейных форм [15]. У пациентов с повышенной частотой обнаруживаются гаплотипы HLA-DR3, DR5, В8. У 50% родственников больных аутоиммунным тиреоидитом определяются циркулирующие антитела к щитовидной железе. Кроме того, у одного и того же пациента или в пределах одной семьи наблюдается сочетание аутоиммунного тиреоидита с другими аутоиммунными заболеваниями, такими как пернициозная анемия, аутоиммунный первичный гипокортицизм, хронический аутоиммунный гепатит, сахарный диабет 1 типа, витилиго, ревматоидный артрит [16].
В связи с частыми случаями возникновения болезни у близких родственников наследственный фактор остается как предположение [17]. Четкий механизм наследственной предрасположенности не установлен.
Гипотиреоз
Гипотиреоз является вторым по распространенности после сахарного диабета эндокринным синдромом. Большинство случаев гипотиреоза приходится на первичный. Чаще всего гипотиреоз развивается вследствие хронического аутоиммунного тиреоидита. Гипотиреоз может быть результатом оперативного лечения щитовидной железы и лечения радиоактивным йодом.
Период перехода аутоиммунного тиреоидита в гипотиреоз достаточно длительный. Критерии его диагностики четко не определены, и это затрудняет оценку эпидемиологической ситуации в отношении аутоиммунного тиреоидита [18].
Диагностика гипотиреоза включает определение концентрации ТТГ, св. Т4 и св. Т3.
Для подтверждения аутоиммунной природы заболевания определяют титр АТ-ТПО.
При субклиническом гипотиреозе в крови выявляется высокий уровень ТТГ и нормальные уровни Т3 и Т4.
Высокие уровни АТ-ТПО могут свидетельствовать о более быстром деструктивном процессе.
При субклиническом гипотиреозе и высоких титрах АТ-ТПО рекомендуется более частый контроль функции щитовидной железы, чтобы не упустить развития явного гипотиреоза.
Однако своевременное выявление гипотиреоза является непростой задачей. Сложность диагностики заключается в разнообразии и неспецифичности его симптомов из-за воздействия тиреоидных гормонов практически на все органы и системы.
Выраженность проявлений тиреоидной недостаточности может быть различной и не всегда коррелировать с лабораторными изменениями.
Как было сказано ранее, тиреоидные гормоны, в частности Т3, влияют на геном клетки, в том числе на ферментативную активность.
Недостаточность тиреоидных гормонов при гипотиреозе является причиной уменьшения выработки ряда клеточных ферментов. Это приводит к снижению обменных процессов и значительному уменьшению потребности в кислороде, замедлению окислительно-восстановительных реакций и, как следствие, показателей основного обмена. Происходит торможение процессов и синтеза, и катаболизма.
Универсальным признаком гипотиреоза считается муцинозный отек (микседема), выраженность которого зависит от степени тиреоидной недостаточности. Нарушение обмена гликозаминогликанов – продуктов белкового распада (производных протеина, глюкуроновой и хондроитинсерной кислот) приводит к инфильтрации слизистых оболочек, кожи и подкожной клетчатки, мышц, миокарда. Нарушение водно-солевого обмена усугубляется избытком вазопрессина и недостатком предсердного натрийуретического фактора, что вызывает накопление внесосудистой жидкости и натрия [19].
В клинической картине могут быть представлены разные симптомы, так как процесс распространяется на все органы и системы. Пациенты часто жалуются на проблему одного органа или какой-то определенной системы (сердечно-сосудистой, желудочно-кишечного тракта или др.). Это затрудняет диагностику, особенно у пожилых и полиморбидных больных.
Как следствие, даже появилось понятие «маски гипотиреоза».
В настоящее время выделяют следующие маски гипотиреоза [20–25]:
- кардиологические (нейроциркуляторная дистония, ишемическая болезнь сердца, гипертензия по диастолическому типу, дислипидемия, миокардит, гидроперикард);
- гастроэнтерологические (запоры, желчнокаменная болезнь, гепатит, гипокинезия желчевыводящих путей и кишечника);
- ревматологические (полиартрит, полисиновит, остеоартроз, полисерозит);
- дерматологические (алопеция, гиперкератоз, онихолизис);
- психиатрические (деменция и депрессия);
- гинекологические (бесплодие, нарушение менструального цикла);
- гематологические (анемии).
Из-за многообразия масок гипотиреоза пациент может оказаться на приеме у врача любой специальности или одновременно наблюдаться у нескольких специалистов. Поэтому каждый врач должен учитывать особенности течения гипотиреоза и не исключать его наличия у больного.
Лечение
Целью лечения гипотиреоза являются исчезновение клинических симптомов и стойкое поддержание уровня ТТГ в пределах референсных значений (0,4–4,0 мЕ/л).
При гипотиреозе применяется препарат L-тироксина (табл. 1). Это синтетический препарат гормона щитовидной железы, левовращающий изомер Т4.
Ориентировочная суточная доза тироксина должна быть определена для каждого пациента индивидуально. Она может быть рассчитана исходя из 1,6–1,8 мкг/кг массы тела. Данный коэффициент используется при лечении пациентов с послеоперационным гипотиреозом, а также лиц моложе 50 лет без сердечно-сосудистых заболеваний. Однако чаще при подборе дозы препарата врач ориентируется на уровень ТТГ. Заместительная терапия при аутоиммунном тиреоидите требует подбора дозы по уровню ТТГ, так как степень деструкции и объем нефункционирующей ткани определить невозможно. Тироксин иногда назначается с небольших доз с последующей титрацией в зависимости от уровня ТТГ.
Контроль ТТГ нужно проводить не реже одного раза в месяц.
Тироксин следует принимать один раз в день утром натощак за 30–40 минут до еды.
При лечении больных гипотиреозом с сердечной патологией и старше 50 лет необходимо проявлять большую осторожность из-за высокой вероятности развития побочных эффектов. Избыток тироксина в крови увеличивает частоту сердечных сокращений, усиливает сократимость миокарда. При этом повышается потребность мышцы сердца в кислороде, что может ухудшить ее кровоснабжение. В этом случае ориентировочный расчет суточной дозы тироксина проводится исходя из 0,9 мкг/кг массы тела.
Особого внимания заслуживает компенсация гипотиреоза во время беременности. В этот период потребность в тироксине в среднем возрастает на 45%, что требует адекватной коррекции дозы препарата. Сразу после родов дозу уменьшают.
Пациенты с гипотиреозом должны получать заместительную гормональную терапию пожизненно.
Индивидуальная доза может значительно отличаться от расчетной.
Даже при правильно подобранной дозе рекомендован регулярный контроль ТТГ. Некоторым больным может потребоваться коррекция дозы и через годы от начала терапии.
Левитирин
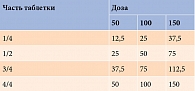
Левитирин (левотироксин натрия) компании «ПРИМАФАРМ» по своему действию идентичен действию тироксина, вырабатываемого щитовидной железой человека. Левитирин выпускается в дозах 50, 100 и 150 мкг. Независимо от дозы таблетка разделена на четыре равные части – эквидозы. Каждая такая часть содержит 1/4 общей дозы, что обеспечивает легкую титрацию (табл. 2).
В большинстве случаев пациентам трудно выполнять рекомендации по приему препарата из-за необходимости многократного дробления таблеток до получения адекватной дозы. Препарат Левитирин решает эту проблему.
Левитирин входит в Федеральный перечень жизненно важных препаратов и представлен во всех региональных стандартах лечения гипотиреоза.
Развитие отечественной фармацевтической промышленности как наукоемкого и высокотехнологичного сектора экономики страны является залогом лекарственной безопасности, особенно в современных условиях сложной политической ситуации и санкционного режима. Решение связанных с этим вопросов требует комплексного подхода, активного взаимодействия государства и участников рынка, системного подхода и координации усилий по реализации лекарственного импортозамещения, создания условий для повышения инновационной активности фармацевтических компаний.
S.V. Podachina, PhD, I.V. Solovyova
A.I. Yevdokimov Moscow State University of Medicine and Dentistry
Contact person: Svetlana V. Podachina, spodachina@mail.ru
Thyroid diseases are becoming more widespread.
To date, there are many unresolved issues, mainly concerning the causes of the development of pathology and methods of its treatment.
Hypothyroidism is the leader in the structure of thyroid diseases. The knowledge of hypothyroidism clinical course, laboratory diagnostics and interpretation of its results is necessary for a doctor of any specialty. Patients with hypothyroidism need constant hormone replacement therapy. Thyroxine is a vital drug.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.