Вилюйский энцефаломиелит – эндемическое заболевание нервной системы в Республике Саха (Якутия)
- Аннотация
- Статья
- Ссылки
- English
Представлен клинический случай хронической формы ВЭМ у пациента – представителя якутского этноса.
Представлен клинический случай хронической формы ВЭМ у пациента – представителя якутского этноса.


Введение
Вилюйский энцефаломиелит (ВЭМ) – тяжелое дегенеративное заболевание центральной нервной системы, характеризующееся прогрессирующим поражением головного мозга [1, 2]. Заболевание проявляется в острой форме как менингоэнцефалит и имеет тенденцию к переходу в длительный хронически прогрессирующий панэнцефалит, в конечном итоге завершающийся летальным исходом или глубокой инвалидизацией.
Впервые о ВЭМ в научном и медицинском сообществе стало известно в середине XX в., когда он был выявлен в изолированной популяции якутов на территории Республики Саха (Якутия) в бассейне реки Вилюй на северо-востоке России. Первые официальные описания заболевания были сделаны в 1925 г. врачом-эпидемиологом Т.А. Колпаковой, возглавлявшей в то время санитарно-медицинский отряд в составе первой комплексной экспедиции Академии наук СССР в Якутскую Республику [3]. Тем не менее официальное признание профессиональным сообществом последовало только в 1956 г. благодаря усилиям Прокопия Андреевича Петрова, привлекшего внимание советских ученых к необычному заболеванию нервной системы, выявленному им в Вилюйском районе Якутии. Затем в течение многих лет П.А. Петров, будучи министром здравоохранения Якутии, проводил большую организационную работу, связанную с открытием специализированных медицинских учреждений для госпитализации больных с острой и хронической формой ВЭМ и изучением этой региональной патологии [4].
Уникальность заболевания состоит в следующем:
- широкий клинический полиморфизм: от торпидных энцефалопатий, со временем дающих развернутую картину ВЭМ, до фатальной быстропрогрессирующей менингоэнцефалитической формы [5]. При этом клиническая картина при хронической форме отличается от таковой известных патологий;
- на протяжении всего периода наблюдения ВЭМ встречается только у коренного населения Республики Саха (Якутия) – якутов (народ «саха» – самоназвание этноса). Максимальное количество случаев ВЭМ изначально зарегистрировано в Вилюйском округе республики, затем в других районах Якутии в 1960–70-е гг., хотя, вероятно, небольшой очаг больных всегда существовал в районе выявления ВЭМ (с. Мастах, Вилюйский район) [6]. Местное название заболевания «бохоорор» на якутском языке означает «скованный»;
- последние единичные случаи острого ВЭМ наблюдались в 2008 и 2010 гг. В настоящее время ВЭМ представлен хроническими формами и первично-хроническими торпидными энцефалопатиями [5]. По состоянию на 1 января 2020 г. 24 пациента с ВЭМ находились на учете с диагнозом хронического ВЭМ [7]. Острые случаи не регистрируются с 2012 г. [7];
- несмотря на интенсивное изучение этиологии и патогенеза ВЭМ с 1950-х гг. как российскими, так и зарубежными учеными, причина и механизмы возникновения патологического процесса до конца не изучены. Известно несколько гипотез: инфекционная [1, 8–13], иммуногенетическая [14, 15], экологическая [16–18]. Каждая из них имеет право на существование, но не является окончательно доказанной.
В изучение ВЭМ внесли вклад многие ведущие ученые отечественных и мировых научных центров: Военно-медицинской академии (А.Н. Шаповал), Института полиомиелита и вирусных энцефалитов им. М.П. Чумакова (М.П. Чумаков, Н.И. Федорова, Е.С. Сарманова, А.С. Караванов, Г.Л. Зубри, К.Г. Уманский, Г.Г. Карганова), Института морфологии человека АМН СССР (А.П. Авцын, И.А. Прохорова, А.А. Жаворонков), Института медицинских проблем Севера СО РАМН (А.В. Дубов, В.В. Фефелова), Национальных институтов здоровья США (Д.К. Гайдушек, Л.Г. Гольдфарб, Д. Ашер, К. Торо), Университета Мельбурна (C.L. McLean, C.A. Masters), Института мозга Ниигаты, Япония (F. Ikuta), Центра изучения болезни Крейтцфельдта – Якоба (А. Грин, Р. Найт), а также якутские ученые А.И. Владимирцев, Р.С. Тазлова, В.А. Владимирцев, Ф.А. Платонов, В.П. Алексеев, М.П. Гоголев, Р.С. Никитина, А.П. Данилова, В.Л. Осаковский и др.
Исследования этиологии вилюйского энцефаломиелита
За 70 лет исследований были применены все доступные методы изучения этиологии ВЭМ, предпринимались многочисленные попытки заражения лабораторных животных [1, 10–12], клеточных культур [13, 19], проводились генетические [20–22] и эпидемиологические исследования с применением различных моделей [6], использовались иммунологические подходы [15, 23–26], разнообразные молекулярные методы [27, 28], изучался состав кишечной микробиоты [29], микроэлементов [18, 30] и т.д. Рабочие гипотезы этиологии и патогенеза заболевания, разработанные на основании этих исследований, требуют дальнейшего изучения.
Предположение о наследственной природе ВЭМ базируется на его склонности к хроническому течению у многих пациентов, выявлении заболевания только среди якутского этноса и наличии нескольких подтвержденных случаев среди членов одной семьи [31]. Однако проведенные исследования показали низкий уровень сегрегационной частоты – примерно 0,07, а доверительный интервал не включал значение 0,25 [32]. Анализ ряда полиморфизмов генов, связанных с развитием иммунного ответа и воспаления [21], продемонстрировал значительную ассоциацию двух SNP (single nucleotide polymorphism – однонуклеотидный полиморфизм) гена IFNG (интерферона гамма) с ВЭМ, в большей степени выраженную в возрастной группе 60–69 лет [33]. Экзомное секвенирование генома больных ВЭМ в США и России выявило несколько генов-кандидатов, роль которых при ВЭМ продолжает изучаться [34, 35]. Таким образом, наследственный фактор в развитии ВЭМ не подтвержден, но может проявляться в виде генетической предрасположенности [22].
Исследователи, учитывая наличие острой стадии, особенности эпидемиологического процесса и патоморфологические признаки воспаления мозга, направили усилия на поиски инфекционного агента ВЭМ. П.А. Петров был убежден, что заболевание передается через длительный и близкий контакт с больным [4]. Д.К. Гайдушек – академик Академии наук США, мировой лидер в области изучения медленных нейроинфекций, который неоднократно осматривал больных ВЭМ во время научных экспедиций в Якутии, – считал, что острый ВЭМ вызывается специфичным инфекционным агентом. Однако изолировать его оказалось непростой задачей для исследователей.
Выделенный Е.С. Сармановой в 1959 г. из спинномозговой жидкости пациента с хронической формой ВЭМ штамм V-1 (вилюйский вирус 1) считается наиболее вероятным кандидатом на роль этиологического агента ВЭМ, однако вопрос о его происхождении остается спорным [10–12]. Этот вирус, классифицируемый сейчас как VHEV (Vilyuisk human encephalitis virus), первоначально относили к вирусам энцефаломиокардита мышей – Тейлор-вирусам семейства пикорнавирусов. H. Lipton, используя технологию полного секвенирования, установил, что вилюйский вирус V-1 значительно отличается от мышиных Тейлор-вирусов и может быть рекомбинантным вирусом человека [36]. Позднее другие исследователи показали, что L*-белок вилюйского вируса ингибирует мышиную, но не человеческую РНКазу, что указывает на его мышиное происхождение [37]. Выделить данный вирус из биоматериалов других больных ВЭМ не удалось. Кроме того, патогенность вируса для лабораторных животных, особенно для приматов, не доказана. Эти факторы усложняют задачу определения этиологической роли вируса в развитии ВЭМ. Действительно ли вилюйский вирус является возбудителем ВЭМ, неясно [34]. Другие кандидаты на роль этиологического агента ВЭМ также не получили подтверждения [13]. Многочисленные попытки идентифицировать инфекционный агент ВЭМ не увенчались успехом, что тоже осложняет понимание механизма ВЭМ и указывает на неоднозначную природу заболевания.
Исследователи подтвердили роль иммунопатологического компонента в патогенезе ВЭМ. У больных хронической формой ВЭМ наблюдается подавление фагоцитарной функции, продукции альфа-интерферона и клеточного иммунитета [23, 24]. У пациентов с подострым и хроническим ВЭМ на протяжении трех десятилетий от начала болезни обнаруживается интратекальная продукция олигоклональных иммуноглобулинов (Ig) класса G [38, 39]. Продукция олигоклональных IgG прекращается, когда воспалительный процесс «перегорает» на поздней фазе болезни со стабилизацией клинической картины, развитием фиброза/атрофии мозговых структур и минимальным остаточным воспалением. Эти факты привели к пересмотру и в конечном итоге лучшему пониманию патогенеза ВЭМ.
Установлена ассоциация между редкими вариантами гена IFNG и ВЭМ; она оказалась значимой в популяции левобережных поселков Вилюйского района. Получено свидетельство, что IFNG может играть определенную роль в хронизации процесса [33]. Изучен уровень воспалительных цитокинов в сыворотке и спинномозговой жидкости больных ВЭМ [25]. Интересно, что повышенный уровень CD40L в крови больных ВЭМ по сравнению со здоровыми якутами может быть связан с патологией эндотелия сосудов [26].
После изучения иммунологических маркеров была предложена новая концепция природы ВЭМ: субклинический воспалительный процесс может лежать в основе развития острого воспалительного эпизода ВЭМ [40].
Несмотря на то что в ходе исследований установить причину заболевания не удалось, была описана клиническая и патоморфологическая картина заболевания, выявлен интратекальный синтез олигоклональных IgG и особенности иммунной системы. В результате улучшения социально-гигиенических условий проведения симптоматического восстановительного лечения заболеваемость ВЭМ в Якутии снизилась. Однако неясность этиологии, сложности диагностики и тяжесть поражения центральной нервной системы требуют сохранения настороженности в отношении новых случаев ВЭМ.
Клиническая картина вилюйского энцефаломиелита
Вилюйский энцефаломиелит отличается разнообразием клинических проявлений. Постановка точного диагноза ВЭМ требует длительного наблюдения, проведения магнитно-резонансной томографии (МРТ), общего анализа ликвора и олигоклональных IgG, а также патоморфологических исследований.
На Международной конференции по проблеме ВЭМ в 2000 г. при участии экспертов Всемирной организации здравоохранения, Национальных институтов здоровья США, неврологов Республики Саха (Якутия) на основании многочисленных комиссий по верификации клинического диагноза ВЭМ, проведенных в 1970-х гг., и более поздних исследований были приняты критерии достоверного диагноза ВЭМ [41]:
- Острая форма (с быстрым прогрессированием): продолжительная лихорадка (более семи дней); головная боль; изменение сознания (кома, ступор, сопор, делирий); клинические признаки менингоэнцефалита; воспалительные изменения в ликворе: плеоцитоз более шести клеток на 1 мм3, повышение уровня белка, снижение содержания глюкозы; пирамидные симптомы; прогрессирование заболевания с летальным исходом в течение менее 12 месяцев. Нейрогистопатология: воспалительные мозговые оболочки; многочисленные мелкие круглые некротические узелки преимущественно в сером веществе головного и спинного мозга; периваскулярные инфильтраты.
- Подострая форма (медленно прогрессирующее течение): острый менингоэнцефалит в анамнезе; прогрессирующая деменция; дизартрия; признаки поражения пирамидной и часто экстрапирамидной систем; воспалительные изменения в ликворе: плеоцитоз более шести клеток на 1 мм3, повышение уровня белка; олигоклональные IgG; прогрессирующее течение на протяжении 1–6 лет. Нейрогистопатология: наличие микронекротических очажков, воспалительных изменений в паренхиме мозга, периваскулярных инфильтратов, астроцитоза и диффузного выпадения нейронов.
- Хронический ВЭМ – продолжительное заболевание (более шести лет) со сменяющимися периодами экзацербации и стабилизации. Основные симптомы хронической формы: деменция (при спастическом варианте – только нарушение памяти); дизартрия; признаки поражения пирамидной и экстрапирамидной систем; олигоклональные IgG в ликворе; диффузная атрофия мозга на МРТ. Нейрогистопатология: диффузная атрофия мозга, глиоз, выпадение нейронов, резидуальные воспалительные инфильтраты в мозговых оболочках и паренхиме мозга, наличие микроцист, замещающих микронекротические очажки.
Острая форма начинается с высокой температуры тела (39–40 °С), озноба, сильной головной и мышечной боли, крайней степени апатии. При хронической форме заболевания преобладают прогрессирующая деменция, расстройство речи, отсутствие мимики, маскообразное выражение лица, нарушение моторно-двигательной функции. В тяжелых прогрессирующих случаях болезнь приводит к летальному исходу в течение 3–5 лет. В результате развития панэнцефалита при ВЭМ у большинства больных отмечается сочетание пирамидных, экстрапирамидных и мозжечковых нарушений, что при патоморфологическом исследовании соответствует поражениям в образованиях подкоркового серого вещества: черном веществе, собственных ядрах моста, нижних оливах, ретикулярной формации моста, продолговатом мозге и мозжечке. Вследствие диффузного поражения указанных структур заболевание сопровождается широким клиническим полиморфизмом, часто – развитием синдрома бокового амиотрофического склероза (БАС) в острой и терминальных стадиях заболевания [4]. За острой менингоэнцефалитической фазой заболевания следуют прогрессирующая деменция, ригидность и спастический тетрапарез. Заболевание характеризуется множественными микронекротическими очагами с выраженными воспалительными реакциями и глиозом в сером веществе [1, 2].
А.И. Владимирцев описал восемь хронических форм ВЭМ, которые были внедрены в практику неврологической службы в 1964 г., с разнообразными клиническими синдромами в зависимости от превалирования неврологической симптоматики [42]:
- дементно-паретическую;
- спастико-паретическую;
- синдром затяжного инфекционного психоза;
- синдром БАС;
- мозжечковую;
- паркинсоноидную;
- диэнцефальную;
- псевдоневрастеническую.
В 1987 г. П.А. Петров разделил хронические формы с медленным продолжительным течением после острой и подострой формы ВЭМ на хронический панэнцефаломиелит, протрагированный психоз и БАС [4].
Как видим, синдром БАС включен в одну из клинических форм хронического течения заболевания. Вероятно, фатальный исход заболевания зависит от присоединения синдрома БАС к ВЭМ.
К сожалению, с данной нозологией в настоящее время в России многие врачи-неврологи не знакомы, поскольку заболевание не упоминается в отечественных учебниках, руководствах и другой образовательной медицинской литературе. Тем не менее в резолюции XI Научной сессии в 1956 г. Научно-исследовательского института вирусологии им. Д.И. Ивановского заболевание обозначено как самостоятельная нозологическая единица и названо вилюйским энцефаломиелитом [8, 9]. Во второе издание американского учебника профессора Р. Джонсона «Вирусные инфекции нервной системы» (1998) была внесена глава, посвященная вилюйскому энцефаломиелиту. Л.Г. Гольдфарб (Институт здоровья, США) в своей монографии «Вилюйский энцефаломиелит» приводит слова Д.К. Гайдушека – профессора, лауреата Нобелевской премии по физиологии и медицине 1976 г., признанного авторитета в научном мире по вирусным инфекциям, который принимал непосредственное участие в осмотре этих пациентов во время неоднократных научных экспедиций в Якутию по изучению ВЭМ: «Каждый невролог в Европе и Соединенных Штатах знает о вилюйском энцефаломиелите из наших публикаций в журналах Brain и Science, наших лекций и из главы о вилюйском энцефаломиелите в учебнике Р. Джонсона по инфекционным болезням нервной системы (1998). <…> Знание о проблеме вилюйского энцефаломиелита стало частью врачебных квалификационных экзаменов в США и европейских странах» [34].
Представляем клинический случай пациента с хронической формой ВЭМ.
Клинический случай
Пациент П. – представитель якутского этноса с хронической формой ВЭМ. Пациент дал письменное согласие на видео- и фотосъемку.
Мы использовали данные из учетной карты больного, а также данные из истории болезни энцефалитного отделения Якутской республиканской клинической больницы (ЯРКБ), стационара Института здоровья АН РС (Я) в Якутске и неврологического отделения Якутского научного центра комплексных медицинских проблем.
Пациент П. родился в 1962 г. в с. Халбатцы, расположенном в бассейне реки Вилюй. Начало заболевания отмечалось в возрасте 24 лет (май 1986 г.). Заболевание было спровоцировано сильным переохлаждением (работал коневодом; однажды пришлось спасать лошадь, провалившуюся под лед). Следует отметить, что в мае в Вилюйске средняя температура воздуха составляет +11 °C, вечером +9 °C. В настоящее время проживает в с. Сосновка в Вилюйском психоневрологическом доме-интернате им. Кэтти Марсден.
Семейный анамнез: старший из трех детей в семье саха. В семье больных ВЭМ не было, как и тесных контактов с больными ВЭМ. Диагноз ВЭМ установлен в энцефалитном отделении ЯРКБ в 1986 г. Наследственных заболеваний нет.
Сопутствующие заболевания: хронический холецистопанкреатит. Аллергии нет, травмы и оперативные вмешательства отрицает.
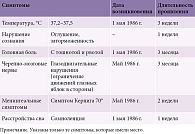
Клинические симптомы заболевания в острой, подострой и хронической фазе представлены в табл. 1, на рис. 1 и 2.
Как видно из табл. 1, рис. 1 и 2, течение болезни медленно прогрессирующее с постепенным формированием церебральных симптомов умеренной степени, спастического нижнего парапареза и камптокормии.
Последний осмотр – 30 мая 2025 г.: сознание ясное, поведение адекватное. В контакт вступает охотно, несмотря на речевой дефект. На обращенную речь пытается ответить, но речь экспрессивная, с грубым нарушением, ответы мычанием и киванием головы по типу «да/нет». Фон настроения ровный, легкая эйфория, собственным состоянием не тяготится. Простые команды выполняет, сложные не понимает. Передвигается на небольшие расстояния с посторонней помощью. Основное передвижение на коляске. Лицо гипомимичное, uvula отклонена влево. Глоточный рефлекс abs. Язык влево, гипотрофичный, малоподвижный, слегка волнительный. Ярко выраженные симптомы орального автоматизма (+++). Контрактура сгибательная в коленных суставах. Сухожильные рефлексы и карпорадиальные с рук D < S живые, коленные высокие, D = S, ахилловы с клоноидом с обеих сторон. Сила мышц верхних конечностей – 5 баллов, нижних – 3–4 балла. Вызывается спонтанный патологический рефлекс Бабинского справа, рефлекс Россолимо (++) с обеих сторон. Выраженная камптокормия с наклоном туловища влево. Ходит с поддержкой, мелкими шажками с прилипанием стоп.
Заключение: в клинической картине ведущими симптомами являются грубая дизартрия, умеренный нижний спастический парапарез с левосторонней камптокормией, умеренные когнитивные нарушения. Грубой апраксии нет, может ухаживать за собой, добродушен, доброжелателен, всегда эмоционально положительно настроен, понимает свои умственные и физические дефекты, правильно оценивает свои возможности, пребыванием в психоневрологическом доме-интернате не тяготится, доволен уходом, питанием. В целом стабилизация состояния с 2000 по 2025 г. свидетельствует о стагнации нейродегенеративного процесса.
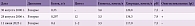
Результаты анализа ликвора пациента П. доступны с 2000 г. Общий анализ ликвора от 30 августа 2000 г. и 11 июня 2025 г. в норме. В анализе ликвора от 28 августа 2006 г. небольшой цитоз: 12. В 2000 г. у пациента методом изоэлектрофокусирования с иммуноблоттингом были выявлены олигоклональные IgG (2-й тип синтеза), которые подтвердились при пункции в 2006 г. В 2025 г. олигоклональные IgG не выявлены (табл. 2). Иммунологические анализы крови и общий анализ крови в динамике в норме.
Электромиография от 26 августа 2011 г.: синдром нарушения проведения по локтевым, срединным, большеберцовым, малоберцовым нервам по типу аксональной полинейропатии умеренной степени, дистальный уровень, грубее по нервам нижних конечностей. С нижних конечностей регистрируется выраженный Н-рефлекс.
МРТ от 30 августа 2000 г.: выраженная атрофия головного мозга.
МРТ от 26 августа 2011 г.: явления диффузной церебральной атрофии мозга. Разомкнутый виллизиев круг с дорзальной трифуркацией справа. Данных об аневризме нет. Значительное равномерное расширение желудочков мозга без признаков избыточного давления и перивентрикулярного отека. Мозолистое тело истончено. Выраженное равномерное расширение конвекситальных пространств в лобно-теменно-височных отделах полушарий большого мозга и в области полушарий мозжечка.
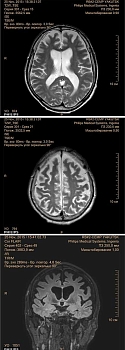
МРТ от 25 ноября 2015 г. (Ingenia, PHILIPS, с дополнительным внутривенным введением гадолинийсодержащего контрастного препарата) (рис. 3): диффузное расширение субарахноидальных пространств суб- и супратенториальных отделов головного мозга. В белом веществе лобно-теменных долей с обеих сторон множественные мелкие очаги лейкопатии. После внутривенного введения контрастного препарата очагов патологического накопления не выявлено.
Нейропсихологическое исследование: предпринято три попытки выполнения теста узнавания десяти слов (запоминание/воспроизведение):
- из десяти слов не назвал восемь;
- из десяти слов не назвал восемь;
- из десяти слов не назвал шесть.
Средний балл – 7.
Пациент не назвал слова по когнитивной причине (не вспомнил). Общий балл по MMSE (Mini Mental State Examination) от 28 августа 2011 г. – 13 (умеренная деменция).
Результаты нейропсихологического исследования: пациент охотно вступает в контакт, но речь затруднена ввиду выраженных речевых нарушений. Ведущая рука – правая. В поведении спокоен, простые инструкции усваивает, усложненные старается усваивать, но не понимает, пытается выполнять задания, но в большинстве случаев затрудняется. Эмоциональный фон – добродушный.
Ориентация во времени и пространстве – с помощью распечатанных календарей за 2021, 2022, 2023, 2024 и 2025 гг.: пациент верно указывает текущий год, а также текущую дату и месяц.
На распечатанном списке видов образования правильно указывает свое образование – десять классов.
Исследование гнозиса затруднено из-за выраженных речевых нарушений, но при предъявлении изображений пациент охотно рассматривает их и пытается назвать предметы, что вызывает затруднения. Конфликтные изображения – определение затруднено. Изображения из простых нейропсихологических проб (перечеркнутых, наложенных и недорисованных изображений из нейропсихологического альбома Е.Д. Хомской) – определение затруднено, но некоторые изображения предметов пациент пытается изобразить жестами (что можно с предметами выполнять; изображение «ножницы» – показывает, как резать бумагу, изображение «ключ» – показывает, как открывать). Буквенные изображения, цветовые фигуры, лицевой гнозис – узнавание затруднено, но при просьбе указать на определенную цифру/букву пациент показывает на нужную цифру/букву.
Выполнение методик «Запоминание десяти слов» и «Запоминание пяти слов» пациентом затруднено ввиду выраженных речевых нарушений. Обращенную речь понимает верно. Речь – выраженная дизартрия. Беглость речи снижена, нарушение экспрессивной стороны речи. Исследование чтения затруднено ввиду выраженных речевых нарушений.
Исследование внимания по таблицам Шульте – выполнение методики доступно, но у пациента в процессе выполнения истощается и сужается объем внимания, требуются подсказки.
Исследование счетных операций затруднено. По методике «Исключение лишнего» предметный вариант – выполнение методики затруднено. Смысл сюжетных картин, пословиц и поговорок – выполнение затруднено. С заданием по шкале МоСа (Montreal Cognitive Assessment) пациент не справился из-за выраженных речевых нарушений.
Копирование и самостоятельное рисование изображений затруднено, ухудшение почерка – сложности при письме, почерк неразборчивый, неравномерный. Проба «кулак – ребро – ладонь» – выполнение со зрительным стимулом доступно. Проба Хеда – повтор со зрительным стимулом – выполнение доступно.
Таким образом, клиническая картина заболевания у пациента П. подпадает под диагностические критерии хронической формы ВЭМ [40]:
- продолжительность более 40 лет, длительный период стабилизации процесса;
- документированный менингоэнцефалит в остром периоде;
- умеренная деменция;
- выраженная дизартрия;
- выраженный спастический нижний парапарез и камптокормия;
- интратекальное содержание олигоклональных IgG;
- диффузная атрофия на МРТ головного мозга.
Клинический диагноз: хронический вилюйский энцефаломиелит, дементно-паретическая форма с умеренно выраженной деменцией, выраженной дизартрией и нижним парапарезом и камптокормией, стадия стабилизации.
Заключение
С 2012 г. в Якутии не регистрируется новых случаев ВЭМ. Но это не означает, что данное тяжелое заболевание не возникнет вновь в Якутии, равно как в России и мире. Практикующие врачи-неврологи должны помнить о редких тяжелых смертельных и инвалидизирующих заболеваниях нервной системы, которые могут развиться в любой момент. Изучение природы ВЭМ, загадочного и уникального заболевания, призвано помочь в выявлении неясных звеньев происхождения и патогенеза других нейродегенеративных заболеваний. Необходимы дальнейшие исследования этиологии и патогенеза ВЭМ.
Авторы заявляют об отсутствии конфликта интересов.
T.K. Davydova, PhD, T.M. Sivtseva, PhD, Yu.I. Khabarova, M.A. Varlamova, A.M. Khafizova
Yakutsk Scientific Center for Complex Medical Problems
Ammosov Northeastern Federal University
Contact person: Tatyana K. Davydova, tanya.davydova.56@inbox.ru
Viliuisk encephalomyelitis is a neurodegenerative disease found only among the Yakuts, the indigenous population of the Republic of Sakha (Yakutia) in Eastern Siberia with a stable focus in the middle reaches of the Vilyui River. In severe cases, the disease manifests itself as acute or subacute meningoencephalitis, which develops into a longer panencephalitic syndrome with fatal outcome within 1–10 years. The disease can have a stable condition with global dementia and pronounced spasticity for more than 20 years.
A clinical case of a chronic form of Viliuisk encephalomyelitis in a patient is presented, belonging to the Yakut ethnic group.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.