Влияние нарушений сна на показатели равновесия у больных дисциркуляторной энцефалопатией
- Аннотация
- Статья
- Ссылки
- English
У пациентов с инсомнией выявлено достоверное увеличение длины (450,7 ± 156,2 против 298,0 ± 83,3 мм, p = 0,004) и площади (332 ± 252,5 против 169,5 ± 80,0 мм2, p = 0,03) статокинезиограммы, а также скорости перемещения центра давления с закрытыми глазами (15,0 ± 5,2 против 9,9 ± 2,7 мм/с, p = 0,004), что свидетельствует о нарушении компенсаторных механизмов поддержания равновесия. Кроме того, обнаружены корреляционные связи уровня тревоги по Спилбергеру с длиной статокинезиограммы (r = -0,4) и скоростью перемещения центра давления (r = -0,4). Подтверждены нарушения постурального контроля у больных с нарушением ночного сна, наиболее выраженные при низком уровне тревоги.
У пациентов с инсомнией выявлено достоверное увеличение длины (450,7 ± 156,2 против 298,0 ± 83,3 мм, p = 0,004) и площади (332 ± 252,5 против 169,5 ± 80,0 мм2, p = 0,03) статокинезиограммы, а также скорости перемещения центра давления с закрытыми глазами (15,0 ± 5,2 против 9,9 ± 2,7 мм/с, p = 0,004), что свидетельствует о нарушении компенсаторных механизмов поддержания равновесия. Кроме того, обнаружены корреляционные связи уровня тревоги по Спилбергеру с длиной статокинезиограммы (r = -0,4) и скоростью перемещения центра давления (r = -0,4). Подтверждены нарушения постурального контроля у больных с нарушением ночного сна, наиболее выраженные при низком уровне тревоги.


Контроль равновесия при стоянии и ходьбе – одна из главных функций центральной нервной системы, которая осуществляется с использованием афферентной информации различной модальности: зрительной, соматосенсорной, вестибулярной – при участии опорно-двигательного аппарата. Система регуляции равновесия обладает высокой надежностью и прочностью, однако при ряде заболеваний и в процессе старения эффективность компенсаторных механизмов контроля постуральных функций снижается. Последствиями нарушения равновесия в пожилом возрасте становятся несчастные случаи на производстве и бытовые травмы в связи с падениями.
Обычно проблема падений характерна для людей 65 лет и старше, даже единственное падение в этом возрасте может свидетельствовать о снижении функции постуральной стабильности. От 50 до 70% падений у лиц пожилого и старческого возраста происходит во время ходьбы [1]. Важно также отметить, что экономические затраты, связанные с падениями в пожилом возрасте, например, в США составляют около 19 млрд долларов в год [2].
Среди многочисленных причин нарушения равновесия в пожилом возрасте доминирует патология периферического вестибулярного аппарата и центральных механизмов обеспечения равновесия на фоне сосудистых заболеваний головного мозга. Имеют место также другие причины нарушения равновесия в этой возрастной группе: анемия, нарушение зрения, дегенеративные изменения в шейном отделе позвоночника, фобические расстройства и прием лекарственных средств.
Старение само по себе не приводит к расстройству сна, но различные заболевания, связанные со старением, являются факторами риска развития прежде всего хронической инсомнии. По данным эпидемиологических исследований, инсомнией страдает 6% людей в общей популяции. Среди лиц старше 70 лет эта патология встречается в два раза чаще, чем среди людей среднего возраста. Неудовлетворенность сном отмечается у 25% мужчин и 50% женщин пожилого возраста [3].
Малоизученным остается вопрос влияния нарушений сна и дневной сонливости на показатели равновесия. Так, J. Ma и соавт. (2009) изучали возможность определения ранних признаков усталости при помощи постурографии (количественной оценки показателей равновесия). Были обследованы добровольцы (средний возраст 20,7 года) до и после 24-часовой депривации (лишения) сна. Постурографические показатели этих испытуемых после депривации сна значительно ухудшились [4]. M. Patel и соавт. (2008) исследовали эффективность постурального контроля и адаптации после депривации сна в зависимости от субъективной сонливости у 18 здоровых людей (средний возраст 23,8 года). Постуральный контроль и адаптация после 36-часовой депривации сна значительно ухудшились на фоне увеличения уровня сонливости [5]. S. Aguiar и соавт. (2015) оценивали воздействие визуальной информации (тест крутящейся комнаты) на постуральный контроль у молодых людей после депривации сна. Оказалось, что депривация сна стала причиной ухудшения постуральных функций при предъявлении визуальной информации [6]. N. Avni и соавт. (2006) изучали возможность применения постурографии как индикатора усталости на десяти молодых добровольцах в возрасте от 18 до 33 лет. Постурографические показатели измерялись 12 раз в течение 25-часовой депривации сна. Результаты постурографии коррелировали с показателями, оценивавшими степень усталости: когнитивными тестами и тестом психомоторной бдительности. Результаты анализа свидетельствовали об ухудшении постурографических показателей и когнитивных функций в связи с усталостью после депривации сна [7]. Целью Y. Morad и соавт. (2007) также стало изучение возможностей выявления усталости после 26-часовой депривации сна с помощью оценки постурографических показателей. Усталость оценивалась субъективно с помощью Стэндфордской шкалы сонливости. Были обнаружены корреляционные связи между уровнем сонливости и показателями равновесия с закрытыми глазами после депривации сна. Авторы полагают, что постурография при избыточной дневной сонливости может быть перспективным скрининговым методом диагностики усталости [8].
Исследования связи нарушений сна с показателями равновесия у лиц пожилого возраста не проводились. Целью нашей работы стало изучение этого вопроса.
Материал и методы
Характеристика групп и критерии отбора. Набор пациентов проводился на базе клиники нервных болезней им. А.Я. Кожевникова Университетской клинической больницы № 3 Первого Московского государственного медицинского университета им. И.М. Сеченова. Обследовано 32 пациента (7 мужчин, 25 женщин) в возрасте от 58 до 75 лет (средний возраст 63,6 ± 4,7 года) с диагнозом дисциркуляторной энцефалопатии. Диагноз ставился на основании жалоб, данных нейропсихологического обследования, результатов магнитно-резонансной томографии головного мозга (первая и вторая степень по шкале Фазекаса) [9]. Больные были разделены на две группы: с хронической инсомнией (n = 20) и без инсомнии (n = 12). Диагноз хронической инсомнии ставился согласно критериям Международной классификации расстройств сна (МКРС) третьего пересмотра (2014) [10].
Критерии исключения:
- прием препаратов, влияющих на сон, отказ или отсутствие возможности прекратить прием этих препаратов как минимум за три дня до начала исследования и на весь период исследования;
- злоупотребление лекарственными средствами, алкоголем, наркотическими веществами в анамнезе;
- патология центрального и периферического вестибулярного аппарата;
- заболевания, вызывающие поражение периферической нервной системы;
- ранее диагностированные эндогенные психические заболевания;
- деменция;
- работа по сменному графику;
- иные заболевания, влияющие на глубину и продолжительность сна: синдром обструктивного апноэ сна средней и тяжелой степени (индекс апноэ – гипопноэ ≥ 15 эпиз./ч), синдром беспокойных ног;
- выраженный болевой синдром;
- тяжелые хронические заболевания, а также соматические заболевания в стадии обострения или декомпенсации, не позволяющие принимать участие в исследовании.
Все испытуемые подписывали информированное согласие на участие в клиническом исследовании согласно форме, установленной и одобренной Локальным комитетом по этике при ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» Минздрава России.
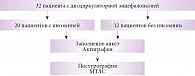
Дизайн исследования. Исследование имело сравнительный (контролируемый) дизайн, в рамках которого в качестве целевой группы выступали больные с дисциркуляторной энцефалопатией и инсомнией, а в качестве группы сравнения – больные дисциркуляторной энцефалопатией без инсомнии. Продолжительность наблюдения составила четверо суток. Предусматривалось три визита. Пациенты подписывали информированное согласие, заполняли анкеты, проходили инструментальную диагностику: актиграфию, множественный тест латентности сна (МТЛС) и постурографию. По результатам обследования проводилась беседа с пациентами (рисунок).
Анкетирование. На первом визите пациенты проходили клиническое интервью, после которого самостоятельно заполняли Эпвортскую шкалу сонливости [11], Индекс тяжести инсомнии [12], Питтсбургский индекс качества сна [13], Берлинский опросник апноэ [14], шкалу тревоги Спилбергера [15], шкалу депрессии Бека [16].
Актиграфия. В рамках первого визита также проводилась регистрация двигательной активности датчиком в форме наручных часов, закрепляемым на запястье. Использовался прибор SOMNOwatchtm (SOMNOmedics, Германия), программное обеспечение DOMINO light (версия 1.4.0). Длительность ношения датчика – два дня. Определялись время засыпания и время периода сна (мин.), время бодрствования в период сна (мин.) и эффективность сна (%).
МТЛС. Для объективизации избыточной дневной сонливости во время второго визита выполнялся МТЛС. При проведении теста пациенты находились в постели в затемненной, звукоизолированной комнате. Осуществлялось четыре 20-минутных попытки засыпания, разделенных между собой двухчасовыми интервалами. В расшифровке данных использовались критерии Американской академии медицины сна 2007 г. [17]. Оценивались среднее время засыпания (мин.) и наличие эпизодов раннего начала фазы быстрого сна.
Постурография. Показатели равновесия оценивались во время второго визита с применением компьютеризированной постурографической платформы с биологической обратной связью (стабилоплатформа ST-150 «Биомера», Россия). Исследование проводилось утром, через два часа после пробуждения. Стабилография включала проведение функциональной пробы Ромберга, при которой пациент стоял на платформе с опорой на две ноги (пятки вместе, носки немного врозь) с опущенными руками по 30 секунд с открытыми и закрытыми глазами. Вычислялись длина (мм) и площадь статокинезиограммы (мм2), а также скорость перемещения центра давления (мм/с).
Статистическая обработка. Формирование статистической матрицы и обработка результатов осуществлялись при помощи программы Statistica 7.0 (SatSoft Inc., США). Описательные данные для непрерывных переменных представлены в виде средних и среднеквадратического отклонения. Сравнительный анализ производился с применением t-критерия Стьюдента (для двух групп) и критерия Краскела – Уоллиса (для трех групп). Для выявления связей между непрерывными переменными использовался корреляционный анализ Пирсона. Критический уровень значимости (p) для проверки верности статистических гипотез составлял менее 0,05.
Результаты
Выполнено сравнение показателей стабилографии у больных с нарушением сна и без нарушений сна.
У пациентов с инсомнией в сравнении с пациентами без нарушений сна выявлено достоверное увеличение длины (450,7 ± 156,2 против 298,0 ± 83,3 мм, p = 0,004) и площади (332 ± 252,5 против 169,5 ± 80,0 мм2, p = 0,03) статокинезиограммы, скорости перемещения центра давления с закрытыми глазами (15,0 ± 5,2 против 9,9 ± 2,7 мм/с, p = 0,004) (табл. 1).
Обнаружены отрицательные корреляционные связи между уровнем тревожности по шкале Спилбергера с длиной статокинезиограммы (r = -0,4) и скоростью перемещения центра давления (r = -0,4). Высказано предположение о том, что высокая тревожность пациентов может влиять на результаты тестов равновесия независимо от наличия нарушений сна. В связи с этим больные с инсомнией были разделены на две группы в зависимости от уровня личностной тревожности по шкале Спилбергера (менее 44 баллов – низкая и умеренная тревожность и более 45 баллов – высокая тревожность) (табл. 2). При сравнении показателей равновесия в выделенных группах обнаружено, что длина и площадь статокинезиограммы, а также скорость перемещения центра давления с закрытыми глазами достоверно отличаются у пациентов с хронической инсомнией и низкой/умеренной тревожностью и пациентов без нарушений сна.
Были сопоставлены показатели равновесия с характеристиками сна и бодрствования пациентов методом корреляционного анализа. Не выявлено достоверной корреляции с характеристиками равновесия и индексом тяжести инсомнии, Эпвортской шкалой сонливости, Питтсбургским индексом качества сна, Берлинским опросником апноэ. Кроме того, не установлены корреляционные связи показателей равновесия с результатами таких объективных методов оценки сна и сонливости, как актиграфия и МТЛС.
Обсуждение
Полученные результаты подтверждают более выраженную постуральную неустойчивость у больных дисциркуляторной энцефалопатией и расстройствами сна по сравнению с больными без инсомнии. Данные немногочисленных зарубежных исследований также подтверждают эту связь у молодых людей, как это было показано в работах Y. Morad и соавт. (2007), J. Ma и соавт. (2009), M. Patel и соавт. (2008) [4, 5, 8].
Связь равновесия и сна у пожилых людей ранее не изучалась ни в нашей стране, ни за рубежом. Между тем именно в этой возрастной группе нарушения сна встречаются часто, а последствия нарушений равновесия могут оказаться весьма существенными и даже фатальными. В проведенном исследовании не обнаружено связи степени усталости с показателями равновесия, как в других работах, поскольку в них применяли тесты для оценки этой характеристики усталости (тест психомоторной бдительности), а в данном исследовании акцент был сделан на оценке сна и его последствий.
N. Avni и соавт. (2006), Y. Morad и соавт. (2007), J. Ma и соавт. (2009) оценивали дневную сонливость только с помощью субъективных методов обследования [4, 7, 8]. В данном исследовании уровень дневной сонливости оценивался с помощью объективного метода МТЛС, что позволило исключить ошибки, связанные со смешиванием понятий «усталость» и «сонливость», возникающих при опросах. Тем не менее, по данным этого теста, корреляция степени сонливости с нарушением баланса не обнаружена. Значит, нарушения сна влияют на показатели баланса не через систему гомеостата (давления сна), которая определяет выраженность усталости и сонливости. Можно предположить, что воздействие нарушений сна на равновесие опосредуется каким-то другим механизмом или же коморбидным процессом, например эмоциональными нарушениями, которые часто встречаются при расстройствах сна. Действительно, получена достоверная отрицательная корреляционная связь уровня тревоги с показателями стабилографии: длиной и площадью статокинезиограммы, скоростью перемещения центра давления с закрытыми глазами. Тревога высоко коморбидна инсомнии, поэтому можно было ожидать, что больные с высоким уровнем тревожности будут иметь и бόльшую степень нарушений сна, и бόльшую выраженность неустойчивости. Этого не произошло. Тревога повышала интенсивность и напряженность постурального контроля, который наиболее ярко проявлялся при отсутствии потока зрительной афферентации в пробе с закрытыми глазами. Повышение уровня тревоги приводит к усилению контроля статического и динамического равновесия путем увеличения активирующих влияний в системе лобно-подкорково-стволовых связей, обеспечивающих высшую регуляцию статолокомоторной системы. При достаточном потоке зрительной афферентации контроль устойчивости и определение угрозы падения осуществляются зрительным анализатором и не требуют избыточной активации проприоцептивного контроля. При закрывании глаз весь поток афферентации перераспределяется между вестибулярной и проприоцептивной системами, которые не могут в достаточной степени обеспечить информацию о состоянии окружающей среды и вероятности дестабилизирующих воздействий. При усилении тревоги происходит избыточная активация проприоцептивного контроля, что приводит к уменьшению амплитуды колебательных движений и, как следствие, уменьшению площади и длины статокинезиограммы. Это удалось подтвердить в ходе исследования, разделив пациентов на группы с высоким и низким уровнями тревоги (см. табл. 2). При этом у пациентов с инсомнией и низким/умеренным уровнем тревоги длина и площадь статокинезиограммы были достоверно больше в пробе с закрытыми глазами по сравнению как с пациентами без инсомнии, так и с пациентами с инсомнией и высоким уровнем тревоги. Это указывает на увеличение неустойчивости у пациентов с инсомнией по сравнению с пациентами без нарушений сна и на избыточную активацию системы проприоцептивного контроля в условиях дефицита зрительной афферентации при нарастании уровня тревоги у пациентов с инсомнией.
Таким образом, негативное влияние нарушений сна на показатели равновесия реализуется не через сонливость и не через механизмы коморбидных эмоциональных расстройств, а каким-то другим образом. Можно предположить, что нарушения сна могут приводить к нарушению баланса за счет дефектности систем, организующих само бодрствование (arousal systems). По современным представлениям, «драйв» бодрствования определяется не давлением сна, а другими механизмами, и для количественной оценки этого механизма следует использовать другой метод – тест поддержания бодрствования.
Инсомния сопровождается состоянием гиперактивации (hyperarousal) систем, организующих бодрствование, и именно это определяет жалобы у этих больных на некачественный сон при относительно большом его количестве. В том случае, когда инсомнические нарушения не сопровождаются заметной тревогой (фактором, повышающим интенсивность постурального контроля), высокий уровень активации, избыточный для обеспечения нормального функционирования системы поддержания равновесия, приводит к ее дисбалансу. Для подтверждения этого предположения требуется оценить состояние проведения именно по путям проприоцептивной системы, чтобы доказать ее гиперактивность у больных инсомнией. Что касается состояния эффекторного звена этой системы при хронической инсомнии, то центральная сенситизация первичной моторной коры уже была выявлена с применением транскраниальной магнитной стимуляции [18].
Выводы
Нарушения сна в форме инсомнии у пациентов с дисциркуляторной энцефалопатией сопровождаются ухудшением показателей равновесия.
Степень выраженности дневной сонливости не влияет на показатели равновесия у больных дисциркуляторной энцефалопатией.
Увеличение уровня тревожности у больных инсомнией сопровождается уменьшением длины и площади статокинезиограммы, что может указывать на повышение интенсивности и напряженности контроля постуральных реакций при усилении тревожных расстройств.
S.L. Tsenteradze, M.G. Poluektov, L.М. Antonenko
I.M. Sechenov First Moscow State Medical University (Sechenovskiy University)
Contact person: Sergo Levanovich Tsenteradze, s.tsenteradze@mail.ru
Chronic insomnia is one of the most common problems in elderly patients and its prevalence is increasing with every decade of life. Sleep disturbance worsens the compensatory mechanisms of balance. 32 patients (mean age 63.6 ± 4.7, male/female = 7/25) with mild cognitive impairments were studied. Participants were divided in two groups: 20 patients with chronic insomnia and 12 patients without insomnia.
In patients with insomnia postural sway parameters during Romberg test with closed eyes were significantly increased comparing controls (length of statokinesiogram – 450.7 ± 156.2 mm against 298.0 ± 83.3 mm, p < 0.005; square of statokinesiogram – 332 ± 252.5 mm2 against 169.5 ± 80.0 mm2, p < 0.005; center of pressure velocity – 15.0 ± 5.2 mm/sec against 9.9 ± 2.7 mm/sec, p < 0.005) which indicates insufficiency of compensatory mechanisms. The correlation between anxiety level (STAI score) and increased postural sway parameters (length of statokinesiogram – r = -0.4, p < 0.005; center of pressure velocity – r = -0.4, p < 0.005) was also identified. This could reflect the influence of emotional state on balance. Postural sway parameters worsen in patients with insomnia. These disturbances are more pronounced in patients with low anxiety.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.