Ривароксабан – новый ОАК для профилактики инсульта у пациентов с ФП. Исследование ROCKET AF
X Всероссийский съезд неврологов: Профилактика инсульта у пациентов с фибрилляцией предсердий – актуальная проблема современной медицины
- Аннотация
- Статья
- Ссылки




Известно, что церебральные сосудистые заболевания занимают 2-е место в структуре смертности от болезней системы кровообращения (39%) и общей смертности населения (23%). Как отметила д.м.н., профессор кафедры неврологии, нейрохирургии и медицинской генетики лечебного факультета РНИМУ им. Н.И. Пирогова А.В. ЛЕБЕДЕВА, еще в 2004 г. ВОЗ признала инсульт заболеванием, угрожающим жизни и здоровью населения всего мира. В ближайшие десятилетия общемировая тенденция к старению населения приведет к увеличению числа инсультов даже при стабильных показателях заболеваемости. Инсульт – колоссальная социально-экономическая проблема, треть перенесших инсульт людей нуждаются в посторонней помощи по самообслуживанию, 20% не могут самостоятельно ходить. Лишь один из пяти пациентов, перенесших инсульт, возвращается к трудовой деятельности.
Стоимость лечения больного с инсультом складывается из стоимости стационарного лечения, медико-социальной реабилитации и вторичной профилактики. В Евросоюзе ежегодные расходы, связанные с инсультом, оценивают в 38 млрд евро. 49% от всех затрат составляют прямые затраты на здравоохранение, 23% – потери продуктивности и 29% – неофициальные затраты на уход. В США общие затраты на пациентов с инсультом в 2009 г. оценивались в 68,9 млрд долл.
В России средняя стоимость лечения инсульта составляет 127 тыс. руб. в год. В 2011 г. Минздравсоцразвития РФ официально сообщило о 499 тыс. случаях инсультов, общая сумма ежегодных прямых расходов составила 63,4 млрд руб. Непрямые расходы в связи с лечением инсульта, оцениваемые по потере ВВП из-за преждевременной смертности, инвалидизации и временной нетрудоспособности, достигают в России 304 млрд руб. ежегодно. По данным ВОЗ, за 2005–2015 гг. потерю ВВП в России из-за преждевременных смертей от сосудистых причин можно оценить в 8,2 трлн руб.
Профессор А.В. Лебедева напомнила, что всякое сосудистое событие увеличивает вероятность развития нового цереброваскулярного нарушения в несколько раз по сравнению с популяцией в целом. Так, инсульт увеличивает вероятность повторного инсульта в 9 раз, а инфаркта миокарда (включая стенокардию и внезапную смерть) – в 2–3 раза. Инфаркт миокарда увеличивает частоту нового инфаркта в 5–7 раз, а инсульта – в 3–4 раза. Заболевания периферических артерий в 4 раза повышают вероятность развития фатальных инфарктов миокарда и в 2–3 раза – инсульта и транзиторной ишемической атаки (ТИА).
Широкую известность получило Фрамингемское исследование сердечно-сосудистого здоровья (по названию города Фрамингем, штат Массачусетс, США). Исследование стартовало в 1948 г. и охватило более 10 000 человек. За это время опубликовано более 120 работ, выявлены основные факторы риска сердечно-сосудистых заболеваний (ССЗ), в том числе инсульта, разработана Фрамингемская шкала риска ССЗ, а впоследствии и шкала риска развития инсульта. Согласно данным, полученным в Фрамингеме, средняя продолжительность жизни пациента после первого инсульта составляет 8,8 лет, а после второго инсульта или инфаркта миокарда – только 3,9 года.
Все факторы риска инсульта можно разделить на 3 группы. Первую составляют немодифицируемые факторы риска: возраст, пол, раса, генетические особенности, низкий вес при рождении (имеются данные, что инсульт чаще встречается у пациентов, чей вес при рождении был меньше 2,5 кг). Так, после 55 лет риск развития первичного инсульта увеличивается вдвое каждые 10 лет. Известно, что инсульт чаще бывает у мужчин, в особенности в возрасте от 35 до 45 лет, в преклонном возрасте – после 85 лет – риск инсульта выше у женщин. Что касается расовых особенностей, риск развития инсульта у афроамериканцев и латиноамериканцев в два раза выше, чем у представителей большинства других этнических групп. В ряде исследований показана генетическая предрасположенность к развитию инсульта – важную роль играют такие факторы, как семейный анамнез, наследственная гипергомоцистеинемия и т.д. Во вторую группу входят модифицируемые факторы риска: артериальная гипертензия, дислипидемия, сахарный диабет, курение, нарушения ритма сердца, бессимптомный каротидный стеноз. К третьей группе относятся потенциально модифицируемые факторы: метаболический синдром, алкоголь, прием оральных контрацептивов, мигрень, синдром апноэ во сне, гипергомоцистеинемия.
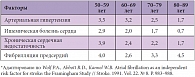
Имеется прямая взаимосвязь между немодифицируемыми и модифицируемыми факторами риска инсульта. Авторами Фрамингемского исследования был оценен вклад отдельных факторов в частоту развития инсульта в различных возрастных группах. Значения риска в таблице 1 приведены в отношении всех других факторов риска инсульта. Одним из сильных независимых факторов риска развития инсульта является фибрилляция предсердий (ФП). Как видно из таблицы 1, доля инсультов, связанных с ФП, последовательно увеличивается в каждой следующей возрастной группе.
Профессор А.В. Лебедева обратила внимание слушателей на то, что с возрастом увеличивается влияние таких факторов, как нарушения ритма сердца и стенозирующий атеросклероз магистральных артерий головы и шеи. Значимость артериальной гипертензии резко увеличивается с 40 до 50 лет, далее стабилизируясь. Умеренное изолированное повышение артериального давления значимо увеличивает риск развития инсульта. Присоединение дополнительных факторов риска, таких как диабет, курение, нарушений ритма сердца значительно повышает вероятность инсульта, делая его практически неизбежным.
Показатели заболеваемости и смертности от инсульта среди лиц трудоспособного возраста в России увеличились за последние десять лет более чем на 30%. Смертность от болезней системы кровообращения значительно росла в России в 1992–1994 гг. и 1999–2003 гг. С 2004 г. показатели начали плавно снижаться. По мнению профессора А.В. Лебедевой, это связано с активной работой, как в крупных городах, так и в регионах, по оптимизации помощи больным инсультом, разработке стандартов, планов ведения таких больных. «Так, в рамках программы “Столичное здравоохранение” в Москве проводятся мероприятия, направленные на дальнейшее совершенствование медицинской помощи больным с цереброваскулярными заболеваниями», – подчеркнула профессор А.В. Лебедева. Большое внимание уделяется проведению первичной профилактики инсульта на амбулаторно-поликлиническом этапе у пациентов с высоким риском инсульта. Предусматривается дальнейшее развитие системы специализированной медицинской помощи в остром периоде инсульта, в том числе более активное внедрение новых высокотехнологичных методов. Ведется работа по оптимизации системы восстановительного лечения и вторичной профилактики инсульта у пациентов с перенесенным инсультом.
Профилактика кардиогенного острого нарушения мозгового кровообращения (ОНМК) проводится с учетом патогенеза. Адекватная антигипертензивная терапия уменьшает гипертрофию левого желудочка, а также снижает риск развития сердечной недостаточности, которая является ФР острых и хронических цереброваскулярных заболеваний. Применение статинов существенно снижает риск инсульта у больных со стенокардией напряжения и инфарктом миокарда. Прием антикоагулянтов значительно уменьшает вероятность кардиоэмболического инсульта у больных с нарушениями сердечного ритма. Антикоагулянты имеют разные точки приложения. Новая группа оральных прямых антикоагулянтов (ривароксабан, апиксабан, эдоксабан, бетриксабан) являются блокаторами фактора Xa. Мишенью препаратов из другой группы новых прямых антикоагулянтов (ксимелагатран, дабигатран, AZD 0837) является тромбин. Иной механизм действия у парентеральных непрямых антикоагулянтов. Профилактика инсульта подразумевает также проведение артериальных реконструкций (каротидная эндартериоэктомия, каротидная баллонная ангиопластика со стентированием) при наличии стеноза более 70%.
«Проведение указанных профилактических мероприятий, здоровый образ жизни в комплексе с отказом от курения и приема алкоголя могут дать хорошие результаты по снижению заболеваемости и смертности от инсульта. Такие мероприятия уже позволили, по данным неврологических отделений г. Москвы, значительно снизить в 2011 г. смертность от инсульта в городе», – заключила профессор А.В. Лебедева.
Ривароксабан (Ксарелто) – прямой специфический селективный ингибитор фактора Xa. Он регулирует образование тромбина посредством ингибирования фактора Xa, напрямую угнетает как свободный, так и связанный с фибрином фактор Xa и протромбиназ- ный комплекс, обладает предсказуемой фармакодинамикой и фармакокинетикой. У ривароксабана хорошее соотношение пользы и риска, он обладает широким терапевтическим окном, не взаимодействует с пищей и имеет ограниченное число значимых межлекарственных взаимодействий. Его можно принимать во время еды или натощак. Ривароксабан не накапливается при приеме повторных доз препарата. Он может использоваться при одновременном назначении с НПВС и антиагрегантами в низких дозах, включая напроксен, ацетилсалициловую кислоту, клопидогрел.
В исследование ROCKET AF включались пациенты старше 18 лет с документированной фибрилляцией предсердий и еще как минимум двумя факторами риска инсульта из числа следующих:
- застойная сердечная недостаточность или фракция изгнания левого желудочка ≤ 35%;
- артериальная гипертензия;
- возраст 75 лет и старше;
- сахарный диабет;
- инсульт или ТИА в анамнезе.
«Хочу обратить ваше внимание на то, что в исследовании приняли участие как пациенты, у которых не было цереброваскулярных событий до включения в исследование, так и пациенты, которые имели инсульт и ТИА в анамнезе, причем число таких пациентов составило 55% от всей популяции, – уточнила К.С. Мешкова. – Таким образом, изучалась эффективность ривароксабана как для первичной, так и для вторичной профилактики инсульта».
Критериями исключения были клапанная патология, преходящая фибрилляция предсердий, вызываемая обратимыми состояниями, высокий риск кровотечения, планируемая кардиоверсия.
Пациенты были рандомизированы на две равные группы, которые принимали либо ривароксабан, либо варфарин. Доза ривароксабана составляла 20 мг в сутки, только при клиренсе креатинина 30–49 мл/мин ее снижали до 15 мг в сутки. Доза варфарина ввиду особенностей применения этого препарата не могла быть фиксированной, целевой уровень международного нормализированного отношения (МНО) составлял 2,5.
У 26% пациентов, включенных в исследование ROCKET AF, фибрилляция предсердий была диагностирована в последний год перед исследованием. 38% больных использовали АСК до рандомизации. Клиренс креатинина лишь у 33% пациентов был в пределах нормы (≥ 80 мл/мин), у 46% клиренс креатинина умеренно понижен (50–79 мл/мин), а у 21% – значительно понижен (30–49 мл/мин). По шкале риска развития инсульта CHADS2 86% пациентов набрали 3 балла и более, 13% – 2 балла и менее 1% имели оценки 1 или 0 балла. Такое значительное число баллов складывалось из наличия многих факторов риска (табл. 2).
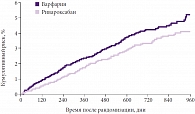
По основной конечной точке оценки эффективности ривароксабан оказался эффективнее варфарина и обеспечил снижение относительного риска развития инсульта и системной тромбоэмболии вне пределов центральной нервной системы (ЦНС) на 21% в заранее определенной популяции для оценки безопасности за период применения (1,70% в год в сравнении с 2,15% в год, p = 0,015) (рис.). Кроме того, у пациентов при приеме ривароксабана наблюдалось существенно меньше случаев геморрагического инсульта (0,26% в год в сравнении с 0,44% в год, p = 0,024). В сравнении с варфарином ривароксабан также продемонстрировал количественно меньше случаев инфаркта миокарда (0,91% в год в сравнении с 1,12% в год, p = 0,121) и снижение показателей смертности от всех причин (1,87% в сравнении с 2,21%, p = 0,073). Лучшая защита пациентов, обеспечиваемая ривароксабаном в рамках исследования ROCKET AF, не ассоциировалась с повышением частоты кровотечений. По основному показателю безопасности – комбинация массивных и клинически значимых кровотечений – ривароксабан показал схожие с варфарином результаты (14,91% в год в сравнении с 14,52% в год, p = 0,442). Частота массивных кровотечений также была схожей в группах ривароксабана и варфарина (3,60% в год в сравнении с 3,45% в год, p = 0,576) при меньшем числе смертельных кровотечений (0,2% в год против 0,5% в год, p = 0,017).
«Таким образом, если суммировать результаты, можно сказать, что все специалисты: и неврологи, и кардиологи, и терапевты – получили препарат, который является достойной альтернативой варфарину у пациентов с ФП и с риском инсульта или системной эмболии вне пределов ЦНС. Препарат удобен в применении, не требует постоянного лабораторного контроля, и при этом результаты сопоставимы с варфарином как по влиянию на первичные конечные точки, так и по основным показателям безопасности», – заключила свой доклад К.C. Мешкова.
Первичная и вторичная профилактика.Что важно?
Снижение риска сердечно-сосудистых катастроф, в том числе инсульта, может быть достигнуто при помощи коррекции модифицируемых факторов риска. Пациент в состоянии изменить свой образ жизни, например, отказаться от курения, злоупотребления алкоголем, начать регулярно заниматься физическими упражнениями, следовать диете для борьбы с ожирением. «Даже у перенесших инсульт больных подобное изменение образа жизни позволяет снизить риск повторного инсульта на 30–40%, уменьшить угрозу инфаркта миокарда и других сердечно-сосудистых заболеваний», – подчеркнула д.м.н., профессор кафедры госпитальной терапии Нижегородской государственной медицинской академии Л.Ю. КОРОЛЁВА.
Уменьшить вероятность развития инсульта также может фармакотерапия основного заболевания. Например, больные с сосудистой патологией, атеросклерозом, сердечной недостаточностью или некоторыми заболеваниями крови более подвержены риску инсульта вследствие повышенного риска тромбоза или эмболии. Для снижения риска тромбообразования могут применяться антикоагулянты и антиагреганты. Гиперхолестеринемия, ведущий фактор риска сердечно-сосудистых заболеваний, также увеличивает опасность инсульта. Снижение холестерина липопротеидов низкой плотности на
1 ммоль/л уменьшает риск развития ишемического инсульта в течение 5 лет на 24%. Для нормализации липидного обмена назначаются статины. У больных диабетом также высок риск развития инсульта, даже при контролируемой гликемии; коррекция гипертонии, гиперхолестеринемии, избыточной массы тела может снизить опасность развития инсульта у таких пациентов.
Как уже говорилось, большое значение имеет вторичная профилактика ишемического инсульта, которая подразумевает назначение антитромботической терапии (антитромбоцитарные средства и непрямые антикоагулянты), антигипертензивных средств, коррекцию нарушений углеводного и липидного обмена, хирургическое лечение (каротидная эндартерэктомия, стентирование и др.) при стенозе внутренних сонных артерий 50–99%.
Более подробно профессор Л.Ю. Королёва остановилась на стратегии проведения антитромботической терапии. Для профилактики некардиоэмболического инсульта используют антитромбоцитарные
средства – антиагреганты. К ним относятся аспирин (75–150 мг/сут), клопидогрел (75 мг/сут), дипиридамол (200 мг по 2 р/сут в комбинации с аспирином 25 мг). С целью профилактики кардиоэмболического инсульта обычно назначают непрямой антикоагулянт варфарин. Он рекомендован при фибрилляции предсердий, аневризме сердца, заболеваниях клапанов сердца, протезировании клапанов сердца и некоторых других болезнях, опасных развитием церебральной эмболии. Если нет противопоказаний, то варфарин в индивидуально подобранной дозе под контролем МНО (2,0–3,0) снижает риск развития инсульта в среднем на 64%. Недостатком варфарина является узость его терапевтического окна: при МНО < 2 повышается риск ишемического инсульта, а при МНО > 3 – геморрагического инсульта. Значительна вариабельность эффекта варфарина у одного пациента в разное время из-за многочисленных взаимодействий с пищей и другими лекарствами и малопредсказуемой фармакокинетики, что требует регулярного контроля коагуляции и соответствующей коррекции дозы. Врачи часто не назначают варфарин пожилым пациентам из-за плохого соотношения вероятного вреда от возможного развития кровотечений и ожидаемой пользы, и особенно из опасения внутричерепного кровоизлияния.
В настоящее время появились новые оральные антикоагулянты. Одни из них действуют непосредственно, блокируя тромбин (дабигатран, AZD 0837), другие блокируют фактор Xa, который стимулирует образование тромбина из протромбина (ривароксабан, апиксабан, эдоксабан, бетриксабан). «Преимущества нового орального антикоагулянта ривароксабана – это небольшое количество взаимодействий, поскольку точка приложения ограничена одним фактором свертывания, широкий терапевтический диапазон, отсутствие необходимости рутинного контроля за коагуляцией. Препарат используется в абсолютно фиксированных дозировках, – перечислила профессор Л.Ю. Королёва. – Нельзя не сказать об улучшенном соотношении риска и ожидаемой пользы».
Ривароксабан (Ксарелто) – прямой, специфический ингибитор фактора Xa, который исследован более чем у 75 тысяч пациентов, в том числе страдающих фибрилляцией предсердий, пациентов с тромбоэмболией легочной артерии, тромбозом глубоких вен ног и острым коронарным синдромом. Препарат быстро достигает пиковой концентрации в плазме –
через 2–4 ч. Связывание с белками плазмы достигает 92–95%. Одна треть препарата выводится через почки в неизмененном виде, а две трети метаболизируется в печени в неактивные продукты. Средний период полувыведения составляет 5–7 ч у здоровых добровольцев и 11–13 ч у пациентов.
Ривароксабан применяется для лечения тромбоза глубоких вен (в дозе 15 мг 2 р/сут в течение 3 недель) и профилактики повторного тромбоза (по 20 мг
1 р/сут на протяжении 12–24 мес.) и тромбоэмболии легочных артерий. Подобная же схема применяется для лечения тромбоэмболии легочной артерии и профилактики ее рецидива у пациентов с сопутствующим симптомным тромбозом глубоких вен и без такового. Применение ривароксабана снижает риск развития тромбоэмболии легочной артерии на 82%. Другое показание к применению ривароксабана – уменьшение риска инсульта и системных эмболий у пациентов с фибрилляцией предсердий неклапанного происхождения. Рекомендованная доза – 20 мг 1 р/сут. При наличии почечной недостаточности от средней тяжести до тяжелой (клиренс креатинина 30–49 мл/мин) она снижается до 15 мг 1 р/сут. Ривароксабан используют и для профилактики острого коронарного синдрома по
2,5 мг 2 р/сут вместе со стандартной антитромбоцитарной терапией.
К достоинствам Ксарелто следует отнести отсутствие необходимости в коррекции дозы в зависимости от возраста, массы тела, пола и этнической принадлежности пациента. Нет ограничений рациона питания и сопутствующей терапии. Нет и зависимости от времени приема пищи.
«В ноябре 2011 г. ривароксабан был одобрен Управлением по контролю качества пищевых продуктов и лекарственных препаратов (Food and Drug Administration, FDA) для профилактики инсультов и тромбоэмболических осложнений у больных с фибрилляцией предсердий, и в Великобритании в марте 2012 г. одобрен и введен в национальные рекомендации. В январе 2012 г. Ксарелто разрешен к использованию в России», – сообщила профессор Л.Ю. Королёва. Препарат Ксарелто удостоен Международной премии «Приз Галена» за 2010 г. в категории «Лучший фармацевтический препарат». Премия вручается за выдающиеся достижения в разработке инновационных методов лечения заболеваний и считается аналогом Нобелевской премии в области биофармацевтических исследований.
В заключение Л.Ю. Королёва подчеркнула, что комбинация нескольких методов профилактики (диета, физическая активность, нормализация артериального давления, прием антитромбоцитарного средства, статинов) снижает риск развития повторного инсульта на 80%, предупреждает 4 из 5 возможных инсультов и предупреждает инфаркт миокарда и другие сердечно-сосудистые заболевания.
Ведущие отечественные специалисты отметили расширение возможностей лечения оральными антикоагулянтами, которое является необходимой и обязательной частью профилактики как первичного, так и повторного инсульта у пациентов с ФП. Это происходит благодаря разработке новых препаратов. Приведенные результаты международного многоцентрового исследования ROCKET AF демонстрируют эффективность и безопасность нового орального антикоагулянта ривароксабана (Ксарелто) в профилактике инсульта у пациентов с фибрилляцией предсердий, что делает ривароксабан доказанной альтернативой варфарину.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.