Заболевания молочной железы у девочек и подростков: клинико-эхографические особенности
- Аннотация
- Статья
- Ссылки
- English


Патология молочной железы (МЖ), возникающая под воздействием множества факторов, в частности гормональных, наследственных, экзогенных [1, 2], остается значимой медико-социальной проблемой. По данным литературы, с различными заболеваниями МЖ сталкивается значительная часть женщин репродуктивного возраста, причем ряд патологий потенциально может малигнизироваться [1, 2]. Рак молочной железы упоминается ЮНЕСКО как основная причина смерти среди молодых женщин [1]. В связи с этим особую актуальность приобретают ранний скрининг у девочек и подростков, профилактические мероприятия и своевременная терапия [3, 4]. Базовым неинвазивным методом первичной оценки считается ультразвуковое исследование (УЗИ) [1, 3, 5–7].
Материал и методы
Представлены современные данные о возможностях диагностики заболеваний МЖ с помощью УЗИ, а также перспективы развития данного метода. Поиск необходимых работ осуществлялся в базах данных PubMed, Google Scholar, eLibrary по ключевым словам: breast mass (увеличение молочной железы), pediatrics (педиатрия), ultrasound (УЗИ), breast diseases (заболевания молочной железы), fibroadenoma (фиброаденома).
Результаты
Молочная железа – парный орган, развитие которого начинается уже на пятой неделе эмбриогенеза [2, 8]. В это время формируются так называемые молочные линии. Впоследствии из них сохраняется единственная пара желез в зоне IV межреберья [1, 2, 8]. К концу внутриутробного периода формируется протоковая система МЖ на фоне жировой ткани и фиброэпителиальной стромы [1, 2, 8]. До пубертата строение МЖ у мальчиков и девочек сходно и представлено млечными протоками без альвеол [1, 2]; заболевания в нейтральной фазе встречаются редко [1]. С началом полового созревания под влиянием гормонов происходит интенсивный рост протоков и долек [1, 2]. Выявление железистой ткани до семи-восьми лет трактуют как преждевременное телархе, отсутствие роста после 12 лет – как задержку развития [2]. При исключении эндокринной патологии возможно динамическое наблюдение у детского гинеколога [2].
Выделяют четыре большие группы заболеваний МЖ: воспаление (мастит), опухолевые заболевания, дисгормональные гиперплазии, аномалии развития МЖ [2, 7].
Мастит
Мастит – воспаление паренхимы и стромы МЖ, клинически проявляющееся локальной болезненностью и уплотнением, гиперемией кожи, лихорадкой и/или выделениями из соска [1, 9]. Существуют неонатальные, лактационные и нелактационные формы [1, 9]. В неонатальном периоде (до пяти недель жизни) мастит встречается у представителей обоего пола, нередко на фоне влияния материнских гормонов и вторичного инфицирования [1, 9]. Лактационный мастит связан с проникновением бактерий (чаще стафилококков и стрептококков) через трещины соска [1, 9]. В подростковом возрасте нелактационный мастит ассоциируют с инфекцией при эктазии протоков или метаплазии протокового эпителия [1, 9].
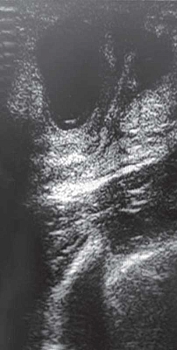
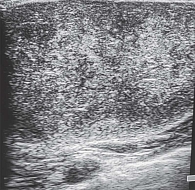
При УЗИ кожа и подкожно-жировая клетчатка утолщены, граница между слоями нечеткая, определяется гипоэхогенная зона отека, при цветовом дуплексном картировании кровоток усилен [5–7, 10]. У девочек при мастите часто лоцируются сложные кисты МЖ с гиперэхогенными перегородками, гипо- и анэхогенными участками внутри [5, 10]. При формировании абсцесса может визуализироваться гиперэхогенная капсула, внутри которой участок с гетерогенной структурой определяется только по периферии образования [5, 7, 10].
Эхографические признаки: утолщение кожи и гиподермы, размытость границы слоев, гипоэхогенный отек. При выполнении цветового допплеровского картирования (ЦДК) отмечается усиление кровотока [5–7, 10]. Иногда встречаются сложные кисты с перегородками и смешанной эхогенностью [5, 10]. Абсцесс визуализируется как образование с плотной гиперэхогенной капсулой и гетерогенным содержимым, васкуляризация – преимущественно по периферии (рис. 1) [5, 7, 10].
Опухоли молочной железы
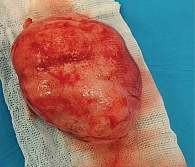
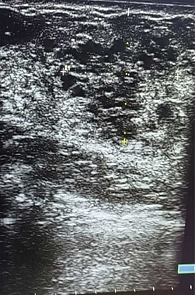
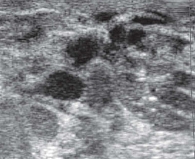
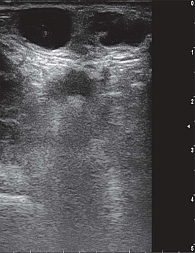
Опухоли подразделяют на доброкачественные и злокачественные [1, 5]. У девочек наиболее распространена ювенильная фиброаденома – доброкачественная фиброэпителиальная опухоль, обычно возникающая в пубертате и склонная к быстрому росту (рис. 2) [5, 11, 12]. Чаще это одиночный узел. Множественные очаги отмечают примерно у каждой пятой пациентки, двусторонние – примерно у каждой десятой [5, 12, 13].
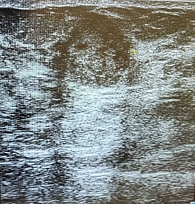
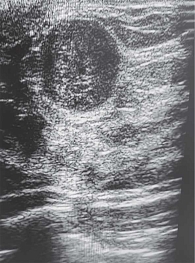
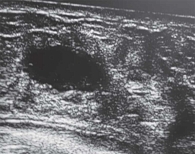
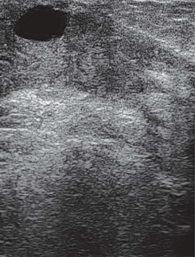
На УЗ-картине солидное, гипоэхогенное по сравнению с тканью МЖ образование однородной структуры, с четкими контурами. Нередко наблюдается дорсальное псевдоусиление без акустической тени (рис. 3–5) [5, 7, 10].
Гемангиома – сосудистое образование МЖ, чаще всего выявляется в нейтральном периоде. Характеризуется увеличением МЖ, иногда сопровождающимся выделениями из соска коричневого цвета [1, 8, 10]. При УЗИ визуализируется гетерогенная структура без четких контуров, неправильной формы, может быть как гипер-, так и гипоэхогенной по отношению к ткани МЖ. При ЦДК определяется кровоток во всей структуре – как по центру, так и по периферии [8, 10].
Дисгормональные гиперплазии
Фиброзно-кистозная мастопатия – собирательное понятие, отражающее дисбаланс эпителиального и соединительнотканного компонентов. Среди подростков встречается примерно у 4–8% [14–16]. Ведущая роль отводится гормональным нарушениям: относительной гиперэстрогении, гиперпролактинемии, дефициту тиреоидных гормонов, раннему менархе и сбоям менструального цикла [2, 16, 17].
УЗИ показывает расширение протоков, утолщение связок Купера, мелкозернистую гетерогенность железистой ткани, возможные анэхогенные кисты, ЦДК – тенденцию к гиповаскуляризации. При узловом варианте очаги пониженной эхогенности без четкого ободка, с элементами локального фиброза [6, 7, 16] (рис. 6).
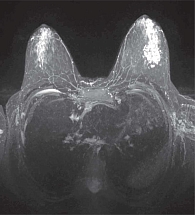
При неоднозначной эхографии, отсутствии адекватной визуализации при УЗИ показано выполнение магнитно-резонансной томографии (МРТ) с контрастированием (рис. 7).
Аномалии развития молочной железы
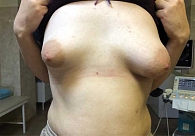
Нарушения органогенеза МЖ приводят к разнообразным вариантам врожденных аномалий. Речь, в частности, идет о полителии, полимастии, ателии, амастии, эктопии ткани, гигантомастии, выраженной асимметрии [2, 8, 18]. Многие формы распознаются клинически, но УЗИ выполняется для исключения иной патологии [2, 7, 8, 18].
Эктопия
При эктопии МЖ железистая ткань может располагаться в подмышечной области, на передней брюшной стенке, шее, конечностях. Эктопический очаг потенциально подвержен тем же доброкачественным и злокачественным процессам, что и нормально расположенная ткань МЖ [8, 18]. Частота встречаемости – порядка 2–6% всех аномалий развития [8, 18]. В отсутствие жалоб и косметических претензий рекомендовано наблюдение с УЗ-контролем [8, 18]. Внешний вид аномалий развития МЖ представлен на рис. 8–10.
Сосудистые мальформации
Сосудистые мальформации представляют собой порок развития сосудистого русла, увеличиваются пропорционально росту ребенка [8, 10]. При УЗИ отмечаются кистозно-трубчатые структуры без четких границ, при ЦДК кровоток определяется не во всех компонентах (рис. 11 и 12) [8, 10].
Галактоцеле
Киста, заполненная молокоподобным содержимым, формируется при аномалиях протоковой системы, клинически проявляется увеличением железы. При УЗИ наблюдается пониженная эхогенность, иногда перегородки, единичные локусы кровотока по ЦДК, возможен горизонтальный уровень жидкости [5, 7, 10]. Эхограмма галактоцеле правой МЖ у девочки в возрасте пяти лет представлена на рис. 13.
Кисты молочной железы
Такие кисты обычно связаны с аномалиями протоков и диффузной кистозной мастопатией [6, 7, 16]. По расположению их подразделяют на одно- или двусторонние, по числу – на единичные/множественные, по строению – на простые/сложные. По результатам УЗИ отмечается анэхогенное округлое образование с четким контуром, задним акустическим усилением, подвижное при компрессии, аваскулярное при ЦДК, не исключены перегородки [5–7]. Визуализация УЗИ при кистах МЖ представлена на рис. 14 и 15.
Обсуждение
УЗИ – метод первой линии в педиатрии и подростковой гинекологии благодаря отсутствию ионизирующего излучения и высокой информативности в плотной железистой ткани. По данным обзоров и ретроспективных серий, основные направления на исследование связаны с пальпируемыми образованиями (примерно 60–80%), болевым синдромом/мастодинией (10–30%), реже встречаются выделения из соска, асимметрия, травма и воспаление (совокупно около 5–15%). Подтверждается преобладание доброкачественных находок (до 95–99% случаев), среди которых доминируют фиброаденомы (около 50–70% объемных образований). Кисты выявляются в 10–25% случаев, воспалительные изменения – в 5–15%. Злокачественные опухоли в рассматриваемой возрастной группе – казуистика (< 0,1–0,3%) [1, 3, 5, 10–13, 19–24]. Рак молочной железы у девочек – крайне редкое явление (< 0,1%), преимущественно представлен вторичными или необычными вариантами.
Диагностические характеристики УЗИ в этой группе позволяют с высокой точностью решать ключевые практические задачи. Дифференциация кисты и солидного узла по УЗ-признакам достигает высокой диагностической точности (около 96–99%). Чувствительность верификации абсцесса составляет порядка 85–95% при специфичности 80–90%. В педиатрической практике преобладают BI-RADS 2–3. BI-RADS 4 устанавливается сравнительно редко (< 5%). Показания к биопсии/иссечению фиброаденомы обычно связаны с ее быстрым ростом (≥ 20% за шесть месяцев), крупным размером (> 3–5 см), выраженной симптоматикой или нетипичной эхоструктурой [12, 19, 20, 22]. По данным российских авторов, структура обращений и диагнозов аналогичны. При этом УЗИ широко используется как базовый метод мониторинга [4, 7, 15, 16, 25].
УЗИ признано золотым стандартом диагностики различных заболеваний МЖ в детской гинекологии [1, 5, 6, 7]. Для его использования необходимо изучить эхопризнаки всех стадий развития МЖ, а также УЗ-картину при патологии МЖ [6, 7]. В большинстве случаев УЗИ помогает ответить на все вопросы при постановке диагноза и минимизирует количество инвазивных диагностических исследований [1, 3, 5].
Анализ зарубежных и российских источников (клинические случаи и обзоры литературы, опубликованные в базах PubMed, Google Scholar, eLibrary) позволяет выделить ряд ключевых аспектов, связанных с актуальностью, методикой и диагностической ценностью УЗИ. Во многих зарубежных исследованиях подчеркивается важность УЗИ как безопасного, неинвазивного метода диагностики у молодых пациенток, поскольку его использование не связано с радиационной нагрузкой и подходит для динамического наблюдения за развитием МЖ [1, 3, 5]. В частности, согласно американским и европейским руководствам, УЗИ является первоочередным методом в оценке анатомического строения и выявлении патологий у девочек и молодых женщин, особенно в пубертатном периоде, когда структура тканей МЖ еще формируется [1, 3, 5]. Российские исследования также подтверждают высокую диагностическую ценность УЗИ при патологиях МЖ у подростков [4, 15, 16, 25]. УЗИ позволяет своевременно выявлять такие состояния, как кисты, фиброаденомы, а также воспалительные процессы. Это особенно важно в подростковом возрасте для предотвращения осложнений и выбора тактики лечения [1, 3–5]. В отличие от ряда зарубежных стран в России в качестве основного метода диагностики у детей и подростков обычно применяется УЗИ, что обусловлено его доступностью и безопасностью [4, 7, 15]. Важным аспектом является также возможность динамического наблюдения за состоянием тканей, что помогает в принятии решений о хирургическом вмешательстве или консервативном лечении [5, 12, 19, 20]. Несмотря на многочисленные преимущества, в ряде исследований отмечается необходимость повышения квалификации специалистов, выполняющих УЗИ МЖ у подростков, а также совершенствования стандартов проведения исследований и интерпретации результатов [3, 6, 7, 23]. В России в рамках национальных программ разрабатываются рекомендации по стандартизации ультразвуковой диагностики МЖ у детей и подростков, что способствует повышению качества диагностики [4, 6, 7]. В целом данные зарубежных и российских исследований подтверждают высокий потенциал УЗИ в диагностике заболеваний МЖ у детей и подростков. Современные стандарты и технологические достижения позволяют использовать УЗИ как надежный инструмент для ранней диагностики и мониторинга состояния тканей в детской и подростковой популяциях [1, 3, 5–7, 10].
Заключение
Как показывает трехлетний практический опыт гинекологического отделения Российской детской клинической больницы, ультразвуковая диагностика – доступный, экономически рациональный и универсальный инструмент первичной оценки МЖ у девочек и подростков [5–7]. Детско-подростковые заболевания МЖ ассоциируются с риском неблагоприятных исходов в дальнейшем, включая возможное повышение онкорисков во взрослом возрасте и нарушение менструальной функции [1, 2, 16, 19, 23]. Целесообразно включать УЗИ МЖ в программу диспансерного наблюдения в детском и подростковом возрасте и развивать профилактические алгоритмы [3, 4, 7].
E.V. Sibirskaya, PhD, Prof., A.S. Annakulieva, N.I. Zokirova, PhD, Prof., I.V. Karachentsova, PhD, T.N. Ivanovskaya, PhD, Yu.A. Kirillova, I.A. Melenchuk, P.O. Nikiforova
N.I. Pirogov Russian National Research Medical University
Russian Children’s Clinical Hospital – a Branch of N.I. Pirogov Russian National Research Medical University
Russian University of Medicine
Samarkand State Medical University
Contact person: Aina S. Annakulieva, i-nuxa@mail.ru
About 92% of women of reproductive age suffer from various breast pathologies, some of which lead to malignancy. According to UNESCO, breast cancer is the leading cause of death among young women. In this regard, there is an increasing need for early screening of girls, the development of algorithms for the prevention and treatment of breast diseases in adolescence. One of the main methods of noninvasive diagnosis of such diseases is ultrasound examination. The article presents data on clinical cases of breast diseases encountered by doctors of the gynecological department of Russian Children’s Clinical Hospital.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.