Антагонисты лейкотриеновых рецепторов в лечении легкой и среднетяжелой бронхиальной астмы у детей раннего возраста
- Аннотация
- Статья
- Ссылки






Болезни органов дыхания, развившиеся в детском возрасте, имеют наибольший удельный вес в структуре общей заболеваемости. Общеизвестно, что дети, часто болеющие респираторными заболеваниями, составляют группу высокого риска по развитию инфекций нижних дыхательных путей, включая их обструктивные формы. Большинство эпизодов бронхиальной обструкции у детей первых 3 лет жизни возникает на фоне острых респираторных инфекций. Следует иметь в виду: поскольку бронхиальная обструкция в раннем возрасте на фоне вирусных инфекций обусловлена анатомо-физиологическими особенностями, она может иметь транзиторный характер и нередко исчезает к 6 годам.
Однако рецидивирующие эпизоды обструктивного синдрома являются одним из главных факторов риска снижения легочной функции. Повторные эпизоды респираторных заболеваний, сопровождающихся бронхиальной обструкцией, как правило, формируют или усугубляют бронхиальную гиперреактивность. В международных руководствах (GINA, 2006; PRАCTALL, 2008), а также в российской национальной программе «Бронхиальная астма у детей. Стратегия лечения и профилактика» (2012) отмечается, что астма у детей вне зависимости от степени тяжести представляет собой хроническое воспаление в дыхательных путях и для контроля за течением заболевания необходимо использовать препараты, обладающие противовоспалительной активностью, действующие на острое и хроническое воспаление.
Около 70% детей с БА составляют пациенты с легкими и среднетяжелыми формами болезни. Именно с такими случаями ежедневно сталкивается в своей повседневной работе детский врач и пульмонолог/аллерголог. Для предупреждения развития тяжелой БА и инвалидизации детей необходима разработка адекватных схем лечения, направленных на своевременную диагностику и коррекцию нарушений реактивности бронхов. В настоящее время в Национальной программе «Бронхиальная астма у детей. Стратегия лечения и профилактика» рекомендован ступенчатый подход к базисной терапии различных форм БА у детей с учетом степени тяжести, возраста ребенка и способа доставки лекарственного средства. Так, при легкой степени тяжести рекомендовано применение нестероидных противовоспалительных средств, низких доз ингаляционных глюкокортикостероидов (ИГКС), а также антагонистов лейкотриеновых рецепторов в виде монотерапии (монтелукаст). При среднетяжелом течении БА терапия данными препаратами также возможна преимущественно в комбинации с ИГКС. В нескольких исследованиях отмечается эффективность монтелукаста натрия (препарат Сингуляр) при вирус-индуцированном фенотипе БА, который наблюдается у детей первых лет жизни.
Монтелукаст натрия – селективный антагонист цистениловых рецепторов. Назначается детям начиная с двухлетнего возраста в дозе 4 мг один раз в день перед сном в виде жевательной таблетки. К преимуществам применения монтелукаста натрия относятся удобство и простота (лекарственная форма – жевательная таблетка), а также кратность применения – 1 раз в день.
В УДКБ Первого МГМУ им. И.М. Сеченова была изучена клинико-функциональная эффективность монтелукаста натрия в качестве монотерапии, а также в комбинации с другими базисными препаратами (ИГКС) для лечения БА у детей первых 5 лет жизни. Показано, что применение монтелукаста натрия (препарат Сингуляр) в базисной терапии БА улучшает течение заболевания, уменьшает кратность и длительность приступов бронхиальной обструкции. Доказана возможность использования компьютерной бронхофонографии (КБФГ) в оценке функции внешнего дыхания (ФВД) у детей первых лет жизни с БА для контроля бронхиальной проходимости.
Под наблюдением находились 238 детей в возрасте от 2 до 5 лет, из них 98 девочек и 140 мальчиков. В зависимости от вида терапии (табл. 1) наблюдаемые дети были рандомизированы на 2 группы, сходные по возрастно-демографическим показателям. Первую группу составили пациенты с БА легкого персистирующего течения, которые были разделены на 2 подгруппы. Пациенты 1а подгруппы получали монтелукаст натрия (препарат Сингуляр) в качестве монотерапии по 4 мг 1 раз в день вечером, пациенты 1б подгруппы в качестве базисной монотерапии получали кромогликат натрия. Во вторую группу были включены пациенты с БА среднетяжелого течения. Эта группа детей также была разделена на 2 подгруппы: 2а, в которую вошли пациенты, получавшие в качестве базисной терапии монотерапию ИГКС, и 2б, пациенты в составе которой получали монтелукаст натрия (Сингуляр) в комбинации с ИГКС.
Эффективность терапии в разных группах оценивалась по клиническим симптомам и данным исследования ФВД методом КБФГ – данные визуальных графических характеристик и математически рассчитанных абсолютных данных акустического компонента работы дыхания (АКРД) в мкДж. КБФГ для оценки ФВД проводилась с помощью комплекса бронхофонографического диагностического автоматизированного (КБДА). Регистрация дыхательных шумов осуществлялась с помощью датчика, обладающего высокой чувствительностью в широкой полосе частот, включая частоты, которые не выявляются при аускультации, но имеют важное диагностическое значение. Прибор создан в лаборатории МЭИ в 1976 г. (автор – проф. В.С. Малышев и соавт.). В 1981 г. по инициативе профессора С.Ю. Каганова были впервые начаты исследования акустических характеристик дыхательных шумов при разнообразной бронхолегочной патологии, положившие начало развитию метода компьютерной бронхофонографии.
Сканирование респираторной волны производится в частотном диапазоне от 0,2 до 12,6 кГц. Выделяются три зоны частотного спектра: 0,2–1,2 (низкочастотный диапазон), > 1,2–5,0 (средние частоты), > 5,0 кГц (высокочастотный диапазон). С помощью КБФГ оценивается интенсивность акустического феномена дыхания, связанного с усилением турбулентности воздушных потоков по респираторному тракту (АКРД). Метод позволяет зафиксировать временную кривую акустического шума, возникающего при дыхании, с последующей математической обработкой. Контроль функции дыхания методом КБФГ проводился до начала терапии и через 3 месяца после приема соответствующих базисных препаратов.
У пациентов 1-й группы обострения отмечались от 6 до 8 раз в год, из них у 76 (61,78%) детей обострения провоцировались вирусными инфекциями, у 53 (43,1%) детей появлялись после физической нагрузки, в 6 (4,88%) случаях провоцирующими факторами были резкие запахи, в 2 (1,62%) – провоцирующих агентов не выявлено. Отмечалось появление таких симптомов, как одышка (70,73%), кашель (58,54%), ночной кашель (22,76%). Приступы купировались ингаляциями бронхолитиков в течение 3–5 дней, базисной терапии дети не получали. Исследование ФВД проводилось в период от 2 до 4 недель с момента последнего обострения. По исходным данным КБФГ, у пациентов с легким течением БА показатели АКРД превышали норму незначительно.
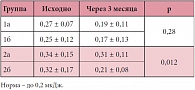
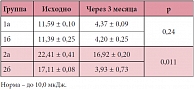
При проведении обследования пациентов 1-й группы через 3 месяца после начала базисной терапии отмечено снижение количества и/или отсутствие приступов бронхиальной обструкции как на фоне острых респираторных инфекций, так и при физических нагрузках, необходимость применения ингаляций бронхолитических препаратов при появлении одышки, кашля снизилась до 2 ± 1 дней, у 18 (14,63%) детей применение ингаляций бронхолитиков было однократным. В 42 (34,14%) случаях клинически отмечались проявления одышки, в 31 (25,20%) – кашель, в 5 (4,07%) – ночной кашель. У 67 пациентов (54,47%) приступов бронхиальной обструкции за время наблюдения не отмечалось. Полученные данные приведены в таблицах 2 и 3. По данным КБФГ, показатели АКРД в высокочастотном диапазоне достигли нормальных значений.
Обращает внимание значительное снижение максимального значения единичных осцилляций АКРД на фоне терапии как в высокочастотном диапазоне – 0,001 мкДж по сравнению с максимальным значением АКРД исходно (0,013 мкДж) (суммарное значение АКРД до терапии составляло 0,29 мкДж, после – 0,18 мкДж (норма до 0,2 мкДж)) (рис. 1), так и в среднечастотном диапазоне – 0,051 мкДж по сравнению с 0,26 мкДж исходно (рис. 2) (суммарное значение АКРД – 13,42 мкДж и 7,97 мкДж соответственно (норма до 10,0 мкДж)). Как сообщали родители, у детей, принимавших жевательные таблетки монтелукаста натрия, не возникало отрицательных эмоций, в то время как негативные реакции на фоне приема кромогликата натрия зафиксированы в 3 (3,49%) случаях (негативное отношение к маске). Родители также отмечали удобство однократного применения монтелукаста натрия.
В группах детей со среднетяжелым персистирующим течением БА (2-я группа) обострения отмечались от 10 до 18 раз в год, из них у 74 (64,35%) детей обострения провоцировались вирусными инфекциями, у 61 (53,04%) ребенка появлялись после физической нагрузки, у остальных пациентов провоцирующими факторами были аллергические реакции (животные, птицы, резкие запахи, стрессовые ситуации, климатические условия и др.). Отмечалось появление таких симптомов, как одышка (94,78%), приступы удушья, кашель (79,13%), ночной кашель (55,65%), дистанционные хрипы (63,48%). Приступы купировались ингаляциями бронхолитиков и ГКС в течение 7–10 дней. В качестве базисной терапии дети получали ИГКС на протяжении периода от 2 до 15 месяцев.
Исследование ФВД проводилось через час после ингаляции ГКС. Исходно по данным КБФГ отмечено умеренное повышение АКРД в высокочастотном диапазоне (выше 5,0 кГц), которое клинически сочеталось с удлинением выдоха, выявляемом при аускультации. Особенности течения и данные исследования ФВД можно расценивать как неполный контроль за течением БА. Показатели максимального значения единичных осцилляций АКРД в высокочастотном диапазоне у пациентов 2а подгруппы как исходно (0,040 мкДж), так и через 3 месяца (0,037 мкДж) остались практически на прежнем уровне. Суммарное значение составило 0,34 мкДж до и 0,29 мкДж через 3 месяца терапии при норме до 0,2 мкДж (рис. 3).
Максимальное значение единичных осцилляций АКРД в среднечастотном диапазоне также менялось незначительно – 2,357 и 2,237 мкДж соответственно. Суммарное значение показателей АКРД в среднечастотном диапазоне уменьшилось незначительно – с 20,61 мкДж до 17,75 мкДж (рис. 4). По клиническим данным, у пациентов 2а группы сохранялось удлинение выдоха, ночной кашель, количество приступов и длительность приема бронхолитических препаратов. Результаты КБФГ в данной подгруппе также не выявили значимых улучшений.
Через 3 месяца после начала базисной терапии в подгруппе пациентов, получавших комбинированную терапию «ИГКС + монтелукаст натрия» (2б подгруппа), отмечено уменьшение количества эпизодов бронхиальной обструкции на фоне ОРВИ и физической нагрузки – за 3 месяца терапии по одному эпизоду обструкции отмечались у 28 пациентов (66,67%), 2 эпизода – у 10 пациентов (23,81%), из них количество ночных приступов кашля было у 8 детей (19,05%). Уменьшилась необходимость и длительность ингаляций бронхолитических препаратов до 5 ± 1 дней. У 4 (9,52%) пациентов в течение 3 месяцев обструкций не отмечено. У пациентов 2б подгруппы при аускультации не выслушивалось удлинения выдоха и хрипов.
Максимальное значение единичных осцилляций АКРД в высокочастотном диапазоне во 2б подгруппе не превышало 0,018 мкДж (исходно – 0,033 мкДж), суммарное значение также значительно снизилось с 0,32 мкДж до 0,26 мкДж, однако не достигло показателей нормы (до 0,2 мкДж) (рис. 5). На фоне комбинированной терапии отмечено выраженное снижение максимального значения показателей АКРД в среднечастотном диапазоне – с 2,513 мкДж до 1,607 мкДж соответственно. Суммарное значение показателей АКРД достигло нормы – 3,93 мкДж (норма до 10 мкДж) (рис. 6).
По данным КБФГ отмечается нормализация показателей АКРД у пациентов 2б подгруппы в высокочастотном и среднечастотном диапазонах, по сравнению с подгруппой пациентов, получавших монотерапию ИГКС (2а подгруппа), в которой частота приступов, необходимость ингаляций бронхолитиков и длительность их применения, показатели АКРД в высокочастотном диапазоне остались на прежнем уровне. Обращает внимание значительное снижение суммарного значения АКРД в высокочастотном диапазоне у пациентов 2б подгруппы – до 0,21 мкДж – по сравнению с исходными данными до начала комбинированной терапии (0,32 мкДж). В среднечастотном диапазоне показатели АКРД достигли нормальных значений. Полученные данные клинического наблюдения и результатов КБФГ свидетельствуют об эффективности комбинации ИГКС и монтелукаста у детей со среднетяжелой БА. Нежелательных явлений, побочных реакций на применение жевательных таблеток монтелукаста натрия не выявлено ни в одной из групп.
Таким образом, антагонист лейкотриеновых рецепторов монтелукаст натрия может эффективно применяться в качестве базисной монотерапии у детей с легким персистирующим течением БА. Использование монтелукаста в течение 3 месяцев приводит к профилактике возникновения и снижению числа эпизодов бронхиальной обструкции при острых респираторных инфекциях и при физической нагрузке с нормализацией функции дыхания. Применение жевательных таблеток монтелукаста натрия (препарат Сингуляр) в комбинации с ИГКС у детей со среднетяжелым персистирующим течением БА позволяет существенно улучшить контроль за течением заболевания, удлинить период ремиссии. Метод КБФГ позволяет не только мониторировать ФВД у детей раннего возраста с респираторными заболеваниями, но и объективно оценивать эффективность проводимой терапии.
