Антибиотикорезистентность: значение для клинической урологической практики. Особенности выбора антимикробных препаратов в урологии в современных условиях в России: влияние резистентности
- Аннотация
- Статья
- Ссылки


Нерациональное и необоснованное применение антибиотиков вообще и неадекватная фармакотерапия внебольничных инфекций в частности могут вести к неблагоприятным последствиям как для конкретного пациента, так и для общества в целом. Они способствует переходу инфекций в хроническое течение, удлиняют сроки лечения, приводят к развитию осложнений, увеличивают затраты на медицинскую помощь и являются фактором стимуляции роста антибиотикорезистентности микроорганизмов.
Благодаря деятельности Европейского и Российского обществ урологов, НИИ урологии Росмедтехнологий, исследованиями резистентности возбудителей, проводимыми НИИ антимикробной химиотерапии мы можем располагать российскими данными по распространенности инфекции мочевых путей (ИМП). ИМП являются причиной более 7 млн обращений к врачу ежегодно, из которых 2 млн – по поводу острого цистита. Самое главное заключается в том, что как минимум 15% от общего числа всех назначаемых антибиотиков приходится непосредственно на долю ИМП. Резистентность возбудителей ИМП определяет эффективность антибиотикотерапии. Именно поэтому довольно большое количество ошибок в урологии связано с применением антимикробных препаратов.
Резистентность возбудителей применительно к ИМП, действительно, представляет в современных условиях серьезную проблему. Для проведения эффективной антибиотикотерапии ИМП крайне важно различать внебольничные (амбулаторные) неосложненные и осложненные и нозокомиальные (госпитальные, внутрибольничные) инфекции. Говоря об амбулаторных инфекциях мочевых путей, можно утверждать, что ситуация управляемая. У нас есть различные классы препаратов, которые с учетом распространенности резистентности, возрастных особенностей и прочих условий могут использоваться достаточно эффективно.
Нозокомиальные ИМП вызываются госпитальными штаммами бактерий, для которых характерно наличие высокого уровня резистентности ко многим классам антибиотиков. Все нозокомиальные ИМП относят к осложненным.
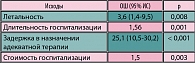
Перечень «проблемных» возбудителей нозокомиальных инфекций постоянно расширяется. Так, возрастает значение резистентных микроорганизмов из семейства Enterobacteriaceae (продуцентов b-лактамаз расширенного спектра действия – БЛРС) (таблица). Влияние выработки БЛРС на исходы терапии значительно (увеличивается летальность, длительность госпитализации, время назначения адекватной терапии, стоимость госпитализации). В структуре возбудителей ИМП E. coli играет ведущую роль и выделяется в 75% случаев ИМП у российских пациентов.
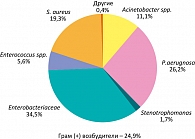
По предварительным данным исследования «РЕВАНШ», нозокомиальные инфекции наиболее часто вызывают представители семейства Enterobacteriaceae (34,5%), P. aeruginosa (26,2%), S. aureus (19,3%) и Acinetobacter spp. (11,1%) (рисунок 1).
Энтерококки были выделены у 5,6% пациентов, другие возбудители – в 0,4% случаев. В целом полученные результаты согласуются с данными зарубежных авторов, однако обращает внимание относительно большая значимость грамотрицательных возбудителей. В целом в России 3/4 общего числа всех нозокомиальных инфекций вызывается грамотрицательными микроорганизмами.
Основные отличия возбудителей нозокомиальных инфекций заключаются в том, что они более резистентны к антимикробным препаратам по сравнению с возбудителями внебольничных инфекций, а также в сложности прогнозирования фенотипа резистентности без знания локальной ситуации.
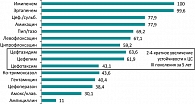
Рассмотрим проблему устойчивости E. coli к основным пероральным и парентеральным препаратам. К сожалению, мы потеряли аминопенициллины как препараты для лечения инфекций мочевых путей. Гиперпродукция хромосомных b-лактамаз и связанная с этим резистентность к ингибиторозащищенным пенициллинам и цефалоспоринам I-III поколений отмечалась более чем у 40% штаммов Enterobacter spp. Наибольшей активностью в отношении микроорганизмов данной группы обладали карбапенемы: нечувствительными к эртапенему были лишь 0,4% штаммов, имипенем сохранял активность в отношении всех исследованных штаммов энтеробактеров. Сравнительно высокой активностью в отношении Enterobacter spp. обладали фторхинолоны, амикацин (рисунок 2). В отношении E. coli процент нечувствительных штаммов для эртапенема и других карбапенемов был равен 0.
При инфекциях, вызванных E.сoli и другими энтеробактериями, для которых характерна высокая частота резистентности к цефалоспоринам, аминогликозидам и фторхинолонам, может быть обоснованным назначение карбапенемов, которые следует рассматривать как препараты выбора. Универсальной формулы успеха в борьбе с резистентными возбудителями не существует. В любом случае только междисциплинарный подход, включающий в себя мероприятия инфекционного контроля, адекватное использование имеющегося арсенала антибактериальных препаратов, оптимизацию режимов дозирования препаратов и разумное использование новых лекарственных средств антимикробной терапии, может стать основой для сдерживания этого биологического феномена.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.