Эффективность и безопасность применения карведилола в схеме терапии больных хронической сердечной недостаточностью ишемического генеза и хронической обструктивной болезнью легких
- Аннотация
- Статья
- Ссылки
- English
Цель – оценить влияние карведилола, входящего в состав терапии, на клинико-функциональные показатели, агрегацию тромбоцитов, вязкость крови и липидный обмен у больных ХСН на фоне ишемической болезни сердца в сочетании с хронической обструктивной болезнью легких (ХОБЛ).
Материал и методы. В исследовании участвовали 95 больных в возрасте 45–75 лет c ХСН II–III функционального класса (ФК) с постинфарктным кардиосклерозом и ХОБЛ II–III cтадий (GOLD-2015) с дыхательной недостаточностью 1–2-й степени, фракцией выброса левого желудочка менее 45%. Пациенты были разделены на две группы: в первой (n = 59) назначали карведилол с ингибиторами ангиотензинпревращающего фермента, во второй (n = 36) – карведилол и сартан. Исходно и через шесть месяцев оценивали клиническое состояние, динамику ФК ХСН, проводили тест с шестиминутной ходьбой. С помощью шкалы одышки MRC анализировали дискриминацию диспноэ. Качество жизни пациентов оценивали по опроснику Миннесотского университета, шкале оценки клинического состояния в модификации В.Ю. Мареева и опроснику госпиталя Св. Георгия. Проводились ЭхоКГ-исследование, суточное мониторирование артериального давления с одновременной регистрацией ЭКГ, исследовались функция внешнего дыхания, агрегация тромбоцитов, вязкость крови, липидный обмен.
Результаты. Включение карведилола в сочетании с тиотропия бромидом и блокатором ренин-ангиотензин-альдостероновой системы в схему комплексной терапии больных ХСН II–III ФК ишемического генеза и ХОБЛ через шесть месяцев наблюдения является безопасным и эффективным: отмечалось улучшение клинико-функциональных показателей, агрегации тромбоцитов, вязкости крови и липидного обмена.
Цель – оценить влияние карведилола, входящего в состав терапии, на клинико-функциональные показатели, агрегацию тромбоцитов, вязкость крови и липидный обмен у больных ХСН на фоне ишемической болезни сердца в сочетании с хронической обструктивной болезнью легких (ХОБЛ).
Материал и методы. В исследовании участвовали 95 больных в возрасте 45–75 лет c ХСН II–III функционального класса (ФК) с постинфарктным кардиосклерозом и ХОБЛ II–III cтадий (GOLD-2015) с дыхательной недостаточностью 1–2-й степени, фракцией выброса левого желудочка менее 45%. Пациенты были разделены на две группы: в первой (n = 59) назначали карведилол с ингибиторами ангиотензинпревращающего фермента, во второй (n = 36) – карведилол и сартан. Исходно и через шесть месяцев оценивали клиническое состояние, динамику ФК ХСН, проводили тест с шестиминутной ходьбой. С помощью шкалы одышки MRC анализировали дискриминацию диспноэ. Качество жизни пациентов оценивали по опроснику Миннесотского университета, шкале оценки клинического состояния в модификации В.Ю. Мареева и опроснику госпиталя Св. Георгия. Проводились ЭхоКГ-исследование, суточное мониторирование артериального давления с одновременной регистрацией ЭКГ, исследовались функция внешнего дыхания, агрегация тромбоцитов, вязкость крови, липидный обмен.
Результаты. Включение карведилола в сочетании с тиотропия бромидом и блокатором ренин-ангиотензин-альдостероновой системы в схему комплексной терапии больных ХСН II–III ФК ишемического генеза и ХОБЛ через шесть месяцев наблюдения является безопасным и эффективным: отмечалось улучшение клинико-функциональных показателей, агрегации тромбоцитов, вязкости крови и липидного обмена.


Многочисленные клинические наблюдения показывают, что сочетание хронической сердечной недостаточности (ХСН) ишемического генеза и хронической обструктивной болезни легких (ХОБЛ), особенно у злостных курильщиков, – явление распространенное. В старших возрастных группах частота его распространения превосходит таковую любой другой нозологической констелляции [1, 2].
По данным Всемирной организации здравоохранения, к 2019 г. смертность населения от ХОБЛ переместилась с четвертой позиции на третью [3, 4].
Современная терапия ХСН и ХОБЛ определяется отечественными и международными рекомендациями [5–7]. Однако приходится констатировать, что в этих документах недостаточно внимания уделено таким коморбидным состояниям, как ХСН и ХОБЛ, с которыми часто сталкиваются врачи в реальной клинической практике. Ведение больных с кардиопульмональной патологией и ХСН до настоящего времени остается предметом дискуссий, в основном касающихся эффективности и безопасности назначения бета-адреноблокаторов и бронходилататоров как основы терапии ХСН и стабильной ХОБЛ.
Кроме того, на сегодняшний день нет прямых доказательств того, что больные ХОБЛ должны при сопутствующей ХСН получать иное лечение (GOLD-2017) [8].
Данные об эффективности бета-адреноблокатора третьего поколения карведилола при систолической ХСН получены в крупномасштабных исследованиях (CAPRICORN, COPERNICUS), в которых отмечалось снижение смертности больных даже с тяжелым течением заболевания. Карведилол – блокатор бета-1- и бета-2-адренорецепторов, характеризующийся вазодилатирующим эффектом вследствие блокады альфа-1-адренорецепторов, антиоксидантным, антиишемическим, антипролиферативным и нефропротективным свойствами. Карведилол при длительном применении у больных ХСН в условиях активации симпато-адреналовой системы (САС) и ренин-ангиотензин-альдостероновой системы (РААС) наряду с клинико-гемодинамическими эффектами демонстрирует и другие свойства. Так, на фоне применения карведилола значимо уменьшаются гиперэкспрессия провоспалительных цитокинов (фактор некроза опухоли альфа, интерлейкин (ИЛ) 1-бета, ИЛ-6), оксидативный стресс, нарастают эндотелий-протективные свойства, что способствует устранению дисбаланса между вазодилатирующими, вазоконстрикторными и адгезивными факторами эндотелия [9, 10]. Учитывая полисистемное воздействие препарата, можно предположить его протективность и при ХОБЛ [11, 12].
Вместе с тем применение карведилола у больных ХСН на фоне кардиопульмональной патологии пока ограниченно из-за возможного развития бронхообструкции.
Цель исследования – изучить влияние карведилола в составе терапии на клинико-функциональные показатели, агрегацию тромбоцитов, реологические свойства крови, липидный обмен у больных ХСН на фоне ишемической болезни сердца (ИБС) в сочетании с ХОБЛ.
Материал и методы
В исследовании участвовали пациенты обоего пола в возрасте 45–75 лет с ХСН II–III функционального класса (ФК) ишемического генеза (постинфарктный кардиосклероз) и средней и тяжелой ХОБЛ (GOLD-2013) с дыхательной недостаточностью 1–2-й степени. Легочный процесс был вне обострения. Фракция выброса левого желудочка (ФВЛЖ), по данным ЭхоКГ, у всех больных была менее 45%.
Для оценки тяжести ХСН использовали классификацию NYHA (New York Heart Association Functional Classification – функциональная классификация хронической сердечной недостаточности Нью-Йоркской ассоциации кардиологов).
ХОБЛ диагностировали на основании GOLD-2013. Для количественной оценки выраженности дыхательной недостаточности использовали шкалу диспноэ Medical Research Council Dyspnea Scale (MRC) – модификацию шкалы Флетчера.
В исследование не включали пациентов с ХСН IV ФК, острым инфарктом миокарда в течение трех месяцев, предшествовавших включению в исследование, с врожденными и приобретенными пороками сердца, дилатационной и гипертрофической кардиомиопатией, стойкой артериальной гипотензией (артериальное давление (АД) менее 90/60 мм рт. ст.), злокачественной артериальной гипертензией, обострением ХОБЛ, выраженными нарушениями функции печени и почек.
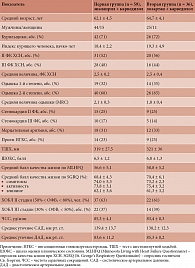
Всего обследовано 95 больных, средний возраст – 63,7 ± 4,9 года. Клиническая характеристика пациентов представлена в табл. 1.
Все пациенты получали стандартную терапию ХСН: бета-адреноблокатор карведилол, ингибитор ангиотензинпревращающего фермента (ИАПФ) эналаприл или блокатор рецепторов ангиотензина II лозартан (сартан), диуретики при синдроме задержки жидкости, сердечные гликозиды по поводу тахисистолической формы мерцательной аритмии, нитраты и дезагреганты по показаниям и при ХОБЛ – пролонгированный бронходилататор (селективный антихолинергический препарат тиотропия бромид 18 мкг/сут ингаляционно). Системные глюкокортикостероиды в стабильно малых дозах больные получали по меньшей мере в течение трех месяцев, предшествовавших исследованию.
Исследование проводили в несколько этапов.
На первом этапе, проходившем в стационарных условиях, назначали терапию, направленную на купирование приступов сердечной астмы, уменьшение одышки и отеков, достижение положительного диуреза и появление возможности эффективной пероральной и ингаляционной терапии.
После подписания информированного согласия пациентов распределили случайным образом на две группы.
В первую группу вошли 59 больных (44 мужчины и 15 женщин). Пациенты этой группы в дополнение к терапии получали карведилол и эналаприл.
Вторую группу составили 36 больных (25 мужчин и 11 женщин), которым назначали карведилол и лозартан.
Подбор дозы блокаторов РААС и карведилола осуществляли в стационарных условиях методом титрования. Начальная доза эналаприла составила 5 мг, лозартана – 12,5 мг, карведилола – 3,125–6,25 мг/сут. При этом оценивали динамику клинического состояния пациентов с учетом частоты сердечных сокращений (ЧСС), АД и суточного диуреза. Больных наблюдали в стационаре не менее одной недели от начала этапа титрования дозы. Впоследствии при стабильном состоянии пациентов выписывали и наблюдали амбулаторно. В ходе титрования дозы эналаприла, лозартана и карведилола удваивали каждые две недели после клинического осмотра больных. При этом учитывали динамику самочувствия пациентов за истекший период, выраженность одышки, слабость, утомляемость, суточный диурез, кратность приема диуретиков, появление или нарастание отеков, динамику ЧСС, АД и т.д.
Во время подбора дозы лозартана и карведилола контрольные явки больных назначали каждые две недели, в дальнейшем – один раз в месяц. В процессе титрования достигали максимальной переносимой дозы, при этом средняя доза эналаприла составила 10,2 ± 2,4 мг/сут, лозартана – 44,5 ± 3,5 мг/сут, карведилола – 24,2 ± 2,4 мг/сут (первая группа) и 24,9 ± 2,6 мг/сут (вторая группа).
Всем больным проводили комплексное клинико-инструментальное и лабораторное обследование исходно и через шесть месяцев терапии. Клиническую эффективность терапии оценивали по динамике симптомов ХСН и ХОБЛ с определением степени выраженности застойных явлений по малому и большому кругу кровообращения, явлений бронхообструкции. Ключевыми моментами при оценке клинического состояния были определение ФК ХСН по NYHA, степени выраженности одышки по шкале MRC (Medical Research Council Dyspnea Scale), степени выраженности ХОБЛ. Толерантность к физической нагрузке изучали с помощью теста с шестиминутной ходьбой (ТШХ). Качество жизни оценивали по опроснику качества жизни при ХСН MLHFQ (Minnesota Living with Heart Failure Questionnaire), опроснику госпиталя Св. Георгия SGRQ (St. George’s Respiratory Questionnaire) и шкале оценки клинического состояния (ШОКС).
Параметры внутрисердечной гемодинамики, функционального состояния миокарда с оценкой ФВЛЖ, степени легочной гипертензии (среднее давление в легочной артерии, СрДЛА) определяли с помощью ЭхоКГ на аппарате Voluson 730Eхpert (GE, США) с использованием двухфазной (В-режим), одномерной (М-режим) эхокардиографии и допплерографии.
Функцию внешнего дыхания (ФВД) изучали на спирометре открытого типа SpiroUSB (Англия).
Для контроля АД, сердечного ритма и выявления эпизодов ишемии миокарда применяли суточное мониторирование АД (СМАД) с одновременной регистрацией ЭКГ на приборе CardioTens (Meditech, Венгрия).
Статистическую обработку данных проводили с помощью пакета программ Statistica 6.0 (StatSoft, США). Использовали модуль описательной статистики: средние арифметические показатели, стандартные отклонения, модуль непараметрического статистического анализа с использованием критериев Манна – Уитни, Уилкоксона. За величину значимости различий принимали р < 0,05.
Результаты и обсуждение
В исследовании участвовали 95 больных с ХСН II–III ФК с постинфарктным кардиосклерозом, имевших сниженную (< 45%) ФВЛЖ в сочетании с ХОБЛ II–III стадий (GOLD-2015). Как видно из табл. 1, по демографическим и клиническим показателям пациенты обеих групп исходно не различались, что позволило сравнивать динамику показателей к концу исследования на фоне различных схем терапии.
Особенно тщательным был подход при назначении пациентам ХСН с кардиопульмональной патологией карведилола в силу его способности блокировать бета-1- и бета-2-рецепторы. У двух пациентов с тяжелым течением ХОБЛ препарат был отменен на 8-й и 10-й дни титрования при исходном снижении уровня объема форсированного выдоха за первую секунду (ОФВ1) (30 и 32%) из-за обострения заболевания.
Проводимая терапия с применением осторожного медленного титрования карведилола на фоне ингаляций М-холинолитика тиотропия бромида в составе терапии хорошо переносилась больными. Значимые побочные реакции и отказы от приема препаратов за время наблюдения не зарегистрированы.
К концу шестимесячного наблюдения на фоне проводимой терапии у всех больных отмечалось улучшение клинического течения заболевания, положительная динамика ФК ХСН, качества жизни, возросла толерантность к физической нагрузке, уменьшалась степень выраженности одышки. Динамика изучаемых клинических показателей представлена в табл. 2.
При анализе динамики показателей по SGRQ отмечалось достоверное улучшение качества жизни в обеих группах. При межгрупповом сравнении показатель раздела «активность», относящийся к физической активности, которая вызывает одышку или ограничивается таковой, был достоверно более значимым во второй группе (р < 0,05). Что касалось оценки разделов «симптомы» и «влияние», они имели тенденцию к уменьшению.
Положительные изменения в клиническом статусе в обеих группах зафиксированы на фоне применения блокаторов РААС, карведилола и тиотропия бромида. Это объяснялось вазо- и кардиопротективным эффектами, а также улучшением бронхиальной проходимости за счет снижения холинергического тонуса и прямой блокады альфа-1-адренорецепторов, приводящей к расслаблению гладкой мускулатуры дыхательных путей, уменьшению гипоксии и, как следствие, улучшению состояния сердечно-сосудистой системы и течения ХСН.
Через шесть месяцев наблюдения регистрировалось достоверное снижение количества приступов стенокардии и потребности в сублингвальном нитроглицерине. Так, в первой группе эти показатели снизились на 54 и 40%, во второй – на 52 и 37%.
Терапия осуществлялась под контролем СМАД с одновременной регистрацией ЭКГ (табл. 3). Это позволило избежать развития гипотонии на этапах титрования препаратов и оценить безболевые эпизоды ишемии (ББИМ). Известно, что у больных с кардиопульмональной патологией на фоне прогрессирующей гипоксемии болевая ишемия регистрируется в меньшей степени, чем ББИМ, которая также опасна в плане развития прогноза сердечно-сосудистых осложнений. Исходно ББИМ была зарегистрирована у 32 (54%) больных первой группы, количество эпизодов составило 16,4 ± 3,0, их продолжительность – 31,3 ± 14,7 минуты. Во второй группе эпизоды ишемии отмечались у 18 (50%) пациентов, количество – 18,9 ± 3,2, продолжительность – 39,7 ± 14,3 минуты. Уменьшение частоты и длительности эпизодов ишемии в обеих группах можно расценивать как проявление антиишемического действия карведилола с эналаприлом или лозартаном. Включение тиотропия бромида в состав терапии усилило данный эффект, что способствовало улучшению вентиляционной функции легких и уменьшению выраженности гипоксии.
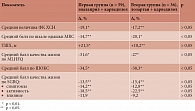
Изменения ЭхоКГ-параметров у больных ХСН II–III ФК ишемического генеза в сочетании с ХОБЛ II–III стадии на фоне разных схем терапии
Исходные показатели параметров внутрисердечной гемодинамики и структурно-функционального состояния сердца в обеих группах пациентов с ХСН II–III ФК ишемического генеза в сочетании с ХОБЛ приведены в табл. 4. Исходно эти показатели не различались между собой (р > 0,05). По данным ЭхоКГ-исследования, у больных с ХСН на фоне кардиопульмональной патологии размеры левых и правых отделов сердца превысили нормальные значения на фоне сниженной сократительной способности миокарда. Значимое увеличение предсердий косвенно свидетельствовало о повышении давления наполнения и снижении функции сердца. Увеличились конечно-диастолический и конечно-систолический объемы левого и правого желудочка (ПЖ). ФВЛЖ и ФВПЖ также были снижены. Увеличение таких показателей, как индекс сферичности в систолу и диастолу, отражающих степень геометрических изменений ЛЖ в виде сферификации при формировании ХСН, а также увеличение массы миокарда способствуют выраженным процессам дезадаптивного ремоделирования сердца. В обеих группах наблюдения выявлены признаки системной вазоконстрикции. Об этом свидетельствует увеличение значений общего периферического сосудистого сопротивления (ОПСС), превышающих норму, что еще больше способствует дальнейшей гипертрофии миокарда. Кроме того, прогрессирующая альвеолярная гипоксия выступает как самостоятельный фактор формирования легочной гипертензии. Исходные показатели СрДЛА были повышены.
В исследовании отмечалось увеличение показателя миокардиального стресса в систолу и диастолу, отражающего величину нагрузки на единицу поперечного сечения стенки ЛЖ, что свидетельствует о наличии ранних компенсаторных механизмов, направленных на поддержание ударного объема в условиях снижения ФВ и повышения пред- и постнагрузки на миокард и реализуемых за счет увеличения объема и сферичности ЛЖ.
Показано, что у больных ХСН с кардиопульмональной патологией в процесс ремоделирования сердца вовлекаются как левые, так и правые отделы сердца, изменения в которых касаются и прогрессирования диастолической дисфункции [11].
Включение карведилола и эналаприла или лозартана и тиотропия бромида в состав терапии способствовало улучшению структурно-функциональных показателей левых и правых отделов сердца. Данные ЭхоКГ в отношении показателей, позволяющих оценить эффективность разных схем терапии, представлены в табл. 4.
Интегральным показателем сократительной способности миокарда ЛЖ является ФВ. На фоне лечения она увеличилась на 22,5% (p < 0,01) в первой группе и на 20,9% (p < 0,01) – во второй. Межгрупповые различия не достигли статистической значимости (р1–2 > 0,05).
На фоне проводимой терапии отмечалось снижение СрДЛА в первой и второй группах на 18,1 и 21,2% соответственно, что указывало на уменьшение степени легочной гипертензии, более выраженной при сочетанной терапии карведилолом и лозартаном, обладающих сочетанным вазодилатирующим и вазопротективным действием.
По данным ЭхоКГ, шестимесячная терапия пациентов обеих групп с ХСН II–III ФК на фоне ИБС в сочетании с ХОБЛ продемонстрировала однонаправленный положительный эффект в отношении гемодинамических и морфофункциональных характеристик. Однако применение карведилола в сочетании с лозартаном и тиотропия бромидом по основным параметрам, характеризующим процессы ремоделирования, улучшение внутрисердечной гемодинамики, повышение сократительной способности сердца, снижение легочной гипертензии и ОПСС, привело к достоверно более значимым результатам.
Добавление к схеме терапии тиотропия бромида в обеих группах позволило улучшить бронхиальную проходимость, уровень вентиляции легких и, как следствие, уменьшить гипоксию и обеспечило более значимые положительные структурно-функциональные изменения сердца, увеличение ФВ. При этом наиболее выраженная положительная динамика касалась СрДЛА и общего периферического сосудистого сопротивления, что напрямую связано с улучшением альвеолярно-капиллярных взаимоотношений и уменьшением гипоксии.
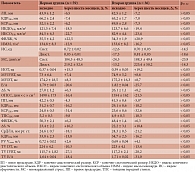
Изменение параметров функции внешнего дыхания у больных ИБС, осложненной ХСН II–III ФК и ХОБЛ, на фоне терапии
У больных ХСН II–III ФК ишемического генеза в сочетании с ХОБЛ спирометрические параметры были исходно снижены и соответствовали среднетяжелой и тяжелой степени течения легочного заболевания. Отмечалось резкое снижение максимальной объемной скорости выдоха, что указывало на обструкцию как центральных, так и периферических дыхательных путей. Снижение жизненной емкости легких свидетельствовало о рестриктивных процессах в легких. Известно, что развивающаяся гиперинфляция легких при ХОБЛ обусловлена снижением конечно-диастолического наполнения ЛЖ и приводит к уменьшению толерантности к физической нагрузке, повышению частоты сердечно-сосудистых осложнений и смертности [13]. В настоящей работе отмечалось влияние карведилола – неселективного бета-адреноблокатора с вазодилатирующим эффектом на ФВД. Динамика показателей при разных схемах терапии отражена в табл. 5.
Проводимая терапия в обеих группах привела к улучшению ФВД по всем параметрам, однако во второй группе была более выраженная достоверная (р < 0,05) положительная динамика форсированной жизненной емкости легких (ФЖЕЛ) и максимальная объемная скорость воздуха (МОС) – МОС75. Следует отметить, что в течение одного месяца применения карведилола в обеих группах отмечалось незначительное недостоверное ухудшение показателей ФВД, стабилизировавшихся в процессе лечения.
Таким образом, применение карведилола, блокирующего бета-1-, бета-2- и альфа-1-рецепторы, в сочетании с ИАПФ или сартаном, а также пролонгированного М3-холинолитика тиотропия бромида является безопасным и эффективным. При этом обеспечивается коррекция бронхообструктивного синдрома, снижается легочная гипертензия, улучшается эластичность бронхолегочной ткани, что приводит к улучшению альвеолярно-капиллярных взаимоотношений.
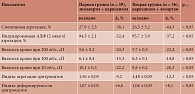
Динамика агрегации тромбоцитов и вязкости крови на фоне разных схем терапии
В исследовании оценивалось состояние агрегационной активности тромбоцитов и реологических свойств крови. Через шесть месяцев лечения в обеих группах отмечалось достоверное снижение исходно повышенной активности тромбоцитарного звена гемостаза: улучшались показатели спонтанной и АДФ-индуцированной агрегации тромбоцитов. Наблюдалась положительная динамика показателей реологических свойств крови. Результаты изменений агрегационной активности тромбоцитов и реологических свойств крови в процессе лечения представлены в табл. 6.
Карведилол является неселективным бета-блокатором и альфа-1-антагонистом. Помимо бета-блокирующей активности этот препарат обладает мембраностабилизирующим действием, связанным с влиянием на поступление кальция внутрь тромбоцитов, и антиоксидантным эффектом. Установлено, что на поверхности тромбоцитов кроме альфа-адренорецепторов расположены бета-2-адренорецепторы, которые представляют интерес в качестве мишени для неселективных бета-блокаторов. При ХСН повышается АДФ-индуцированная агрегационная активность тромбоцитов под воздействием активации САС, поэтому применение карведилола предотвращает избыточную активацию катехоламинов. По данным литературы, у больных ИБС, принимающих двойную антиагрегантную терапию, выраженный антитромботический эффект карведилола обусловлен снижением активации тромбоцитов, влиянием на макромолекулы клеточной мембраны (фосфолипиды, ионы кальция и ферменты) [14]. Результаты метаанализа 31 исследования антитромботической терапии, применяемой в клинической практике, показали, что наиболее выраженно агрегация тромбоцитов снижается у неселективных, липофильных бета-блокаторов [15]. Таким образом, альфа-блокирующий, мембраностабилизирующий и антиоксидантный эффекты карведилола обеспечивают снижение повышенной агрегационной активности тромбоцитов. В исследовании улучшение тромбоцитарного звена гемостаза зарегистрировано на фоне применения карведилола в составе терапии у больных ХСН с кардиопульмональной патологией.
Сочетанное применение карведилола с ИАПФ или сартаном, взаимно усиливающих антиагрегационные свойства тромбоцитов на фоне вазопротективного действия и нормализации эндотелиальной функции, улучшило коагулогические свойства крови.
Спустя шесть месяцев лечения в обеих группах отмечалась благоприятная динамика исходно нарушенных реологических свойств крови. У всех больных уменьшилась вязкость крови при 200, 100 и 20 об/с на 24,3 (р < 0,01), 15,3 (р < 0,05) и 22,2% (р < 0,01) – в первой группе и на 22,4 (р < 0,01), 14,8 (р < 0,05) и 26,3% (р < 0,01) – во второй. Тем не менее нормальные значения не были достигнуты.
Индекс деформируемости эритроцитов увеличился на 6,6 (р < 0,05), 8,1% (р < 0,05), а индекс агрегации эритроцитов уменьшился на 9,2 (р < 0,05), 12,3% (р < 0,05) в первой и второй группе соответственно. Различия между группами в отношении данных параметров носили достоверный характер (р < 0,05). Изменения реологических свойств крови в группах наблюдения, на наш взгляд, можно связать как с улучшением показателей внутрисердечной гемодинамики и увеличением скорости кровотока, так и со снижением агрегации эритроцитов. Кроме того, у больных, принимавших карведилол и лозартан (вторая группа), улучшились вязкостно-эластические свойства мембран эритроцитов. Это привело к увеличению их деформируемости и нормализации кровообращения в микроциркуляторном русле.
Изменение липидного спектра на фоне различных схем комплексной терапии ХСН и ХОБЛ
Как известно, бета-адреноблокаторы и диуретики снижают чувствительность к инсулину и усугубляют дислипидемию. Это особенно актуально для больных ХСН, которые вынуждены регулярно применять диуретические средства. Как показали результаты исследований последних лет, ИАПФ и бета-адреноблокаторы третьего поколения с вазодилатирующим эффектом не ухудшают липидный профиль [16]. Поэтому особый интерес в данном исследовании вызывала динамика липидного спектра крови на фоне проводимой терапии.
У 76 (80%) пациентов были исходно нарушены липидные показатели крови в виде повышения уровня холестерина плазмы, триглицеридов (ТГ), липопротеинов очень низкой плотности, значительного повышения липопротеинов низкой плотности (ЛПНП) и снижения липопротеинов высокой плотности (ЛПВП). При этом отмечалось значительное повышение индекса атерогенности (ИА).
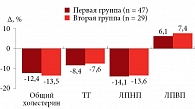
Через шесть месяцев терапии в обеих группах отмечалась положительная динамика, не носившая достоверного характера. Показано снижение общего холестерина, его атерогенных фракций (ЛПНП), ТГ и прирост ЛПВП, что в итоге привело к снижению ИА на 14,9 и 17,4% в первой и второй группе соответственно (рисунок).
Таким образом, добавление карведилола при ХСН к схеме терапии больных с кардиопульмональной патологией оказывает метаболически нейтральное действие и способствует улучшению профиля липидного обмена благодаря вазопротективному, антиоксидантному эффектам и синергизму с блокаторами РААС.
Заключение
У больных ХСН II–III ФК ишемического генеза в сочетании с ХОБЛ II–III стадии применение карведилола с эналаприлом или лозартаном в сочетании с тиотропия бромидом улучшает клинико-функциональные показатели, замедляет процессы дезадаптивного ремоделирования сердца, благоприятно влияет на агрегационную активность тромбоцитов, реологические свойства крови и липидный обмен. Более выраженные положительные эффекты по изучаемым показателям получены при использовании карведилола и лозартана.
V.V. Yevdokimov, PhD, Prof., A.G. Yevdokimova, MD, PhD, Prof., Ye.N. Yushchuk, MD, PhD, Prof.
A.I. Yevdokimov Moscow State University of Medicine and Dentistry
Contact person: Vladimir V. Yevdokimov, vvevdokimov@rambler.ru
The problem of treating patients with chronic heart failure with cardiopulmonary pathology is relevant, due to an increase in this comorbidity, which determines an unfavorable prognosis.
Objective: to study the efficacy of carvedilol as part of therapy for clinical and functional parameters, platelet aggregation, blood viscosity and lipid metabolism in patients with CHF on the background of CАD in combination with COPD.
Material and methods. The study included 95 patients aged 45-75 years, suffering from CHF II-III FC with post-infarction cardiosclerosis and COPD II-III ct. (GOLD, 2015) with a left ventricular ejection fraction (LVEF) less than 45%. The patients were divided into 2 groups: in the 1st (59 people) carvedilol was administered with an ACE inhibitor, and in the 2nd (36 people) - carvedilol with sartan. At baseline and after 6 months, the clinical condition was assessed, the dynamics of FC CHF, the test from 6-min. walking, dyspnea discrimination was assessed using the MRC dyspnea scale. The quality of life of patients was assessed using the University of Minnesota questionnaire (MLHFQ), the clinical state assessment scale (SHOX) modified by V.Yu. Mareev and the St. George Hospital Questionnaire (SGRQ). An EchoCG study, 24-hour blood pressure monitoring (ABPM) with simultaneous ECG recording, external respiration function, platelet aggregation, blood viscosity and lipid metabolism were studied.
Results. The inclusion of carvedilol in combination with tiotropium and the RAAS blocker as part of the complex therapy of patients with CHF II-III FC of ischemic genesis and COPD after 6 months of observation is safe and effective: improved clinical and functional parameters, platelet aggregation, blood viscosity and lipid metabolism.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.