Новый подход к лечению пациентов с сахарным диабетом 2 типа и сердечной недостаточностью неишемического генеза
- Аннотация
- Статья
- Ссылки
- English
Материал и методы. В исследовании приняли участие 60 пациентов, из них 37 мужчин и 23 женщины. Средний возраст обследованных составил 70,1 ± 7,6 года.
Критериями включения в исследование были длительность сахарного диабета 2 типа более пяти лет, хроническая сердечная недостаточность (ХСН) II и III функционального класса (ФК) по критериям Нью-Йоркской кардиологической ассоциации на фоне стандартной стабильной медикаментозной терапии в течение как минимум одного месяца до включения в исследование и отсутствие сердечно-сосудистых событий в анамнезе.
Все участники исследования были рандомизированы на три группы. Первую группу составили 20 пациентов, получавших оптимальную медикаментозную терапию СД 2 типа (группа стандартной терапии (СТ)), вторую группу – 20 пациентов, которые в дополнение к СТ принимали ингибитор натрий-глюкозного котранспортера 2 (иНГЛТ-2) дапаглифлозин в дозе 10 мг/сут (группа СТ + иНГЛТ-2), третью группу – 20 пациентов, которым помимо СТ и иНГЛТ-2 был назначен курс экстракорпоральной ударно-волновой терапии (УВТ) по ускоренному модифицированному протоколу – девять сеансов в течение трех недель (группа СТ + иНГЛТ-2 + УВТ).
Исходно и через три месяца у всех пациентов проводились электрокардиография, эхокардиография (ЭхоКГ), оценка глобальной продольной деформации по двумерному изображению (Speckle-tracking), анкетирование с помощью Миннесотского опросника качества жизни больных с сердечной недостаточностью, тест с шестиминутной ходьбой.
Результаты. К третьему месяцу наблюдения в группах СТ + иНГЛТ-2 и СТ + иНГЛТ-2 + УВТ отмечалось достоверное клиническое улучшение в виде увеличения пройденного расстояния при проведении теста с шестиминутной ходьбой с 329 (309; 371) до 347 (316; 377) м (p = 0,05) и с 331,5 (298,0; 371,0) до 342,0 (312,5; 377,0) м (р = 0,02) соответственно. Согласно результатам ЭхоКГ, через три месяца в группе СТ + иНГЛТ-2 + УВТ достоверно уменьшились как диаметр, так и объем левого предсердия – с 40,5 (37,5; 42,5) до 40 (37,0; 42,0) мм (p = 0,05) и с 70,0 (52,0; 81,5) до 68,5 (50,5; 81,5) мл (p = 0,007) соответственно. Кроме того, в данной группе достоверно снизились размеры левого желудочка: конечно-диастолический размер с 53,0 (49,0; 56,5) до 51,5 (47,5; 55,5) мм (р < 0,0001), объем с 120,5 (98,5; 149,5) до 113,5 (103,0; 135,0) мл (р = 0,001), а также индекс массы миокарда левого желудочка с 107,4 ± 21,2 до 101,4 ± 20,5 г/м2 (р = 0,005). Через три месяца наблюдения в группе СТ + иНГЛТ-2 + УВТ наметилась тенденция к увеличению фракции выброса левого желудочка – с 55,5 (53,0; 57,5) до 56,5 (55,0; 61,0) % (p = 0,06). В этой группе также было выявлено достоверное улучшение глобальной продольной деформации левого желудочка – с -16,5 (-16,0; -18,0) до -17,0 (-16,0; -19,0) % (p = 0,04).
В группах СТ и СТ + иНГЛТ-2 по данным ЭхоКГ достоверных изменений не выявлено.
Заключение. Добавление к стандартной сахароснижающей терапии препарата из группы иНГЛТ-2 дапаглифлозина и экстракорпоральной УВТ (использование по ускоренному модифицированному протоколу) способствовало улучшению качества жизни, достоверному повышению толерантности к физической нагрузке, снижению ФК ХСН, улучшению систолической и диастолической функции левого желудочка у пациентов с СД 2 типа и сердечной недостаточностью. Положительные изменения отмечались уже через три месяца лечения.
Материал и методы. В исследовании приняли участие 60 пациентов, из них 37 мужчин и 23 женщины. Средний возраст обследованных составил 70,1 ± 7,6 года.
Критериями включения в исследование были длительность сахарного диабета 2 типа более пяти лет, хроническая сердечная недостаточность (ХСН) II и III функционального класса (ФК) по критериям Нью-Йоркской кардиологической ассоциации на фоне стандартной стабильной медикаментозной терапии в течение как минимум одного месяца до включения в исследование и отсутствие сердечно-сосудистых событий в анамнезе.
Все участники исследования были рандомизированы на три группы. Первую группу составили 20 пациентов, получавших оптимальную медикаментозную терапию СД 2 типа (группа стандартной терапии (СТ)), вторую группу – 20 пациентов, которые в дополнение к СТ принимали ингибитор натрий-глюкозного котранспортера 2 (иНГЛТ-2) дапаглифлозин в дозе 10 мг/сут (группа СТ + иНГЛТ-2), третью группу – 20 пациентов, которым помимо СТ и иНГЛТ-2 был назначен курс экстракорпоральной ударно-волновой терапии (УВТ) по ускоренному модифицированному протоколу – девять сеансов в течение трех недель (группа СТ + иНГЛТ-2 + УВТ).
Исходно и через три месяца у всех пациентов проводились электрокардиография, эхокардиография (ЭхоКГ), оценка глобальной продольной деформации по двумерному изображению (Speckle-tracking), анкетирование с помощью Миннесотского опросника качества жизни больных с сердечной недостаточностью, тест с шестиминутной ходьбой.
Результаты. К третьему месяцу наблюдения в группах СТ + иНГЛТ-2 и СТ + иНГЛТ-2 + УВТ отмечалось достоверное клиническое улучшение в виде увеличения пройденного расстояния при проведении теста с шестиминутной ходьбой с 329 (309; 371) до 347 (316; 377) м (p = 0,05) и с 331,5 (298,0; 371,0) до 342,0 (312,5; 377,0) м (р = 0,02) соответственно. Согласно результатам ЭхоКГ, через три месяца в группе СТ + иНГЛТ-2 + УВТ достоверно уменьшились как диаметр, так и объем левого предсердия – с 40,5 (37,5; 42,5) до 40 (37,0; 42,0) мм (p = 0,05) и с 70,0 (52,0; 81,5) до 68,5 (50,5; 81,5) мл (p = 0,007) соответственно. Кроме того, в данной группе достоверно снизились размеры левого желудочка: конечно-диастолический размер с 53,0 (49,0; 56,5) до 51,5 (47,5; 55,5) мм (р < 0,0001), объем с 120,5 (98,5; 149,5) до 113,5 (103,0; 135,0) мл (р = 0,001), а также индекс массы миокарда левого желудочка с 107,4 ± 21,2 до 101,4 ± 20,5 г/м2 (р = 0,005). Через три месяца наблюдения в группе СТ + иНГЛТ-2 + УВТ наметилась тенденция к увеличению фракции выброса левого желудочка – с 55,5 (53,0; 57,5) до 56,5 (55,0; 61,0) % (p = 0,06). В этой группе также было выявлено достоверное улучшение глобальной продольной деформации левого желудочка – с -16,5 (-16,0; -18,0) до -17,0 (-16,0; -19,0) % (p = 0,04).
В группах СТ и СТ + иНГЛТ-2 по данным ЭхоКГ достоверных изменений не выявлено.
Заключение. Добавление к стандартной сахароснижающей терапии препарата из группы иНГЛТ-2 дапаглифлозина и экстракорпоральной УВТ (использование по ускоренному модифицированному протоколу) способствовало улучшению качества жизни, достоверному повышению толерантности к физической нагрузке, снижению ФК ХСН, улучшению систолической и диастолической функции левого желудочка у пациентов с СД 2 типа и сердечной недостаточностью. Положительные изменения отмечались уже через три месяца лечения.

Введение
Хроническая сердечная недостаточность (ХСН) вносит весомый вклад в показатели смертности от сердечно-сосудистых заболеваний (ССЗ).
Согласно официальным данным, опубликованным в национальных рекомендациях по диагностике и лечению ХСН, в Российской Федерации диагноз ХСН I–IV функционального класса (ФК) установлен 12,35 млн человек, или 7–10% населения. При этом у большей части пациентов имеет место ХСН I ФК. ХСН II–IV ФК страдают 4,5 млн, или 3,1%. Однолетняя смертность в популяции с ХСН II–IV ФК достигает 12%, даже несмотря на широкие возможности стационарного лечения. Усугубляет проблему отсутствие эффективных кардиотропных препаратов, оказывающих положительное влияние на прогноз при сердечной недостаточности (СН) с сохраненной фракцией выброса (ФВ) левого желудочка (СНсФВ) [1].
Одним из наиболее важных неблагоприятных прогностических факторов у пациентов с СН как со сниженной, так и с сохраненной ФВ является сахарный диабет (СД).
У больных СД 2 типа по сравнению со здоровыми лицами повышен риск развития ССЗ, в том числе СН. ХСН наряду с ССЗ атеросклеротического генеза по-прежнему остается одной из основных причин госпитализации пациентов с СД 2 типа и смерти больных СД 1 и 2 типов в Российской Федерации.
В настоящее время не получено убедительных данных, что строгий контроль гликемии у лиц с СД и СН способен предотвратить неблагоприятные сердечно-сосудистые события.
Более перспективным подходом в отношении снижения риска развития ССЗ атеросклеротического генеза и СН у пациентов с СД 2 типа считается применение сахароснижающих препаратов с дополнительными эффектами [2–4].
К таким препаратам следует отнести ингибиторы натрий-глюкозного котранспортера 2 (иНГЛТ-2).
Ингибиторы натрий-глюкозного котранспортера 2 являются представителями новой группы сахароснижающих средств. Их эффект обусловлен блокадой обратного всасывания глюкозы из первичной мочи в проксимальных почечных канальцах, в результате чего суточная экскреция глюкозы с мочой достигает 80 г. Это непосредственно влияет на уровень гликированного гемоглобина (HbA1c), который у принимающих препараты данной группы в среднем снижается на 0,8–0,9%.
Назначение иНГЛТ-2 при СД 2 типа возможно как в виде монотерапии, так и в дополнение к базовой терапии [5].
Согласно российским алгоритмам специализированной помощи больным СД 2019 г., у пациентов с СД 2 типа и факторами риска развития ССЗ или подтвержденными ССЗ атеросклеротического генеза наиболее предпочтительно комбинировать иНГЛТ-2 с метформином.
Аналогичная комбинация указана как оптимальная в совместных рекомендациях экспертов Американской диабетической ассоциации и Европейской ассоциации по изучению диабета 2020 г. В них, в частности, подчеркивается, что иНГЛТ-2 в сочетании с метформином следует назначать пациентам с СД 2 типа и СН, в особенности со сниженной ФВ, при наличии или отсутствии ССЗ атеросклеротического генеза вне зависимости от исходного уровня HbA1c или индивидуальных целевых показателей гликемии [6].
Несмотря на предпринимаемые попытки повысить эффективность лечения пациентов с СД и СН, прогноз в этой популяции остается неблагоприятным. Поэтому поиск новых неинвазивных методов лечения ХСН продолжается [7].
В нескольких исследованиях было показано, что механизм развития СН при СД 2 типа напрямую связан с процессами, приводящими к атерогенезу и фиброзу миокарда. В условиях хронической гипергликемии повреждается слой эндотелиальных клеток на внутренней поверхности кровеносных сосудов, который в свою очередь участвует в синтезе активных биологических веществ, из которых наиболее важными являются оксид азота (NO), простагландины, эндотелин, а также ангиотензин II. В условиях хронической гипергликемии снижается синтез матричной рибонуклеиновой кислоты, кодирующей NO-синтазу. В результате уменьшаются синтез и активность NO. Кроме того, высвобождение свободных жирных кислот, а также их метаболитов в условиях гипергликемии вызывает каскад процессов, связанных с продукцией NO и токсичным воздействием на кардиомиоциты. Оксид азота – мощный противовоспалительный фактор уменьшает адгезию лейкоцитов к эндотелию, их миграцию через сосудистую стенку. Кроме того, он является ключевым звеном в процессах вазодилатации и регуляции выработки других противовоспалительных веществ. Нарушение секреции NO оказывает провоспалительный эффект, приводит к дисфункции микрососудистого русла, в том числе коронарного, усилению фиброза и атерогенеза с формированием диастолической дисфункции левого желудочка и возникновению ХСН [8, 9].
В связи со сказанным ранее особый интерес может представлять такой современный неинвазивный метод лечения, как экстракорпоральная ударно-волновая терапия (УВТ). Он основан на действии низкоинтенсивных акустических волн, производимых в резиновой камере, заполненной водой, под влиянием электрических разрядов. В результате в водной среде происходит микровзрыв с образованием ударной волны высокой энергии. Аппликатор прибора для УВТ сконструирован таким образом, чтобы у врача была возможность сфокусировать, направить волну в зону интереса.
Акустическая волна вызывает так называемый эффект сдвига – увеличение количества NO-синтетазы в клетках эндотелия в зоне воздействия ударной волны, что приводит к местной вазодилатации.
В нескольких исследованиях на животных моделях продемонстрировано положительное влияние УВТ при ишемической болезни сердца [10–12]. Так, применение данного метода позволяло уменьшать зоны ишемии миокарда. Исследователи связали этот эффект с аттракцией эндотелиальных клеток-предшественников, увеличением продукции ангиогенных факторов (фактора роста эндотелия сосудов, фактора роста фибробластов, интерлейкина 8) и активацией неоангиогенеза [10–12].
Согласно современным представлениям, неоангиогенез, то есть процесс образования нового микроциркуляторного русла, происходит вследствие активации эндотелия и миграции клеток-предшественников, последние формируют первичные сосудистые структуры, которые затем «обрастают» эндотелием. При этом межклеточный матрикс претерпевает деградацию. Волны способны оказывать непосредственное влияние на эти процессы, реализуя противовоспалительный эффект за счет экспрессии матричной рибонуклеиновой кислотой фактора некроза опухоли α и модуляции активности ядерного фактора kB, а также за счет непосредственной активации выброса эндотелиальных ангиогенных факторов роста, усиления миграции стволовых клеток в зону интереса [13].
В недавно проведенном экспериментальном исследовании на животных моделях оценивалось влияние экстракорпоральной УВТ на процессы фиброза миокарда [14]. Исследователи отметили существенное улучшение показателей функции сердца и снижение фиброзирования в кардиомиоцитах вследствие уменьшения уровня антигена CD34 и α-гладкомышечного актина. Применение УВТ способствовало значительному повышению экспрессии сигнальных путей p-PI3K и Akt, которые играют важную роль в неоангиогенезе [14].
Эффективность экстракорпоральной УВТ сердца при лечении стабильной стенокардии подтверждена в большом количестве исследований. Применение данной методики в дополнение к стандартной медикаментозной терапии приводило к достоверному уменьшению частоты приступов стенокардии, потребности в нитратах, повышению толерантности к физической нагрузке по данным электрокардиографических стресс-тестов.
Помимо уже упомянутых эффектов метаанализ результатов 39 исследований с участием 1189 пациентов с ишемической болезнью сердца показал достоверное влияние экстракорпоральной УВТ на выраженность стенокардии и качество жизни пациентов, оцениваемых с помощью Сиэтловского опросника [15]. Исследователи также описали достоверное улучшение перфузии миокарда левого желудочка по данным сцинтиграфии, в том числе в режиме «нагрузка – покой» [15].
В 2014–2020 гг. в ряде научно-исследовательских работ оценивалась возможность экстракорпоральной УВТ при ХСН [16]. В ходе их проведения были получены данные о протективном влиянии данного метода на систолическую функцию левого желудочка, клиническое течение и прогноз у пациентов с ХСН.
В другом исследовании эффектов экстракорпоральной УВТ у пациентов с ишемической болезнью сердца также было продемонстрировано достоверное улучшение показателей диастолической функции левого желудочка (снижение пиковой скорости раннего (Е) и позднего (А) наполнения желудочка) уже через месяц после лечения [17]. Кроме того, достоверно уменьшилось соотношение S/D кровотока по легочным венам, что могло свидетельствовать о снижении давления в левом предсердии. Согласно результатам тканевой допплерографии, достоверно улучшалась диастолическая функция как левого, так и правого желудочка.
Перед внедрением экстракорпоральной УВТ сердца в клиническую практику были проведены экспериментальные и клинические исследования. В данных исследованиях не сообщалось о значимых побочных эффектах как во время проведения процедуры, так и в отдаленном периоде. В экспериментальном исследовании на гистологическом уровне не наблюдалось увеличения фиброза, воспаления и апоптоза [18].
В проведенном нами ранее исследовании безопасности экстракорпоральной УВТ в клинической практике не зафиксировано повышения уровня высокочувствительного тропонина I у пациентов с ХСН ишемического генеза через один, три и шесть месяцев наблюдения, что доказывало отсутствие повреждения кардиомиоцитов при механическом воздействии ударной волны [19].
В рамках гранта ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России (2021 и 2022 гг.) нами было проведено исследование нового подхода к лечению, сочетающего фармакологический и инструментальный методы, у пациентов с СД 2 типа и СН.
Материал и методы
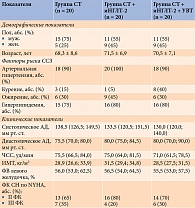
В исследование были включены 60 пациентов (37 мужчин, 23 женщины), средний возраст которых составил 70,1 ± 7,6 года.
Критерии включения:
- возраст старше 18 лет;
- длительность СД 2 типа более пяти лет;
- наличие ХСН II и III ФК по критериям Нью-Йоркской кардиологической ассоциации (NYHA);
- отсутствие анамнестических и клинических данных о наличии ишемической болезни сердца;
- наличие синусового ритма;
- уровень HbA1c от 7 до 10%;
- получение сахароснижающей терапии, кроме иНГЛТ-2;
- наличие подписанного информированного согласия на участие в исследовании.
В исследование не включались пациенты с СД 1 типа, с ХСН I и IV ФК по NYHA, пациенты на инсулинотерапии, c сердечно-сосудистыми событиями в анамнезе (острый инфаркт миокарда, острое нарушение мозгового кровообращения), со скоростью клубочковой фильтрации менее 30 мл/мин/1,73 м2, а также с нарушениями ритма сердца, в частности с фибрилляцией предсердий.
У 56 (93,3%) пациентов диагностирована артериальная гипертензия, у 37 (61,6%) – гиперлипидемия, у 21 (35%) – ожирение.
Все участники исследования находились на стабильной медикаментозной терапии. Бета-блокаторы получали 15 (25%) больных, ингибиторы ангиотензинпревращающего фермента или антагонисты рецепторов ангиотензина II – 50 (83,3%), диуретики – 24 (40%), статины – 58 (96,6%), блокаторы кальциевых каналов – 26 (43,3%).
При включении в исследование и через три месяца проводились анкетирование с помощью Миннесотского опросника качества жизни больных с сердечной недостаточностью (MHFLQ), измерение артериального давления (АД), частоты сердечных сокращений (ЧСС), антропометрических данных, электрокардиография (ЭКГ), эхокардиография (ЭхоКГ) с оценкой глобальной продольной деформации по двумерному изображению, а также тест с шестиминутной ходьбой.
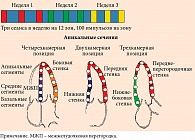
Пациенты были рандомизированы на три группы. Первую группу составили 20 пациентов, получавших оптимальную медикаментозную терапию СД (группа стандартной терапии (СТ)), вторую группу – 20 больных, которые в дополнение к СТ принимали иНГЛТ-2 дапаглифлозин в дозе 10 мг/сут (группа СТ + иНГЛТ-2), третью группу – 20 пациентов, которым помимо СТ и иНГЛТ-2 был назначен курс экстракорпоральной УВТ по ускоренному модифицированному протоколу (девять сеансов в течение трех недель с последовательным воздействием на все сегменты миокарда левого желудочка) (группа СТ + иНГЛТ-2 + УВТ) (рис. 1). Сегментарное деление левого желудочка проводилось в соответствии с рекомендациями экспертов Американского общества эхокардиографии (ASE) (рис. 2) [20].
Стандартная трансторакальная ЭхоКГ выполнялась на ультразвуковом аппарате General Electric Vivid 7 Dimension (США) в соответствии с рекомендациями экспертов ASE [20]. Оценка глобальной продольной систолической деформации левого желудочка по его двумерному изображению проводилась с помощью Speckle-tracking и программного обеспечения 2D-strain на приставке EchoPAC v 7.1, General Electric (США).
Для статистической обработки данных использовали программное обеспечение Statistica 13.0. С целью проверки статистических гипотез при анализе количественных показателей применяли двусторонние статистические критерии, а именно критерий Манна – Уитни при сравнении двух независимых групп и критерий Краскела – Уоллиса (непараметрический аналог дисперсного анализа). Для сравнения двух зависимых переменных использовали критерий Вилкоксона.
Результаты
Сформированные группы достоверно не различались по демографическим (пол и возраст) и клиническим (основным факторам риска развития ишемической болезни сердца, ФК СН) показателям. Между группами не было достоверных различий и по величине индекса массы тела (ИМТ), АД, ЧСС, ФВ левого желудочка (таблица).
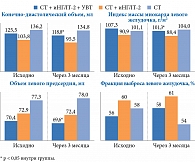
К третьему месяцу наблюдения в группах СТ + иНГЛТ-2 и СТ + иНГЛТ-2 + УВТ зафиксировано значимое клиническое улучшение. В частности, достоверно увеличилось расстояние, преодолеваемое при проведении теста с шестиминутной ходьбой, – с 329,0 (309,0; 371,0) до 347,0 (316,0; 377,0) м (p = 0,05) и с 331,5 (298,0; 371,0) до 342,0 (312,5; 377,0) м (р = 0,02) соответственно. В группе СТ изменения не носили достоверного характера. В группах СТ + иНГЛТ-2 и СТ + иНГЛТ-2 + УВТ также наблюдалось достоверное снижение систолического и диастолического АД. Так, в обеих группах систолическое АД уменьшилось с 133,5 (120,5; 151,5) до 130,0 (110,0; 141,0) мм рт. ст. (р = 0,04) и с 130,4 (120,0; 140,0) до 127,5 (120,0; 140,0) мм рт. ст. (р = 0,04), диастолическое – с 80,0 (75,0; 84,5) до 72,5 (70,0; 87,0) мм рт. ст. (р = 0,05) и с 80,0 (70,0; 90,0) до 72,0 (70,0; 80,0) мм рт. ст. (р = 0,003) соответственно.
Добавление иНГЛТ-2 к СТ способствовало значительному снижению ИМТ. Так, в группе СТ + иНГЛТ-2 он уменьшился с 31,5 (29,4; 34;7) до 31,4 (29; 34,1) кг/м2 (р < 0,001), в группе СТ + иНГЛТ-2 + УВТ – с 28,5 (27,5; 31,6) до 28,3 (27,0; 31,1) кг/м2 (р < 0,000).
На фоне терапии иНГЛТ-2 дапаглифлозином отмечалась тенденция к снижению уровня HbA1c с 7,89 ± 0,35 до 7,86 ± 0,33% (р = 0,06) и с 7,92 ± 0,37 до 7,90 ± 0,36% (р = 0,06) в группах СТ + иНГЛТ-2 и СТ + иНГЛТ-2 + УВТ соответственно. В группе СТ достоверной динамики данного показателя не выявлено. Ни в одной из групп не было зарегистрировано случаев гипогликемии.
Согласно результатам ЭхоКГ, в группе СТ + иНГЛТ-2 + УВТ через три месяца достоверно уменьшился как диаметр, так и объем левого предсердия – с 40,5 (37,5; 42,5) до 40,0 (37,0; 42,0) мм (p = 0,05) и с 70,0 (52,0; 81,5) до 68,5 (50,5; 81,5) мл (p = 0,007) соответственно. Кроме того, в этой группе достоверно снизился как конечно-диастолический размер левого желудочка (с 53,0 (49,0; 56,5) до 51,5 (47,5; 55,5) мм (р < 0,000)), так и его объем (с 120,5 (98,5; 149,5) до 113,5 (103,0; 135,0) мл (р = 0,001)), а также индекс массы миокарда левого желудочка (с 107,4 ± 21,2 до 101,4 ± 20,5 г/м2 (р = 0,005)). Через три месяца наблюдения в группе СТ + иНГЛТ-2 + УВТ наметилась тенденция к увеличению ФВ левого желудочка – с 55,5 (53,0; 57,5) до 56,5 (55,0; 61,0) % (p = 0,06). В группах СТ и СТ+ иНГЛТ-2 достоверных изменений по данным ЭхоКГ не обнаружено (рис. 3).
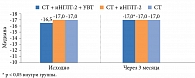
Кроме того, нами была оценена глобальная продольная деформация миокарда левого желудочка по двумерному изображению (2D-strain и strain rate). Через три месяца наблюдения в группе СТ + иНГЛТ-2 + УВТ выявлено достоверное улучшение глобальной продольной деформации левого желудочка – с -16,5 (-16,0; -18,0) до -17,0 (-16,0; -19,0) % (p = 0,04). В группах СТ и СТ + иНГЛТ-2 достоверных изменений рассматриваемого показателя не обнаружено – с -17,0 (-16,0; -19,0) до -17,0 (-16,0; -18,5) % (р = 0,45) и с -17,0 (-16,0; -18,0) до -17,0 (-16,0; -18,0) % (р = 0,38) соответственно (рис. 4).
При анализе показателей диастолической функции левого желудочка через три месяца наблюдения в группе СТ + иНГЛТ-2 + УВТ на фоне уменьшения размеров левого предсердия наблюдалась тенденция к снижению соотношения Е/А – с 0,9 (0,9; 1,1) до 1,0 (1,0; 1,1) мм (р = 0,09), что может свидетельствовать об улучшении наполнения левого желудочка. В группах СТ и СТ + иНГЛТ-2 аналогичной динамики не отмечалось. При анализе результатов тканевой допплерографии в группе СТ + иНГЛТ-2 + УВТ была выявлена тенденция к повышению показателя митральной скорости е’ср с 7,25 (6,50; 7,50) до 7,25 (7,00; 8,00) мм (р = 0,09), что также может свидетельствовать об улучшении диастолической функции левого желудочка. Других изменений в оценке диастолической функции левого желудочка не зарегистрировано.
На основании результатов опроса по MHFLQ установлено, что в группе СТ количество баллов осталось неизменным: исходно – 37,0 (32,5; 44,5), через три месяца – 36,5 (32,0; 44,5) (р = 0,8). В группе СТ + иНГЛТ-2 была выявлена тенденция к снижению общего балла – с 45,5 (40,0; 50,0) до 45,0 (39,5; 50,5) (р = 0,07), а в группе СТ + иНГЛТ-2 + УВТ – достоверное его снижение – с 44,5 (38,5; 49;5) до 43,0 (38,5; 49,0) (р = 0,04), что указывало на улучшение качества жизни пациентов с ХСН.
Добавление к стандартной терапии СД 2 типа экстракорпоральной УВТ не сопровождалось побочными эффектами как в процессе лечения, так и по его окончании.
Обсуждение
На сегодняшний день СН у больных СД 2 типа встречается в два раза чаще, чем у пациентов без диабета. Этот факт в совокупности с показателями ежегодной смертности от СН доказывает актуальность изучения данной коморбидной патологии. Важно подчеркнуть, что около половины пациентов с СН имеют сохраненную ФВ левого желудочка – основного интегрального прогностического показателя [21].
В недавно проведенном исследовании DAPA-HF по оценке применения дапаглифлозина у пациентов с СН с низкой ФВ левого желудочка независимо от наличия СД 2 типа продемонстрировано достоверное снижение смертности от ССЗ и частоты госпитализаций по поводу СН по сравнению с использованием плацебо [22]. В экспериментальном исследовании на животных моделях с СНсФВ установлено, что через девять недель дапаглифлозин в дозе 10 мг/сут существенно не влиял на диастолическую функцию левого желудочка [23]. При этом было выявлено достоверное снижение АД и улучшение показателей ремоделирования левого желудочка [23].
Таким образом, на сегодняшний день роль дапаглифлозина у пациентов с СНсФВ остается неизвестной.
При анализе литературы нами не обнаружено клинических исследований применения экстракорпоральной УВТ сердца у пациентов с СНсФВ, в том числе страдающих СД. Однако в многочисленных экспериментальных и клинических исследованиях было показано, что ее использование у пациентов с ишемической болезнью сердца и ХСН ишемического генеза значимо повышало качество жизни и толерантность к физической нагрузке, улучшало систолическую функцию левого желудочка и показатели перфузии миокарда по данным сцинтиграфии [24–26].
Нами впервые проведено исследование влияния экстракорпоральной УВТ в комбинации с дапаглифлозином в дозе 10 мг/сут у больных СД и СН, в котором было установлено достоверное улучшение клинико-функционального состояния уже через три месяца наблюдения, что сопоставимо c данными ряда исследований в отношении эффекта экстракорпоральной УВТ при СН ишемического генеза [17, 19].
Результаты нашего исследования по достоверному увеличению общего времени нагрузки при проведении теста c шестиминутной ходьбой в группах СТ + иНГЛТ-2 и СТ + иНГЛТ-2 + УВТ согласуются с данными недавно завершившегося исследования M.R. Akbar и соавт. [27].
Прием дапаглифлозина в комбинации с экстракорпоральной УВТ сердца привел к достоверному улучшению ряда ЭхоКГ-параметров, включая ФВ левого желудочка, глобальную продольную деформацию по двумерному изображению. Эти результаты подтверждены результатами нескольких наших исследований и исследований других ученых [28–30].
Комбинированный метод лечения достоверно улучшал качество жизни, оцениваемое по MHFLQ, что сопоставимо с результатами одного из первых российских исследований применения УВТ у пациентов с ХСН ишемического генеза [19].
Заключение
У больных СД и СН добавление к стандартной сахароснижающей терапии препаратов из группы иНГЛТ-2, в частности дапаглифлозина, и экстракорпоральной УВТ по ускоренному модифицированному протоколу способствовало улучшению качества жизни, достоверному повышению толерантности к физической нагрузке, снижению ФК ХСН, улучшению систолической и диастолической функции левого желудочка. При этом положительные изменения наблюдались уже через три месяца.
Полученные результаты позволяют предположить, что комбинированный фармако-инструментальный подход к лечению пациентов с СД и СН неишемического генеза обеспечивает одновременное воздействие на несколько этиологических факторов риска развития СН. К кардиопротективному эффекту иНГЛТ-2 добавляется комплекс эффектов экстракорпоральной УВТ сердца.
Ye.N. Yushchuk, MD, PhD, Prof., A.M. Mkrtumyan, MD, PhD, Prof., М.М. Shcherbak, PhD, O.V. Krikunova, PhD, A.S. Dorovskikh, I.A. Averkova
A.I. Yevdokimov Moscow State University of Medicine and Dentistry
A.S. Loginov Moscow Clinical Scientific and Practical Center
Contact person: Мikhail М. Shcherbak, sheka2820mix@yandex.ru
Aim of the study – development and implementation of a new approach in the treatment of patients with type 2 diabetes mellitus (T2DM) and non-ischemic heart failure to reduce global mortality and improve the quality of life in this group of patients.
Material and methods. The study included 60 patients (37 men, 23 women). The average age of them was 70.1 ± 7.6 years. Inclusion criteria: T2DM lasting more than 5 years, chronic heart failure (CHF) II-III FC (NYHA) and optimal stable drug therapy for at least 1 month before inclusion in the study, the absence of cardiovascular events in medical history. All patients after inclusion were randomized into three groups. The first group consisted of 20 patients receiving optimal drug therapy for T2DM (the standard therapy group (ST)). The second group also included 20 patients who, in addition to basic (standard) therapy, took an inhibitor of sodium-glucose cotransporter 2 (iSGLT-2) (dapagliflozin 10 mg once a day) (ST + iSGLT-2 group). The third group of patients (20 people), in addition to standard therapy and iSGLT-2, underwent a course of cardiac shockwave therapy (CSWT) according to an accelerated universal protocol (9 sessions over 3 weeks) (ST + iSGLT-2 + CSWT group). Upon inclusion in the study and after 3 months of follow-up, all patients underwent electrocardiography, echocardiography (TTE), assessment of global longitudinal strain using a two-dimensional image (Speckle-tracking), a questionnaire using the Minnesota Quality of Life Questionnaire, a 6-minute walking test.
Results. By the third month of follow-up, significant clinical improvement was observed in the ST + iSGLT-2 and ST + iSGLT-2 + CSWT groups: a significant increase in the test distance with a 6-minute walk (from 329 (309; 371) to 347 (316; 377) m (p = 0.05) and from 331.5 (298.0; 371.0) to 342.0 (312.5; 377.0) m (p = 0.02), respectively, for the iSGLT-2 groups and ST + iSGLT-2 + CSWT). According to the TTE in the ST + iSGLT-2 + CSWT group, after three months of follow-up, there was a significant decrease in both the diameter and volume of the left atrium (from 40.5 (37.5; 42.5) to 40 (37.0; 42.0) mm (p = 0.05), and from 70.0 (52.0; 81.5) to 68.5 (50.5; 81.5) ml (p = 0.007), respectively). In addition, LV size indicators significantly decreased in this group: end-diastolic size
(from 53.0 (49.0; 56.5) to 51.5 (47.5; 55.5) mm (p = 0.000)), LV volume (from 120.5 (98.5; 149.5) to 113.5 (103.0; 135.0) ml (p = 0.001)) and LV mass index (from 107.4 ± 21.2 to 101.4 ± 20.5 g/m2 (p = 0.005)). After three months of follow-up, the ST + iSGLT-2 + CSWT group showed a tendency to increase LV EF (from 55.5 (53.0; 57.5) to 56.5 (55.0; 61.0) % (p = 0.06)). Also, in the ST + iSGLT-2 + CSWT group, a significant improvement in the GLS of the LV was revealed: from – -16.5 (-16.0; -18.0) to -17.0 (-16.0; -19.0) % (p = 0.04).
There were no significant changes in the ST and ST + iSGLT-2 groups according to TTE data.
Conclusion. According to our study, the addition of iSGLT-2 (dapagliflozin) and CSWT to standard T2DM therapy according to an accelerated universal protocol improves the quality of life of patients, leads to a significant increase in exercise tolerance, a decrease in CHF FC, and an improvement in systolic and diastolic LV function in patients with T2DM in combination with HF, whereas these positive changes are observed after 3 months of follow-up.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.